Dermatitis Insect Bite/ Reaksi Gigitan Serangga [4] (1)
Nama Lain : papular urticaria, insect bite hypersensitivity, arthropod bite reaction, insect bite reaction.¹,²,¹⁰
Definisi
Reaksi gigitan serangga adalah respons inflamasi kulit akibat gigitan atau sengatan arthropoda yang dimediasi oleh reaksi hipersensitivitas terhadap saliva atau toksin serangga, dan ditandai oleh papul pruritik.¹,²,³
Epidemiologi
Lebih sering terjadi pada anak-anak karena respons imun yang lebih sensitif terhadap antigen serangga.¹,⁶
Banyak ditemukan di wilayah tropis dan subtropis dengan paparan serangga yang tinggi.³,⁷
Berhubungan dengan lingkungan dengan paparan serangga tinggi, seperti rumah dengan hewan peliharaan atau sanitasi yang kurang baik.²,⁵
Lesi sering berulang pada individu dengan hipersensitivitas terhadap gigitan serangga.²
Etiologi
Berbagai arthropoda, seperti nyamuk, kutu, tungau, kepik (bed bug), dan flea, dapat menyebabkan gigitan.¹,³,⁵
Reaksi dipicu oleh paparan saliva atau toksin serangga yang masuk ke kulit saat gigitan.²,⁴
Faktor Risiko
Paparan serangga berulang dapat meningkatkan sensitisasi terhadap antigen saliva.¹,⁵
Tinggal di lingkungan dengan kepadatan serangga tinggi, seperti rumah dengan hewan peliharaan atau sanitasi buruk.²
Individu dengan hipersensitivitas terhadap gigitan serangga.²
Usia anak-anak dengan respons imun yang lebih reaktif terhadap antigen serangga.¹,⁶
Klasifikasi
Berdasarkan Mekanisme Pajanan
Reaksi akibat gigitan langsung (bite reaction) Terjadi ketika serangga memasukkan zat ke dalam kulit saat menggigit, sehingga timbul papul atau nodul eritematosa akibat inflamasi lokal.¹,²
Dermatitis akibat kontak toksin serangga (toxin-mediated dermatitis) Terjadi akibat paparan zat iritan, seperti pederin dari serangga (misalnya Paederus), tanpa proses gigitan, yang menimbulkan lesi berupa vesikel atau bula pada kulit.²,⁴
Patofisiologi
Gigitan serangga menyebabkan saliva yang mengandung antigen masuk ke dalam kulit.¹,³
Antigen memicu reaksi hipersensitivitas tipe I dan IV melalui aktivasi sel mast dan limfosit T.¹,³,¹⁰
Pelepasan histamin dan mediator inflamasi menyebabkan vasodilatasi, eritem, dan pruritus.²
Inflamasi lokal menimbulkan lesi berupa papul pruritik pada area gigitan.¹,²
Pada pajanan berulang, terjadi sensitisasi sehingga respons menjadi lebih berat, misalnya papular urtikaria.¹,⁶
Pada dermatitis akibat toksin, misalnya Paederus, zat iritan seperti pederin menyebabkan kerusakan langsung pada epidermis sehingga timbul vesikel atau bula tanpa mekanisme gigitan.²,⁴
Garukan akibat pruritus dapat menyebabkan ekskoriasi dan meningkatkan risiko infeksi sekunder.²
Anamnesis
Keluhan berupa rasa panas seperti terbakar, gatal, pedih, dan kemerahan akibat respons inflamasi pada kulit.²,⁴
Lesi terasa hangat pada area yang terkena akibat proses inflamasi lokal.²
Keluhan sering muncul pada musim hujan akibat meningkatnya paparan serangga di lingkungan lembap.³,⁷
Lokasi keluhan umumnya pada area terbuka, seperti leher atau bagian tubuh yang tidak tertutup pakaian.¹
Riwayat aktivitas, seperti berkebun atau kontak dengan lingkungan luar, yang meningkatkan paparan serangga atau arthropoda.²,⁵
Pada kasus tertentu (misalnya Paederus), keluhan diawali rasa panas sebelum timbul lesi akibat paparan toksin tanpa gigitan.²,⁴
Pemeriksaan Fisik
Predileksi
Area terbuka seperti leher, lengan, dan tungkai yang mudah terpapar serangga.¹
Dapat mengenai area fleksural dan menimbulkan kissing lesion bila toksin menyebar ke lipatan kulit.²
Efloresensi
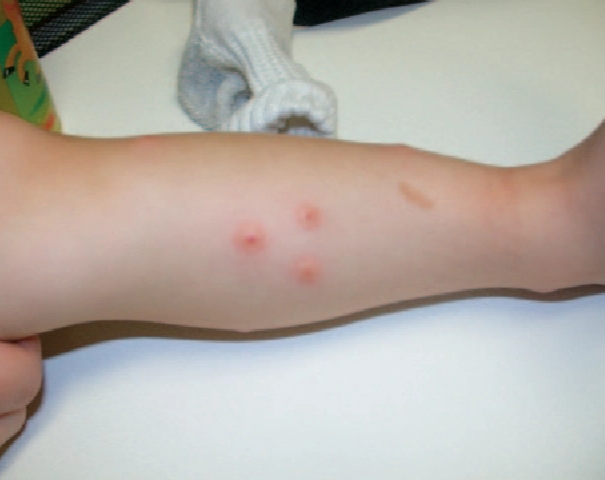
Lesi berupa makula eritematosa berbatas tegas akibat inflamasi lokal.²
Dapat ditemukan lesi tambahan berupa papul, vesikel, pustula, erosi, dan krusta sesuai derajat reaksi kulit.²,³
Gambaran khas berupa lesi linier (garis lurus) akibat pergerakan atau penyebaran toksin pada kulit (misalnya pada Paederus).²,⁴
Pada beberapa kasus, tampak kissing lesion akibat kontak antarpemukaan kulit yang terpapar toksin.²
Pemeriksaan Penunjang
Pemeriksaan klinis merupakan metode utama. Pemeriksaan ini dilakukan dengan mengidentifikasi morfologi dan distribusi lesi. Temuan yang khas berupa papul pruritik pada area terbuka atau pola khas berkelompok atau linier.¹,²,³
Dermoskopi (bila diperlukan) dapat dilakukan untuk membantu konfirmasi lesi. Pemeriksaan ini memvisualisasikan struktur kulit, dan dapat tampak punctum atau tanda gigitan arthropoda.²,⁵
Pemeriksaan laboratorium umumnya tidak diperlukan. Pada beberapa kasus dapat ditemukan eosinofilia ringan sebagai respons hipersensitivitas.²,⁶
Biopsi kulit (jarang) dilakukan untuk menyingkirkan diagnosis banding. Pemeriksaan histopatologi dapat menunjukkan infiltrat inflamasi dengan dominasi eosinofil.³,⁸,⁹
Evaluasi tambahan (kasus berat atau sistemik) dilakukan bila dicurigai reaksi alergi berat. Evaluasi ini bertujuan menilai respons imun sistemik sesuai pedoman klinis.⁴,¹⁰
Diagnosis Banding
| Diagnosis | Perbedaan dengan Dermatitis Insect Bite |
|---|---|
| Skabies | Terdapat terowongan (burrow) pada lokasi khas dan gatal malam hari, tidak berupa papul berkelompok pada area terbuka. |
| Urtikaria | Lesi berupa wheal yang hilang cepat (<24 jam), tidak menetap seperti papul. |
| Dermatitis kontak | Lesi sesuai pola pajanan bahan iritan/alergen tanpa pola gigitan berderet. |
| Varisela | Lesi polimorfik (makula, papula, vesikel) dalam berbagai stadium dan disertai gejala sistemik. |
| Pedikulosis | Ditemukan kutu atau nits pada rambut, bukan papul akibat gigitan langsung di kulit terbuka. |
Penatalaksanaan
Terapi bertujuan mengurangi inflamasi, meredakan pruritus, mencegah komplikasi, serta menangani reaksi berat bila diperlukan.¹,³,⁴
Nonfarmakologis
Segera cuci area yang terkena dengan air dan sabun atau alkohol untuk menghilangkan sisa antigen atau toksin.²,⁴
Hindari paparan ulang serangga dengan menggunakan pelindung diri.¹
Farmakologis
Topikal
Sebagai lini pertama
| Golongan | Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik |
|---|---|---|---|
| Kortikosteroid topikal | Mometason furoat 0,1% (krim) | 1–2×/hari selama ±7 hari | Antiinflamasi |
| Kortikosteroid topikal | Betametason valerat 0,05% (krim) | 1–2×/hari | Menekan respon inflamasi |
Sistemik
Bertujuan untuk simptomatik
| Golongan | Obat & Sediaan | Dosis | Farmakodinamik |
|---|---|---|---|
| Antihistamin | CTM / loratadin / cetirizine (tablet) | 1×/hari | Antagonis reseptor H1 (antipruritus) |
Terapi tambahan sesuai Indikasi
Infeksi sekunder Diberikan antibiotik oral atau topikal bila terdapat tanda infeksi bakteri akibat ekskoriasi.²
Reaksi alergi berat Dilakukan penanganan emergensi pada kondisi seperti urtikaria luas, angioedema, atau anafilaksis.⁴ Pasien perlu segera dirujuk ke UGD.
Komplikasi
Infeksi sekunder bakteri dapat terjadi akibat garukan berulang yang merusak sawar kulit, sehingga memudahkan kolonisasi bakteri.¹,²
Hiperpigmentasi pascainflamasi dapat muncul akibat inflamasi yang memicu peningkatan produksi melanin.²
Dermatitis kronis dapat terjadi akibat paparan berulang dan inflamasi persisten.¹
Reaksi alergi berat (jarang), seperti urtikaria luas atau anafilaksis, dapat terjadi akibat respons hipersensitivitas sistemik terhadap antigen serangga.²,⁴
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena umumnya tidak mengancam jiwa, kecuali pada kasus jarang berupa reaksi alergi berat seperti anafilaksis.¹,²
Ad functionam (terhadap fungsi): bonam, karena tidak menyebabkan gangguan fungsi organ secara permanen.²
Ad sanationam (terhadap kesembuhan): bonam, karena lesi biasanya sembuh spontan atau dengan terapi simptomatik tanpa sisa yang bermakna.¹,³
Edukasi
Hindari gigitan serangga dengan menggunakan repellent, pakaian tertutup, dan kelambu, terutama di daerah dengan paparan tinggi.¹,³
Jaga kebersihan lingkungan dan kendalikan keberadaan serangga di rumah untuk mengurangi risiko paparan.²,⁵
Hindari menggaruk lesi meskipun terasa gatal untuk mencegah infeksi sekunder.²
Segera bersihkan area gigitan dengan air dan sabun setelah paparan.²,⁴
Gunakan obat sesuai anjuran dan selesaikan terapi untuk mencegah kekambuhan.²
Segera ke fasilitas kesehatan bila muncul tanda reaksi berat, seperti sesak napas atau bengkak luas.⁴
Kriteria Rujukan
Terjadi reaksi alergi berat, seperti anafilaksis, angioedema, atau sesak napas, yang memerlukan penanganan emergensi.⁴
Lesi luas atau berat yang tidak membaik dengan terapi awal di layanan primer.²
Terdapat komplikasi, seperti infeksi sekunder berat atau dermatitis yang meluas.²
Diagnosis meragukan atau menyerupai penyakit lain, seperti skabies atau dermatitis lain.²
Kekambuhan berulang yang memerlukan evaluasi lebih lanjut terhadap faktor lingkungan atau hipersensitivitas.²
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. Edisi ke-9. New York: McGraw-Hill; 2023.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2019.
Kang S, Amagai M, Bruckner AL, Enk AH, Margolis DJ, McMichael AJ, dkk. Fitzpatrick's Dermatology. Edisi ke-9. New York: McGraw-Hill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi di Indonesia. Jakarta: PERDOSKI; 2024.
Hylwa SA, Hurliman E, Liu J, dkk. Pocket Dermatology: A Practical High-Yield Guide. Cham: Springer; 2021.
Sehgal VN. Textbook of Clinical Dermatology. Edisi ke-5. New Delhi: Jaypee Brothers Medical Publishers; 2016.
Motta A, González LF, García G, dkk. Atlas of Dermatology: Inflammatory, Infectious and Tumoral Skin Diseases. Cham: Springer; 2022.
Shimizu H. Shimizu's Textbook of Dermatology. Sapporo: Hokkaido University Press; 2017.
StatPearls Publishing. Insect Bites. Treasure Island (FL): StatPearls Publishing; 2023.
Vaz-Rodrigues R, dkk. Allergic reactions associated with medically important arthropods. Acta Biomed. 2023.
