Bronkiolitis [3B & 4].
Definisi
Bronkiolitis merupakan infeksi akut pada bronkiolus yang menyebabkan inflamasi, edema mukosa, peningkatan produksi mukus, dan obstruksi pada jalan napas kecil. Kondisi ini terutama terjadi pada bayi dan anak usia <2 tahun, dan paling sering disebabkan oleh infeksi virus, terutama Respiratory Syncytial Virus (RSV).¹,²,⁴
Epidemiologi
Bronkiolitis terutama menyerang bayi dan anak usia <2 tahun, dengan puncak kejadian pada usia 2–6 bulan.¹,⁴,⁷
RSV merupakan penyebab tersering, terutama pada musim dengan peningkatan infeksi saluran napas, seperti musim hujan atau musim dingin.⁴,⁷,¹⁰
Bronkiolitis merupakan salah satu penyebab utama kunjungan gawat darurat dan rawat inap pada bayi, terutama karena sesak, hipoksia, atau kesulitan minum.⁴,⁶,¹⁰
Sebagian besar kasus bersifat self-limiting, tetapi risiko menjadi berat meningkat pada bayi prematur, usia <12 minggu, penyakit jantung bawaan, penyakit paru kronis, imunodefisiensi, atau riwayat tidak mendapat ASI eksklusif.⁴,⁷,¹⁰
Faktor lingkungan, seperti paparan asap rokok, hunian padat, saudara serumah yang sedang ISPA, dan penitipan anak, meningkatkan risiko penularan virus respirasi.⁴,⁷,⁹
Etiologi
Respiratory Syncytial Virus (RSV) merupakan penyebab tersering bronkiolitis, terutama pada bayi dan anak usia <2 tahun.⁴,⁷,¹⁰.
Virus lain yang dapat menyebabkan bronkiolitis meliputi rhinovirus, parainfluenza virus, influenza virus, adenovirus, dan human metapneumovirus.²,⁴,⁶.
Infeksi biasanya diawali dari saluran napas atas, kemudian menyebar ke bronkiolus dan menyebabkan inflamasi, edema, produksi mukus, serta obstruksi jalan napas kecil.⁴,⁶,¹⁰.
Faktor pencetus atau faktor yang memperberat meliputi prematuritas, usia muda, tidak mendapat ASI eksklusif, paparan asap rokok, hunian padat, serta kontak dengan penderita ISPA.⁴,⁷,⁹.
Faktor Risiko
Usia <2 tahun, terutama bayi usia 2–6 bulan, karena diameter bronkiolus kecil dan cadangan respirasi masih terbatas.⁴,⁷,¹⁰.
Prematuritas atau berat badan lahir rendah, karena maturasi paru dan respons imun belum optimal.⁴,⁷,¹⁰.
Penyakit jantung bawaan, penyakit paru kronis, imunodefisiensi, atau kelainan neuromuskular, meningkatkan risiko bronkiolitis berat.⁴,⁷,¹⁰.
Tidak mendapat ASI eksklusif, karena perlindungan imunologis terhadap infeksi respirasi lebih rendah.⁴,⁹.
Paparan asap rokok, polusi udara, hunian padat, saudara serumah dengan ISPA, atau penitipan anak, meningkatkan risiko transmisi virus respirasi.⁴,⁷,⁹.
Riwayat atopi atau wheezing berulang dapat memperberat gejala dan perlu dibedakan dari asma dini.⁴,⁶.
Klasifikasi
Bronkiolitis akut. Infeksi akut pada bronkiolus yang paling sering disebabkan oleh RSV, terutama pada bayi dan anak usia <2 tahun, dengan gejala batuk, wheezing, takipnea, dan distress napas.⁴,⁷,¹⁰
Bronkiolitis ringan. Anak tampak aktif, tanpa distress napas bermakna, masih dapat minum atau makan dengan cukup, dan saturasi oksigen umumnya baik.⁴,¹⁰
Bronkiolitis sedang. Terdapat takipnea, wheezing atau ronki, retraksi ringan hingga sedang, asupan menurun, tetapi belum ada tanda gagal napas.⁴,⁶,¹⁰
Bronkiolitis berat. Ditandai hipoksia, retraksi berat, napas cuping hidung, sianosis, apnea, dehidrasi, penurunan kesadaran, atau tanda gagal napas.⁴,⁷,¹⁰
Bronkiolitis kronis atau berulang. Gejala obstruksi saluran napas kecil yang menetap atau berulang. Perlu evaluasi lebih lanjut untuk menyingkirkan asma dini, bronkopulmoner displasia, aspirasi berulang, kelainan anatomi, atau penyakit paru kronis lain.¹,²,⁴
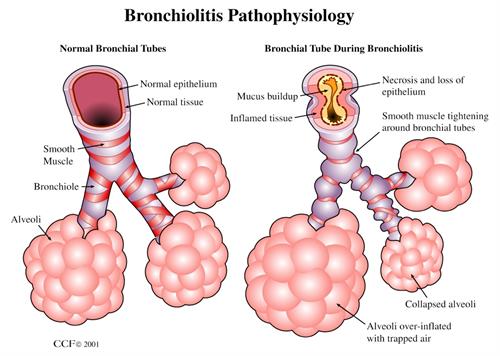
Patofisiologi
Infeksi virus respirasi, terutama RSV, masuk melalui saluran napas atas, lalu menyebar ke bronkiolus dengan masa inkubasi rata-rata sekitar 4–5 hari.⁴,⁷,¹⁰
Virus bereplikasi pada epitel bronkiolus, menyebabkan cedera epitel, deskuamasi sel, dan aktivasi respons imun mukosa. Sel epitel yang rusak melepaskan mediator inflamasi yang menarik neutrofil, makrofag, dan limfosit ke saluran napas kecil.⁴,⁶,⁷
Inflamasi menyebabkan edema mukosa, peningkatan permeabilitas kapiler, produksi mukus berlebih, dan terbentuknya debris seluler di lumen bronkiolus. Karena diameter bronkiolus bayi sangat kecil, sedikit edema saja dapat menyebabkan obstruksi bermakna.⁴,⁷,¹⁰
Kombinasi mukus, edema, dan debris epitel menyebabkan obstruksi jalan napas kecil, terutama saat ekspirasi. Akibatnya terjadi air trapping, hiperinflasi paru, wheezing, dan peningkatan kerja napas.⁴,⁶,¹⁰
Bila obstruksi semakin berat, sebagian alveoli mengalami ventilasi yang buruk hingga terjadi atelektasis. Ketidakseimbangan ventilasi-perfusi menyebabkan hipoksemia, yang tampak sebagai takipnea, retraksi, sianosis, atau penurunan saturasi oksigen.⁴,⁷,¹⁰
Pada bayi muda atau bayi berisiko tinggi, inflamasi dan hipoksemia dapat memicu apnea, kelelahan napas, serta dehidrasi akibat asupan yang menurun hingga terjadi gagal napas.⁴,⁷,¹⁰
Anamnesis
Usia pasien biasanya <2 tahun, terutama bayi usia 2–6 bulan.⁴,⁷,¹⁰
Gejala sering diawali ISPA atas, seperti pilek, hidung tersumbat, rinore, dan demam ringan.⁴,⁷
Setelah 1–3 hari, dapat muncul batuk, napas cepat, wheezing/mengi, dan tanda sesak napas.⁴,⁶,¹⁰
Orang tua dapat mengeluhkan anak sulit minum/menyusu, cepat lelah saat menyusu, muntah setelah batuk, atau jumlah BAK berkurang.⁴,¹⁰
Gali tanda bahaya, seperti apnea, sianosis, retraksi berat, tampak lemas, penurunan kesadaran, atau tidak mau minum.⁴,⁷,¹⁰
Tanyakan faktor risiko, seperti prematuritas, usia <12 minggu, penyakit jantung bawaan, penyakit paru kronis, imunodefisiensi, paparan asap rokok, dan kontak dengan penderita ISPA.⁴,⁷,⁹
Pemeriksaan Fisik
Keadaan umum dapat tampak sakit ringan hingga berat. Nilai aktivitas, tangisan, kesadaran, dan kemampuan minum.⁴,¹⁰
Tanda vital: dapat ditemukan takipnea, demam ringan, takikardia, dan penurunan saturasi oksigen pada kasus berat.⁴,⁷,¹⁰
Tanda distress napas meliputi retraksi dinding dada, napas cuping hidung, grunting, penggunaan otot bantu napas, atau head bobbing pada bayi.⁴,¹⁰
Auskultasi paru dapat ditemukan wheezing, ronki halus, atau ekspirasi memanjang akibat obstruksi bronkiolus.⁴,⁶,¹⁰
Perkusi dada dapat hipersonor bila terjadi air trapping atau hiperinflasi paru.⁴
Tanda berat meliputi sianosis, apnea, SpO₂ rendah, lemas, dehidrasi, atau tanda gagal napas.⁴,⁷,¹⁰
Pemeriksaan Penunjang
Tidak rutin diperlukan karena diagnosis bronkiolitis umumnya bersifat klinis.⁴,¹⁰
Pulse oximetry dilakukan untuk menilai SpO₂, terutama bila ada sesak, sianosis, sulit minum, atau tampak berat.⁴,¹⁰
Foto toraks tidak rutin. Pemeriksaan ini dipertimbangkan bila dicurigai pneumonia, atelektasis, aspirasi benda asing, gagal jantung, atau gejala tidak khas.⁴,¹⁰
Darah rutin umumnya tidak spesifik dan tidak wajib pada kasus ringan.²,⁴
PCR atau rapid antigen virus tidak rutin. Pemeriksaan ini digunakan bila perlu isolasi, rawat inap, surveilans, atau bila hasil memengaruhi tata laksana.⁴,⁷,¹⁰
Analisis gas darah dipertimbangkan pada kasus berat dengan hipoksia, apnea, kelelahan napas, atau kecurigaan gagal napas.⁴,¹⁰
Dasar Diagnosis
Diagnosis bronkiolitis ditegakkan secara klinis pada bayi atau anak usia <2 tahun dengan gejala awal ISPA atas, seperti rinore atau hidung tersumbat. Gejala kemudian berkembang menjadi batuk, takipnea, wheezing atau ronki halus, serta tanda distress napas, terutama bila terdapat faktor pendukung seperti usia 2–6 bulan, paparan penderita ISPA, dan musim infeksi respirasi.⁴,⁷,¹⁰
Diagnosis Banding
| Diagnosis Banding | Perbedaan dengan Bronkiolitis |
|---|---|
| Asma / recurrent wheezing | Episode wheezing berulang, riwayat atopi/alergi, respons baik terhadap bronkodilator, dan biasanya pada anak lebih besar.⁴,¹⁰ |
| Pneumonia | Demam tinggi, tampak toksik, ronki fokal, tanda konsolidasi paru, atau infiltrat pada foto toraks.⁴,¹⁰ |
| Aspirasi benda asing | Onset mendadak, riwayat tersedak, wheezing unilateral, atau penurunan suara napas satu sisi.⁴,¹⁰ |
| Gagal jantung | Sesak disertai hepatomegali, murmur, kardiomegali, sulit minum, gagal tumbuh, atau riwayat penyakit jantung bawaan.⁴ |
| GERD / aspirasi berulang | Keluhan regurgitasi, muntah berulang, batuk setelah minum, atau gejala respirasi yang berulang.⁴ |
| Pertusis | Batuk paroksismal, muntah setelah batuk, apnea pada bayi muda, atau riwayat kontak batuk lama.⁴,⁷ |
| Croup | Batuk menggonggong, suara serak, stridor inspirasi, dan obstruksi dominan pada saluran napas atas.⁴ |
Penatalaksanaan
Nonfarmakologis
Terapi suportif merupakan tata laksana utama karena bronkiolitis umumnya disebabkan oleh virus dan bersifat self-limiting.⁴,¹⁰
Oksigenasi diberikan bila terdapat hipoksia, sianosis, atau distress napas.⁴,¹⁰
Hidrasi adekuat dijaga. Pertimbangkan cairan enteral atau intravena bila sulit minum, muntah, atau dehidrasi.⁴,¹⁰
Suction sekret hidung dapat dilakukan, terutama sebelum menyusu atau makan.⁴,¹⁰
Nutrisi diberikan bertahap sesuai toleransi, dengan porsi kecil namun lebih sering.⁴
Monitoring ketat diperlukan pada bayi muda, prematur, komorbid, apnea, distress napas, atau SpO₂ menurun.⁴,⁷,¹⁰
Farmakologis
Prinsip Terapi Farmakologis
Terapi utama tetap suportif, dan farmakoterapi hanya diberikan bila ada indikasi klinis.⁴,¹⁰
Antibiotik tidak diberikan secara rutin, kecuali bila dicurigai pneumonia atau infeksi bakteri sekunder.⁴,¹⁰
Bronkodilator tidak diberikan secara rutin. Dapat dilakukan sebagai uji coba selektif, dan dilanjutkan hanya bila ada respons.⁴,¹⁰
Kortikosteroid sistemik tidak direkomendasikan secara rutin pada bronkiolitis akut.⁶,¹⁰
Saline hipertonik nebulisasi dapat dipertimbangkan pada kasus tertentu, terutama pada pasien rawat inap.⁶,¹⁰
Oksigen
| Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik | Keterangan |
|---|---|---|---|
| Oksigen nasal kanul / face mask | Sesuaikan kebutuhan untuk mempertahankan SpO₂ ≥90–92% | Meningkatkan fraksi oksigen inspirasi sehingga memperbaiki hipoksemia | Diberikan bila terdapat hipoksia, sianosis, distress napas, atau kondisi umum berat.⁴,¹⁰ |
Bronkodilator
| Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik | Keterangan |
|---|---|---|---|
| Salbutamol nebulisasi / inhaler | Nebulisasi: 2,5 mg/kali sebagai trial selektif | Agonis β2-adrenergik yang merelaksasi otot polos bronkus | Tidak rutin; hanya dicoba bila wheezing bermakna dan dilanjutkan bila ada respons klinis.⁴,¹⁰ |
Nebulisasi Saline Hipertonik
| Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik | Keterangan |
|---|---|---|---|
| NaCl 3% nebulisasi | Umumnya 3–4 mL per nebulisasi, sesuai protokol fasilitas | Meningkatkan hidrasi sekret, menurunkan viskositas mukus, dan membantu pembersihan jalan napas | Dapat dipertimbangkan pada kasus tertentu, terutama rawat inap; bukan terapi wajib.⁶,¹⁰ |
4. Antibiotik
| Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik | Keterangan |
|---|---|---|---|
| Amoxicillin sirup/drop/tablet dispersible | 80–90 mg/kgBB/hari, dibagi 2 dosis, umumnya 5 hari sesuai kondisi klinis | Antibiotik beta-laktam yang menghambat sintesis dinding sel bakteri | Pilihan awal bila curiga pneumonia komunitas bakteri tanpa tanda berat. WHO merekomendasikan amoxicillin oral sebagai lini pertama pneumonia anak. |
| Amoxicillin-clavulanate sirup/tablet | Dosis berdasarkan komponen amoxicillin, umumnya 80–90 mg/kgBB/hari, dibagi 2 dosis | Amoxicillin menghambat sintesis dinding sel; clavulanate menghambat beta-laktamase | Dipertimbangkan bila curiga bakteri penghasil beta-laktamase, otitis media akut, sinusitis, aspirasi, atau gagal terapi awal. |
| Ampicillin IV | 100–200 mg/kgBB/hari, dibagi tiap 6 jam | Beta-laktam; menghambat sintesis dinding sel bakteri | Alternatif rawat inap bila curiga pneumonia bakteri dan pasien tidak mampu minum atau tampak lebih berat. |
| Ceftriaxone IV/IM | 50–75 mg/kgBB/hari 1 kali sehari | Sefalosporin generasi III; menghambat sintesis dinding sel bakteri | Untuk kasus lebih berat, tidak bisa minum, curiga sepsis, atau perlu terapi parenteral sesuai evaluasi klinis. |
| Azithromycin sirup/tablet | Pertusis: 10 mg/kgBB/hari selama 5 hari pada bayi <6 bulan; usia ≥6 bulan: 10 mg/kgBB hari ke-1, lalu 5 mg/kgBB/hari hari ke-2–5 | Makrolida; menghambat sintesis protein bakteri pada subunit ribosom 50S | Pilihan bila curiga pertusis atau bakteri atipikal. CDC menyebut azithromycin sebagai pilihan untuk terapi/profilaksis pertusis pada bayi muda, dengan pemantauan efek samping. |
5. Kortikosteroid
| Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik | Keterangan |
|---|---|---|---|
| Prednison / Prednisolon sirup/tablet | Tidak diberikan rutin pada bronkiolitis akut | Menekan inflamasi melalui regulasi transkripsi gen inflamasi, menurunkan produksi sitokin, dan mengurangi aktivasi sel inflamasi | Tidak direkomendasikan rutin karena bronkiolitis terutama disebabkan infeksi virus dengan obstruksi akibat edema, mukus, dan debris bronkiolus; manfaat klinis steroid tidak konsisten.⁶,¹⁰ |
| Metilprednisolon oral/injeksi | Tidak diberikan rutin; hanya dipertimbangkan bila ada diagnosis lain yang jelas, misalnya eksaserbasi asma/recurrent wheezing | Glukokortikoid sistemik yang menekan respons inflamasi saluran napas | Bukan terapi standar bronkiolitis akut. Dipertimbangkan bila gambaran klinis lebih sesuai asma, wheezing berulang, atau penyakit inflamasi saluran napas lain.⁴,⁶,¹⁰ |
| Deksametason oral/injeksi | Tidak diberikan rutin pada bronkiolitis akut | Efek antiinflamasi kuat melalui penekanan mediator inflamasi dan permeabilitas vaskular | Tidak menjadi terapi rutin bronkiolitis; dapat dipakai bila terdapat indikasi lain, misalnya croup atau kondisi inflamasi lain yang berbeda diagnosis.⁴,¹⁰ |
Komplikasi
Hipoksemia, akibat obstruksi bronkiolus dan gangguan ventilasi-perfusi.⁴,¹⁰
Apnea, terutama pada bayi muda, prematur, atau bayi dengan komorbid.⁴,⁷,¹⁰
Dehidrasi, akibat sulit minum, takipnea, muntah, atau kelelahan saat menyusu.⁴,¹⁰
Atelektasis, akibat sumbatan mukus dan kolaps sebagian paru.⁴
Gagal napas, pada kasus berat dengan hipoksia menetap, kelelahan napas, atau penurunan kesadaran.⁴,¹⁰
Infeksi bakteri sekunder, seperti pneumonia atau otitis media, meskipun tidak selalu terjadi.⁴,¹⁰
Wheezing berulang pascainfeksi, terutama pada anak dengan riwayat atopi atau infeksi RSV berat.⁶,⁷
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena sebagian besar bronkiolitis bersifat self-limiting. Namun, prognosis dapat menjadi dubia pada bayi prematur, usia sangat muda, hipoksemia, apnea, penyakit jantung bawaan, penyakit paru kronis, atau imunodefisiensi.⁴,⁷,¹⁰
Ad functionam (terhadap fungsi): bonam, karena fungsi respirasi umumnya membaik kembali setelah inflamasi dan obstruksi bronkiolus mereda.⁴,¹⁰
Ad sanationam (terhadap kesembuhan): bonam, karena mayoritas kasus membaik dalam 1–2 minggu, meskipun batuk atau wheezing ringan dapat menetap sementara setelah infeksi akut.⁴,⁶,¹⁰
Edukasi
Jelaskan bahwa bronkiolitis umumnya disebabkan oleh virus, terutama RSV, sehingga terapi utama adalah suportif, bukan antibiotik rutin.⁴,⁷,¹⁰
Ajarkan orang tua mengenali tanda bahaya, seperti napas cepat atau makin berat, retraksi dada, napas cuping hidung, sianosis, apnea, anak tampak sangat lemas, atau tidak mau minum.⁴,¹⁰
Anjurkan hidrasi dan nutrisi yang adekuat. Berikan minum atau ASI lebih sering dengan volume kecil bila anak mudah lelah saat menyusu.⁴,¹⁰
Lakukan pembersihan sekret hidung bila hidung tersumbat, terutama sebelum menyusu atau tidur.⁴,¹⁰
Hindari paparan asap rokok, polusi, debu, serta kontak dekat dengan penderita ISPA.⁴,⁷,⁹
Tekankan cuci tangan, etika batuk, kebersihan lingkungan, serta pembatasan kontak dengan bayi berisiko tinggi untuk mencegah penularan.⁷,⁹
Segera kontrol atau rujuk bila anak mengalami sesak bertambah, sulit minum, BAK berkurang, demam tinggi, sianosis, apnea, atau kondisi umum memburuk.⁴,¹⁰
Kriteria Rujukan
SpO₂ <90–92%, sianosis, atau hipoksemia yang menetap.⁴,¹⁰
Distres napas sedang–berat, seperti retraksi berat, grunting, napas cuping hidung, atau kelelahan napas.⁴,¹⁰
Apnea, terutama pada bayi muda atau bayi prematur.⁴,⁷,¹⁰
Sulit minum/menyusu, muntah berulang, dehidrasi, atau BAK berkurang.⁴,¹⁰
Bayi berisiko tinggi, seperti usia <12 minggu, prematur, penyakit jantung bawaan, penyakit paru kronis, imunodefisiensi, atau kelainan neuromuskular.⁴,⁷,¹⁰
Kecurigaan diagnosis lain atau komplikasi, seperti pneumonia, sepsis, aspirasi benda asing, gagal jantung, atau gagal napas.⁴,¹⁰
Daftar Pustaka
Murray JF, Nadel JA. Textbook of Respiratory Medicine. 6th ed. Philadelphia: Elsevier. 2016.
Perhimpunan Dokter Paru Indonesia. Buku Ajar Ilmu Penyakit Paru. Jakarta: PDPI. 2022.
Chapman S, Robinson G, Stradling J, West S, Wrightson J. Oxford Handbook of Respiratory Medicine. 4th ed. Oxford: Oxford University Press. 2021.
Kliegman RM, St Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, editors. Nelson Textbook of Pediatrics. 21st ed. Philadelphia: Elsevier. 2020.
World Health Organization. Bronchiolitis in children. Geneva: WHO. 2022.
Florin TA, Plint AC, Zorc JJ. Bronchiolitis: recent evidence on diagnosis and management. JAMA. 2017;318(19):1901–1902.
Hall CB, Weinberg GA, Blumkin AK, Edwards KM, Staat MA, Schultz AF, et al. Respiratory syncytial virus-associated hospitalizations among children less than 24 months of age. N Engl J Med. 2013;368(19):1819–1827.
Netter FH. Atlas of Human Anatomy. Philadelphia: Elsevier. 2019.
Kementerian Kesehatan Republik Indonesia. Pedoman Pengendalian Infeksi Saluran Pernapasan Akut Anak. Jakarta: Kementerian Kesehatan RI. 2021.
Ralston SL, Lieberthal AS, Meissner HC, Alverson BK, Baley JE, Gadomski AM, et al. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014;134(5):e1474–e1502.
