
Hifema [3A]
Definisi
Hifema adalah akumulasi darah di bilik mata depan, umumnya disebabkan oleh trauma tumpul. Kondisi ini dapat bervariasi dari mikrohifema hingga hifema total ("eight-ball hyphema") yang mengisi seluruh ruang bilik mata depan. Pembuluh darah yang paling sering mengalami ruptur adalah arteri sirkularis minor iris yang terletak di stroma iris anterior bagian perifer.¹,²
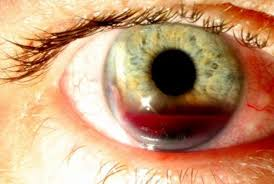
Epidemiologi dan Faktor Predisposisi
Hifema traumatik adalah bentuk perdarahan intraokular yang paling umum pada populasi muda, terutama pria berusia 10–20 tahun. Kondisi ini biasanya disebabkan oleh aktivitas fisik, olahraga kontak, atau kekerasan fisik.³
Faktor Predisposisi
Trauma tumpul berenergi tinggi
Penggunaan antikoagulan atau antiplatelet
Kelainan hematologis (seperti hemofilia, leukemia)
Sickle cell disease (SCD), terutama pada individu ras Afrika atau Mediterania
Aktivitas dengan risiko cedera mata (seperti olahraga bola, pekerjaan konstruksi tanpa pelindung mata).³,⁴
Etiologi
Traumatik (paling sering): terjadi akibat benturan tumpul pada bola mata yang menyebabkan robekan pembuluh darah iris atau badan siliaris. Umumnya terjadi pada olahraga kontak (sepak bola, tinju), kecelakaan lalu lintas, atau kekerasan fisik. Trauma juga dapat disebabkan oleh benda tumpul seperti bola karet, siku, atau tongkat olahraga.
Spontan (jarang): terjadi tanpa riwayat trauma, biasanya pada pasien dengan:
Neovaskularisasi iris, seperti : rubeosis iridis pada diabetes atau oklusi vena retina
Kelainan pembekuan darah : hemofilia, leukemia, trombositopenia
Penggunaan antikoagulan atau antiplatelet dosis tinggi
Tumor intraokular, seperti retinoblastoma atau melanoma uveal
Sickle cell disease (SCD), yang meningkatkan risiko perdarahan berat dan komplikasi glaukoma.¹,²
Anamnesis
Anamnesis bertujuan untuk mengidentifikasi penyebab trauma, menilai gejala klinis, dan mengevaluasi faktor risiko sistemik atau lokal yang dapat memperburuk kondisi:
1. Keluhan utama :
Penurunan penglihatan mendadak (akibat darah di bilik mata depan yang menghalangi visual aksis)
Nyeri pada bola mata (akibat peningkatan TIO karena sel darah merah menyumbat trabekulum)
Mata merah, berair, atau sensitif terhadap cahaya (fotofobia) karena reaksi peradangan sekunder
Riwayat trauma tumpul yang jelas.
2. Riwayat penyakit sekarang (RPS):
Waktu dan kronologi trauma penting untuk menentukan tahap perdarahan dan risiko komplikasi
Jenis dan arah trauma yang berkorelasi dengan lokasi robekan pembuluh darah
Penggunaan obat antikoagulan dapat memperberat perdarahan
Gejala penyerta seperti mual, muntah, atau penurunan visus progresif menunjukkan kemungkinan peningkatan TIO
3. Riwayat penyakit dahulu (RPD):
Riwayat trauma mata sebelumnya meningkatkan risiko terjadinya angle recession atau glaukoma sekunder
Kelainan hematologis seperti hemofilia meningkatkan risiko perdarahan berulang
Riwayat penyakit mata seperti glaukoma atau iritis dapat menjadi faktor komorbid yang memperburuk prognosis
4. Riwayat keluarga (RK):
Riwayat sickle cell disease atau kelainan darah dalam keluarga meningkatkan risiko perdarahan berulang dan glaukoma refrakter
5. Riwayat sosial:
Pekerjaan atau aktivitas berisiko tinggi (seperti pekerja konstruksi, atlet olahraga kontak) meningkatkan kemungkinan trauma pada bola mata
Kelalaian menggunakan pelindung mata saat beraktivitas berisiko dapat memicu terjadinya hifema dan komplikasinya.³,⁴,⁵,⁶
Klasifikasi Klinis
Hifema diklasifikasikan berdasarkan jumlah darah yang terlihat di bilik mata depan:
Mikrohifema: Sel darah merah tersebar di Bilik Mata Depan, hanya dapat dilihat dengan pemeriksaan slit lamp.
Hifema parsial: Darah membentuk lapisan yang mengendap tetapi tidak mengisi seluruh bilik mata depan.
Grading Hifema
Menurut AAO, grading dari hifema adalah sebagai berikut :
| Grade | Deskripsi | Ketinggian hifema |
|---|---|---|
| Grade 0 (Mikrohifema) | Sel darah merah tersebar di bilik mata depan, hanya terlihat dengan slit lamp | Tidak terlihat secara makroskopis |
| Grade 1 | Endapan darah <1/3 tinggi bilik mata depan | ±1 mm |
| Grade 2 | Darah mengisi 1/3–1/2 bilik mata depan | ±2–3 mm |
| Grade 3 | Darah mengisi >1/2 hingga < total | ±3–5 mm |
| Grade 4 (Total) | bilik mata depan terisi penuh darah; disebut juga eight-ball hyphema | 100% volume |
📌 Catatan:
Grade 1 dan 2 memiliki prognosis lebih baik dengan risiko TIO rendah hingga sedang.
Grade 3–4 berisiko tinggi mengalami komplikasi seperti glaukoma sekunder dan staining kornea.¹²
Pemeriksaan Fisik
Visus menurun: Tingkat penurunan penglihatan bergantung pada volume hifema dan peningkatan TIO.
Tekanan intraokular (TIO): Dapat meningkat secara signifikan akibat sumbatan trabekulum oleh sel darah merah.³,⁴
Segmen Anterior
Darah di bilik mata depan: Terlihat jelas pada pemeriksaan slit lamp; hanya tampak mikroskopis pada kasus mikrohifema
Kornea: Jernih, atau mengalami blood staining jika hifema masif dan TIO tinggi dalam waktu lama
Pupil: Dapat melebar (midriasis) atau tidak reaktif bila terjadi disfungsi sfingter atau iridodialisis.
Iris: Mungkin terlihat robekan, iridodialisis, atau atrofi fokal pada kasus berat.³,⁴,⁵
Segmen Posterior
Fundus sulit dievaluasi jika hifema total menutupi visual aksis.
Bila memungkinkan (misalnya setelah resolusi parsial atau melalui USG-B):
Retina: apakah attached atau tidak
Perdarahan vitreous: dapat terjadi jika trauma sangat berat
Diskus optikus: evaluasi tanda neuropati optik bila TIO sangat tinggi.³,⁴
Pemeriksaan Penunjang⁴,⁵,⁶
| Pemeriksaan | Tujuan | Prinsip | Temuan |
|---|---|---|---|
| Gonioskopi | Mendeteksi angle recession | Cermin khusus melihat sudut bilik depan | Robekan badan siliaris, risiko glaukoma |
| USG-B | Evaluasi segmen posterior bila fundus tidak tampak | Gelombang ultrasonografi | Retina terpasang, perdarahan vitreous, dislokasi lensa |
| CT-Scan orbita | Menilai trauma intraorbita, fraktur, atau IOFB | Pencitraan menggunakan radiasi X | Fraktur orbita, benda asing intraokular |
| Pemeriksaan darah lengkap | Menilai status hematologi | Analisis hemoglobin, trombosit, leukosit | Anemia, trombositopenia, leukositosis |
| Uji koagulasi (PT, aPTT) | Skrining kelainan perdarahan | Evaluasi jalur koagulasi ekstrinsik/intrinsik | Koagulopati, hemofilia, efek antikoagulan |
| Elektroforesis Hb | Mendeteksi sickle cell disease (SCD) | Pemisahan hemoglobin berdasarkan muatan | HbS positif pada pasien ras Afrika/Mediterrania |
Dasar Diagnosis
Diagnosis ditegakkan berdasarkan temuan klinis berupa darah di bilik mata depan dengan riwayat trauma tumpul. Pemeriksaan penunjang mendukung evaluasi komplikasi dan penyebab sekunder.³
Diagnosis Banding³,⁴,⁶
Berikut adalah diagnosis banding hifema traumatik, disusun berdasarkan kesamaan dan perbedaannya secara klinis:
| Diagnosis Banding | Persamaan | Perbedaan |
|---|---|---|
| Uveitis hemoragik | Terdapat darah di bilik mata depan | Biasanya tanpa riwayat trauma; disertai nyeri, sel & flare intens, dan respon terhadap steroid lebih baik |
| Neovaskularisasi iris (rubeosis iridis) | Dapat menyebabkan perdarahan di bilik depan | Terjadi pada pasien dengan DM/oklusi vena retina; ditemukan pembuluh baru pada iris dan sudut |
| Kelainan koagulasi (hemofilia, leukemia) | Dapat menyebabkan perdarahan spontan intraokular | Tidak ada riwayat trauma; biasanya ditemukan perdarahan di tempat lain seperti gusi atau kulit |
| Retinoblastoma | Bisa menyebabkan perdarahan ke bilik depan pada anak | Umumnya usia <5 tahun, ditemukan leukokoria dan kalsifikasi pada imaging |
| Trauma perforasi bola mata | Bisa ditemukan darah di bilik mata depan | Ditemukan luka tembus, nyeri berat, dan hasil Seidel test positif |
Penatalaksanaan
Prinsip dan Tujuan
Penatalaksanaan hifema bertujuan untuk:
Mencegah perdarahan ulang (rebleed) yang dapat memperburuk prognosis visual.
Menurunkan tekanan intraokular (TIO) dan mencegah glaukoma sekunder
Mempercepat reabsorpsi darah dari bilik mata depan
Mencegah komplikasi jangka panjang, seperti staining kornea dan neuropati optik
Prinsip terapi mencakup tirah baring, proteksi mata, kontrol inflamasi dan TIO, serta pembedahan bila terjadi hifema persisten atau TIO tidak terkontrol.
Farmakologis³,⁴,⁵
Digunakan untuk mengurangi inflamasi, nyeri, dan menurunkan TIO.
| Obat dan Sediaan | Dosis & Frekuensi | Mekanisme Aksi |
|---|---|---|
| Prednisolon asetat 1% tetes mata | 1 tetes q.i.d | Anti-inflamasi steroid lokal untuk mengurangi flare & sel |
| Atropin 1% tetes mata | 1 tetes b.i.d | Sikloplegia → mengurangi nyeri akibat spasme otot siliaris |
| Timolol 0.5% tetes mata | 1 tetes b.i.d | Menurunkan TIO dengan menghambat produksi humor aqueous |
| Asetazolamid oral | 250 mg q.i.d | Inhibitor karbonik anhidrase → menurunkan produksi aqueous humor (hindari pada SCD) |
Operatif
Indikasi pembedahan pada hifema berat atau komplikasi refrakter:
Hifema total >5 hari yang tidak mengalami resolusi spontan
TIO >25 mmHg selama >5 hari atau >50 mmHg selama >2 hari
Tanda blood staining kornea
Kecurigaan glaukoma refrakter atau perdarahan berulang signifikan.³,⁵
Non-Farmakologis
Langkah awal pada semua kasus hifema, terutama derajat ringan hingga sedang:
Tirah baring dengan elevasi kepala 30–45°: membantu sedimentasi darah dan mengurangi risiko perdarahan ulang.
Pelindung mata (eye shield): mencegah trauma ulang selama proses penyembuhan.
Hindari aktivitas fisik berat: mencegah peningkatan tekanan vena yang dapat memicu perdarahan ulang.
Hindari pemberian aspirin atau NSAID: dapat meningkatkan risiko perdarahan ulang.
Monitoring visus dan tekanan intraokular (TIO): lakukan pemantauan ketat setiap hari, terutama dalam 5 hari pertama.³,⁴,⁶
Komplikasi
Staining kornea: Terjadi akibat hemosiderin dari eritrosit yang menetap lama di kornea, menyebabkan kerusakan jaringan kolagen.
Glaukoma sekunder: Disebabkan oleh sumbatan trabekulum akibat eritrosit, hemosiderin, atau fibrosis sudut; risiko lebih tinggi pada pasien dengan angle recession atau SCD.
Perdarahan retina atau vitreous: Trauma yang cukup kuat dapat menyebabkan perdarahan ke vitreous atau retina yang memerlukan tatalaksana terpisah.
Neuropati optik: Terjadi akibat TIO tinggi berkepanjangan dan efek toksik hemoglobin terhadap saraf optik, terutama pada pasien dengan hemoglobinopati.³,⁴,⁵,⁷
Prognosis
| Dimensi | Prognosis | Keterangan | Determinan Utama |
|---|---|---|---|
| Ad vitam | Bonam | Kematian tidak terkait langsung dengan hifema | Tidak ada risiko sistemik yang mengancam jiwa |
| Ad functionam | Dubia | Tergantung volume hifema, rebleed, dan kontrol TIO | Derajat hifema, komplikasi glaukoma/optikus |
| Ad sanationam | Bonam–Malam | Umumnya resolusi total dalam 5–7 hari jika tanpa komplikasi; namun dapat buruk bila terjadi rebleed atau neuropati optik | Penanganan awal dan risiko sistemik |
Edukasi
Pasien dengan hifema memerlukan edukasi yang jelas mengenai kondisi, penatalaksanaan, dan tanda peringatan komplikasi:
Posisikan kepala lebih tinggi (30–45°) saat tirah baring untuk mempercepat sedimentasi darah dan mencegah perdarahan ulang.
Hindari aktivitas berat dan menggosok mata karena dapat memicu perdarahan ulang.
Gunakan pelindung mata saat beraktivitas untuk mencegah trauma berulang.
Hindari konsumsi aspirin dan NSAID, kecuali atas anjuran dokter.
Segera berobat jika terjadi nyeri hebat, penurunan penglihatan, atau mata kembali merah—tanda yang dapat mengindikasikan komplikasi seperti peningkatan TIO atau perdarahan ulang.
Patuhi jadwal kontrol untuk pemantauan TIO secara berkala selama masa pemulihan.³,⁴,⁶
Kriteria Rujukan
Pasien dengan hifema perlu dirujuk ke fasilitas pelayanan lanjutan bila:
TIO >30 mmHg, terutama bila berlangsung >24–48 jam atau tidak responsif terhadap terapi awal.
Hifema derajat sedang–berat (Grade 3–4), atau tidak membaik dalam 5 hari.
Tanda-tanda glaukoma sekunder, seperti nyeri hebat, midriasis, atau penurunan visus progresif.
Kecurigaan kelainan sistemik (misalnya sickle cell disease, hemofilia) atau trauma okular berat.
Tidak tersedia alat tonometri, slit lamp, atau fasilitas tindakan operatif di FKTP.⁴,⁵
Catatan