
Herpes Zoster Ophtalmicus (HZO)[3A]
Definisi
Herpes zoster ophthalmicus adalah manifestasi okular dari reaktivasi Varicella zoster virus (VZV) yang menetap laten di ganglion trigeminal, terutama mengenai cabang oftalmikus (V1).¹,²,⁴,⁵
Epidemiologi
HZO terjadi pada sekitar 10–20% dari seluruh kasus herpes zoster dan merupakan bentuk dengan risiko komplikasi okular paling tinggi.
Insidensi meningkat seiring pertambahan usia, terutama pada individu >50 tahun, akibat penurunan imunitas seluler terhadap Varicella zoster virus.
Pasien imunokompromais (HIV/AIDS, keganasan, terapi imunosupresif) memiliki risiko lebih tinggi mengalami HZO dengan manifestasi lebih berat.
Keterlibatan okular dapat muncul bersamaan dengan ruam kulit atau tertunda beberapa minggu, sehingga diperlukan kewaspadaan klinis berkelanjutan meskipun fase kulit telah membaik.¹-⁵,⁸
Faktor Risiko
Usia lanjut (>50 tahun) merupakan faktor risiko utama akibat penurunan imunitas seluler terhadap Varicella zoster virus.
Imunokompromais (HIV/AIDS, keganasan, transplantasi organ, atau penggunaan imunosupresif/kortikosteroid sistemik jangka panjang) meningkatkan risiko reaktivasi VZV dan keparahan HZO.
Tidak mendapat vaksin zoster meningkatkan insidensi herpes zoster dan komplikasi okular.
Riwayat cacar air (varicella) merupakan prasyarat terjadinya herpes zoster, karena virus menetap laten di ganglion sensorik.³,⁵,⁶,⁸,¹¹,¹²
Etiologi
Varicella zoster virus (VZV) adalah penyebab herpes zoster ophthalmicus, yaitu virus DNA dari famili Herpesviridae yang bersifat neurotropik.
Keterlibatan okular terjadi ketika reaktivasi VZV mengenai cabang oftalmikus (V1) saraf trigeminal, menyebabkan penyebaran virus dan inflamasi sepanjang jalur saraf tersebut.¹,²,⁴
Klasifikasi 🟨
Berdasarkan keterlibatan jaringan okuler:
Blefaritis dan blefarokonjungtivitis zoster ditandai vesikel, krusta, dan eritema pada kelopak serta hiperemia konjungtiva—manifestasi awal penyebaran virus pada jaringan periokular.
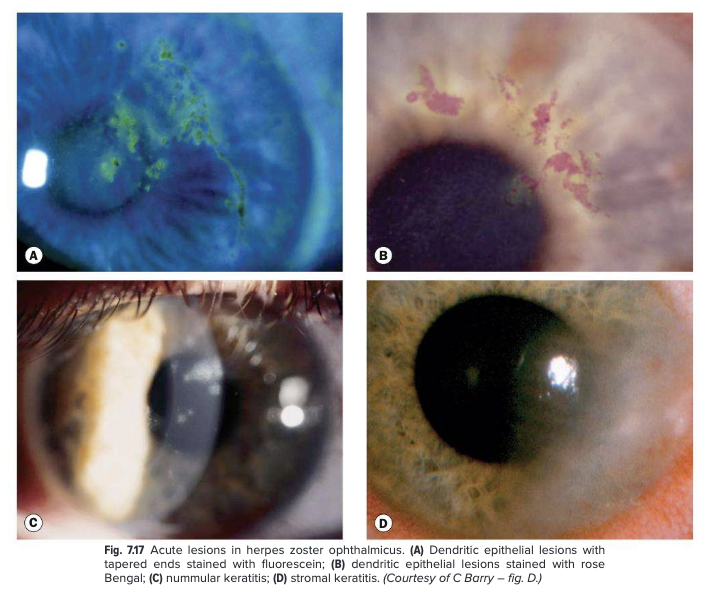
Keratitis zoster epitelial menunjukkan lesi pseudodendritik tanpa terminal bulb, mencerminkan gangguan trofik saraf dan inflamasi, bukan replikasi epitel aktif.
Keratitis stromal terjadi akibat respons inflamasi imun-mediasi, menyebabkan haze stroma, edema kornea, dan penurunan visus.
Endotelitis ditandai edema kornea difus, lipatan membran Descemet, dan dapat disertai peningkatan tekanan intraokular.
Uveitis anterior sering menyertai keterlibatan kornea, dengan sel dan flare bilik mata depan serta risiko sinekia dan glaukoma sekunder.
Keterlibatan posterior (retinitis, vaskulitis retina, neuropati optik) jarang namun berat, terutama pada pasien imunokompromais.¹,²,⁴,⁵,¹¹
Patofisiologi
Latensi dan reaktivasi virus: Setelah infeksi primer varicella, Varicella zoster virus menetap laten di ganglion sensorik, terutama ganglion trigeminal, dan bereaktivasi saat imunitas seluler menurun.
Penyebaran neurotropik: Reaktivasi VZV menyebabkan penyebaran virus sepanjang serabut saraf sensorik cabang oftalmikus (V1), memicu inflamasi pada saraf dan jaringan periokular serta okular.
Kerusakan jaringan okular: Kerusakan pada kornea dan struktur okular terutama disebabkan oleh inflamasi imun-mediasi dan gangguan trofik saraf, bukan oleh replikasi virus aktif pada epitel seperti pada HSV.
Keratitis dan gangguan trofik: Keterlibatan saraf nasosiliaris menurunkan sensibilitas kornea, mengganggu penyembuhan epitel, dan memunculkan lesi pseudodendritik serta risiko neurotrophic keratopathy.
Inflamasi intraokular: Respons inflamasi dapat meluas ke stroma, endotel, dan uvea anterior, menyebabkan edema kornea, uveitis, peningkatan tekanan intraokular, dan pada kasus berat, keterlibatan segmen posterior.¹-⁵,¹¹
Anamnesis
Pasien sering mengeluhkan nyeri hebat, terbakar, atau menusuk pada dahi, kelopak, atau sekitar mata yang mendahului munculnya ruam—mencerminkan keterlibatan saraf sensorik akibat reaktivasi VZV.
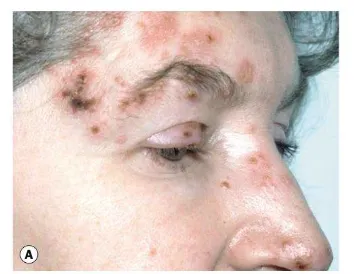
Ruam vesikular unilateral muncul sesuai dermatom cabang oftalmikus (V1) dan berkembang menjadi krusta dalam beberapa hari.
Keluhan okular meliputi mata merah, fotofobia, lakrimasi, dan penurunan tajam penglihatan—bergantung pada derajat keterlibatan kornea dan uvea.
Riwayat usia lanjut atau kondisi imunokompromais sering ditemukan dan meningkatkan kecurigaan HZO.
Pada fase lanjut, pasien dapat melaporkan nyeri persisten pascaperbaikan ruam, mengarah pada postherpetic neuralgia.¹-⁵,⁸
Pemeriksaan Fisik
Ruam vesikular unilateral pada distribusi dermatom V1 (dahi, kelopak atas, skalp anterior) yang berkembang menjadi krusta—menunjukkan penyebaran virus sepanjang saraf oftalmikus.
Hiperemia konjungtiva dan injeksi siliar menunjukkan inflamasi permukaan okular.
Pada pewarnaan fluorescein, dapat tampak lesi pseudodendritik tanpa terminal bulb dengan uptake fluorescein minimal—sesuai dengan gangguan trofik saraf.
Penurunan sensibilitas kornea sering dijumpai akibat kerusakan serabut saraf sensorik dan berperan dalam keratitis neurotropik.
Pada keterlibatan segmen anterior, dapat ditemukan sel dan flare bilik mata depan, edema kornea, serta peningkatan tekanan intraokular akibat uveitis zoster.¹,²,⁴,⁵
Pemeriksaan Tambahan
Pengukuran tekanan intraokular (TIO) diperlukan pada dugaan uveitis zoster atau endotelitis, karena inflamasi dapat meningkatkan TIO.
Pemeriksaan laboratorium (PCR VZV) tidak rutin diperlukan; dipertimbangkan pada kasus atipikal, berat, atau imunokompromais untuk konfirmasi etiologi.²,⁵,¹¹
Diagnosis Banding¹,²,³
| Diagnosis Banding | Perbedaan dengan Herpes Zoster Ophthalmicus |
|---|---|
| Keratitis herpes simpleks | Lesi kornea berupa dendrit sejati dengan terminal bulb dan fluorescein uptake jelas, tanpa ruam dermatomal V1. |
| Konjungtivitis adenoviral | Umumnya bilateral, disertai sekret dan folikel konjungtiva, tanpa nyeri neuropatik dan ruam vesikular. |
| Selulitis orbita / preseptal | Edema dan nyeri kelopak difus dengan tanda infeksi sistemik, tanpa vesikel dermatomal khas zoster. |
| Neuralgia trigeminal | Nyeri wajah paroksismal tanpa lesi kulit maupun keterlibatan okular inflamasi. |
| Blefaritis | Inflamasi kronik tepi kelopak tanpa vesikel akut dan tanpa keterlibatan kornea atau saraf. |
| Dermatitis kontak periokular | Eritema dan pruritus bilateral terkait alergen, tanpa nyeri neuropatik dan lesi kornea khas. |
Penatalaksanaan
Non-Farmakologis
Edukasi pasien mengenai penyakit, potensi komplikasi okular, dan pentingnya terapi antivirus dini (≤72 jam) untuk menurunkan keparahan penyakit dan mencegah komplikasi.
Perawatan kulit lesi vesikular dengan menjaga kebersihan, menggunakan kompres dingin, dan melindungi mata dari iritasi.
Kontrol nyeri yang adekuat dan pemantauan ketat gejala okular selama fase akut hingga pasca-ruam.¹-³
Farmakologis
Antivirus Sistemik (Terapi Utama HZO)¹,²,⁵
| Obat | Dosis & Frekuensi | Keterangan |
|---|---|---|
| Acyclovir oral | 800 mg 5×/hari. Selama 7-10 hari | Paling efektif bila dimulai ≤72 jam sejak onset ruam. |
| Valacyclovir oral | 1 g 3×/hari. (selama 7 hari ) | Kepatuhan lebih baik; efektivitas setara. |
| Famciclovir oral | 500 mg 3×/hari (selama 7 hari) | Alternatif bila intoleransi obat lain. |
Terapi Okular & Adjuvan²,³,⁵
| Terapi | Indikasi | Catatan |
|---|---|---|
| Lubrikan mata | Semua kasus dengan keterlibatan permukaan okular | Proteksi epitel & kenyamanan. |
| Steroid topikal | Keratitis stromal, endotelitis, uveitis | Dengan penghawasan ketat dan selalu dikombinasi antivirus sistemik. |
| Anti glaukoma topikal | TIO meningkat akibat uveitis | Hindari prostaglandin pada inflamasi aktif. |
| Analgesik sistemik | Nyeri akut | Dapat ditambah terapi nyeri neuropatik bila perlu. |
Operatif
Tindakan bedah tidak rutin dilakukan pada fase akut.
Tarsorafi sementara atau intervensi permukaan okular dipertimbangkan pada keratopati neurotropik berat atau ulkus persisten.
Penanganan bedah lanjutan (misalnya keratoplasti) dipertimbangkan pada komplikasi lanjut yang menyebabkan penurunan visus signifikan.²,⁵
Komplikasi
Keratitis kronik dan keratopati neurotropik terjadi akibat kerusakan serabut saraf trigeminal dan gangguan trofik kornea. Hal ini menyebabkan defek epitel persisten, penyembuhan lambat, dan risiko ulkus kornea berulang.
Keratitis stromal dan endotelitis dapat berkembang akibat respons inflamasi yang diperantarai imun, menimbulkan edema kornea, haze stroma, dan penurunan tajam penglihatan menetap.
Uveitis anterior kronik dapat menyebabkan sinekia posterior, katarak inflamasi, serta peningkatan tekanan intraokular yang berujung pada glaukoma sekunder.
Penurunan tajam penglihatan permanen dapat terjadi pada kasus dengan keterlibatan kornea berat, uveitis berulang, atau komplikasi segmen posterior.²,³,⁵,⁸,¹¹
Prognosis
Ad vitam: Bonam
HZO umumnya tidak mengancam nyawa, meskipun dapat menimbulkan morbiditas signifikan bila komplikasi tidak ditangani dengan baik.
Ad functionam: Dubia ad bonam
Bergantung pada derajat dan jenis keterlibatan okular, kecepatan pemberian antivirus sistemik, serta ada tidaknya komplikasi seperti keratitis kronik, uveitis, atau glaukoma sekunder.
Ad sanationam: Dubia
Meskipun lesi kulit dan inflamasi akut dapat sembuh, nyeri neuropatik pascazoster dan gangguan trofik kornea dapat menetap dalam jangka panjang, terutama pada pasien usia lanjut.¹-³,⁵,⁸,¹¹
Edukasi Pasien
Herpes zoster ophthalmicus disebabkan oleh reaktivasi virus laten dan dapat menimbulkan komplikasi mata serius. Pengobatan antivirus harus dimulai sedini mungkin—idealnya dalam 72 jam sejak onset ruam.
Pasien perlu memahami bahwa nyeri dapat muncul sebelum ruam atau menetap setelah ruam sembuh. Nyeri berkepanjangan dapat berkembang menjadi postherpetic neuralgia.
Selama fase akut, pasien dianjurkan menjaga kebersihan lesi kulit, tidak memecahkan vesikel, dan menghindari mengucek mata untuk mencegah infeksi sekunder.
Kontrol mata berkala sangat penting, meskipun ruam kulit telah membaik, karena keterlibatan okular dapat muncul tertunda.
Pasien usia lanjut atau berisiko tinggi dianjurkan mempertimbangkan vaksin zoster untuk menurunkan risiko kekambuhan dan keparahan penyakit.¹-⁴,⁶,⁸,¹²
Kriteria Rujukan
Setiap kecurigaan herpes zoster ophthalmicus disertai keluhan mata (mata merah, fotofobia, nyeri okular, penurunan visus) harus dirujuk ke dokter mata, karena keterlibatan okular dapat terjadi sejak dini atau muncul tertunda.
Hutchinson sign positif (lesi pada ujung atau sisi hidung) menunjukkan keterlibatan n. nasociliaris dan memerlukan rujukan segera, meskipun keluhan mata minimal.
Temuan pada kornea atau uvea—seperti keratitis, uveitis anterior, edema kornea, atau peningkatan tekanan intraokular—merupakan indikasi rujukan segera (urgent) untuk tata laksana spesialistik.
Penurunan tajam penglihatan progresif, nyeri berat yang tidak terkontrol, atau kecurigaan komplikasi seperti keratitis neurotropik dan glaukoma sekunder memerlukan evaluasi oftalmologis segera.
Pasien imunokompromais, usia lanjut dengan manifestasi berat, atau kasus yang tidak membaik setelah terapi antivirus sistemik awal harus dirujuk untuk penanganan lanjutan dan pemantauan ketat.¹-⁵,¹¹