
AMD (Age-related Macular Degeneration) [2]
Definisi
Age-related macular degeneration (AMD) adalah penyakit degeneratif kronik pada makula yang ditandai dengan kerusakan progresif epitel pigmen retina (EPR), membran Bruch, dan koroid. Kondisi ini menyebabkan penurunan penglihatan sentral yang ireversibel pada usia ≥50 tahun.⁹
Etiologi
AMD memiliki etiologi multifaktorial dengan beberapa faktor risiko utama:
Usia lanjut: Merupakan faktor risiko terkuat untuk AMD. Prevalensi meningkat tajam setelah usia 50 tahun; sekitar 2% pada usia 65–74 tahun dan lebih dari 10% pada usia di atas 75 tahun. Penuaan menyebabkan akumulasi lipofuscin di epitel pigmen retina, penebalan membran Bruch, penurunan aliran darah koroid, dan berkurangnya kapasitas antioksidan retina, sehingga makula lebih rentan terhadap kerusakan.
Genetik: Polimorfisme pada gen CFH, ARMS2, dan HTRA1 meningkatkan kerentanan terhadap AMD.
Ras: Lebih sering ditemukan pada populasi Kaukasoid.
Merokok: Mempercepat stres oksidatif dan kerusakan retina.
Hipertensi & dislipidemia: Menurunkan perfusi koroid dan mempercepat proses degenerasi.
Paparan sinar UV: Memperberat stres oksidatif pada makula.
Diet rendah antioksidan: Kekurangan lutein, zeaxanthin, vitamin C/E memperburuk kerusakan retina.
Obesitas: Berhubungan dengan progresi AMD melalui mekanisme inflamasi.¹,³,⁴,⁵,⁷,⁹
Klasifikasi
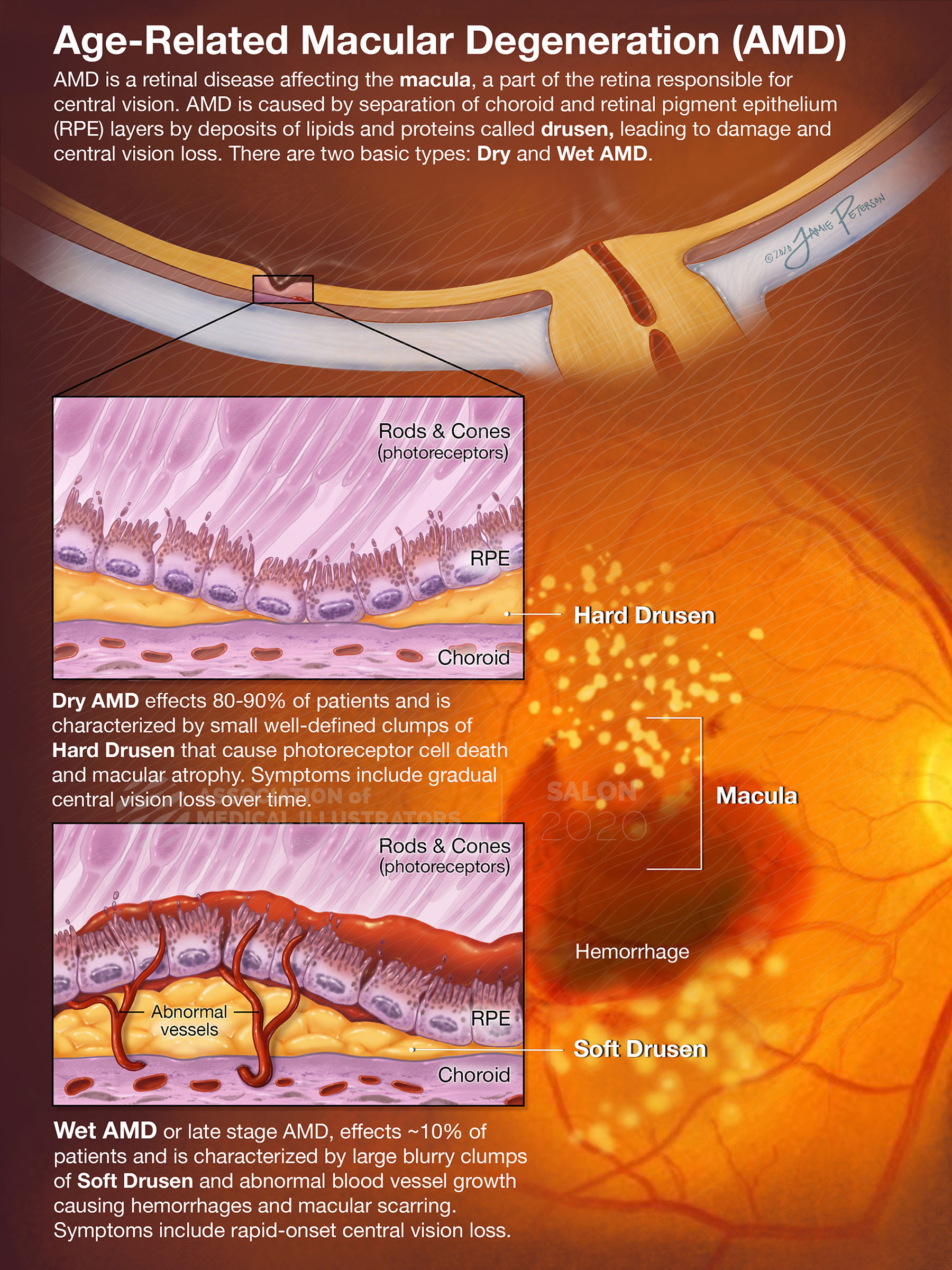
AMD Non-neovaskular (Dry/Atrophic/Non-exudative)
Gambaran klinis: drusen berukuran kecil–besar, perubahan pigmentasi retina, hingga atrofi geografik epitel pigmen retina (EPR).
Patogenesis: terjadi akibat akumulasi drusen dan kerusakan progresif EPR tanpa pembentukan pembuluh darah baru.
Perjalanan penyakit: progresi lambat dengan penurunan visus bertahap.
Proporsi kasus: sekitar 85–90% dari seluruh kasus AMD.
AMD Neovaskular (Wet/Exudative)
Gambaran klinis: neovaskularisasi koroid (CNV), disertai perdarahan, eksudat lipid, cairan subretina, dan jaringan parut submakula.
Patogenesis: dipicu oleh pelepasan VEGF, menghasilkan pembuluh darah baru yang rapuh dan mudah bocor → menyebabkan perdarahan/edema.
Perjalanan penyakit: progresi cepat dengan penurunan visus drastis bila tidak segera ditangani.
Proporsi kasus: hanya 10–15% dari seluruh AMD, namun bertanggung jawab atas sebagian besar kebutaan akibat AMD.⁹
Stadium AMD Berdasarkan AREDS (Age-Related Eye Disease Study)
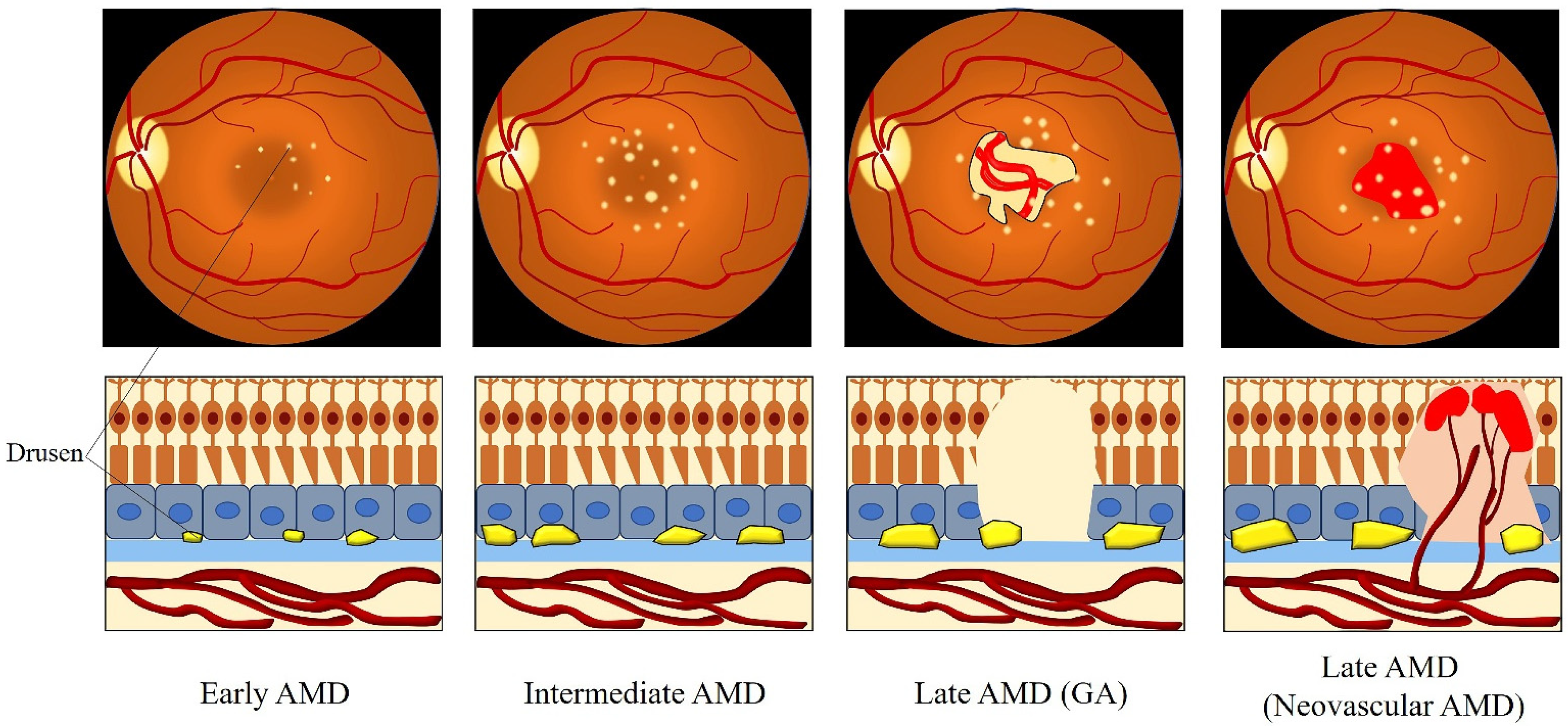
1. Early AMD
Temuan klinis: Terdapat drusen kecil (<63 μm) atau drusen intermediate (63–124 μm), kadang disertai perubahan pigmentasi minimal pada makula.
Gejala: Biasanya asimtomatik atau hanya keluhan ringan tanpa penurunan visus signifikan.
Prognosis: Risiko rendah untuk berkembang menjadi AMD lanjut dalam 5 tahun.
2. Intermediate AMD
Temuan klinis: Drusen besar (≥125 μm), atau drusen intermediate disertai perubahan pigmentasi retina, atau adanya area atrofi geografik kecil.
Gejala: Mulai muncul metamorfopsia atau kesulitan membaca.
Prognosis: Risiko sedang untuk progresi menjadi AMD lanjut dalam beberapa tahun.
3. Advanced AMD
Temuan klinis: Atrofi geografik luas yang melibatkan pusat fovea (advanced dry), atau neovaskularisasi koroid (CNV) dengan perdarahan/eksudasi (wet AMD).
Gejala: Penurunan visus sentral signifikan, skotoma sentral, kesulitan mengenali wajah.
Prognosis: Risiko tinggi kehilangan visus sentral permanen bila tidak diterapi.⁹
Patofisiologi
1. AMD Non-eksudatif (Dry/Atrophic)
Drusen: produk sisa metabolik berupa lipid dan protein yang menumpuk di bawah epitel pigmen retina (EPR) dan di atas membran Bruch.
Disfungsi EPR: akumulasi drusen menyebabkan gangguan fagositosis fotoreseptor, penurunan transportasi metabolit, dan pelepasan sitokin inflamasi.
Stres oksidatif: usia lanjut, merokok, dan paparan sinar UV meningkatkan radikal bebas yang mempercepat kerusakan sel EPR.
Atrofi geografik: kerusakan progresif EPR, fotoreseptor, dan kapiler koroid menghasilkan area atrofi yang menyebabkan hilangnya penglihatan sentral secara perlahan.
2. AMD Eksudatif (Wet/Neovaskular)
Aktivasi VEGF: hipoksia retina dan kerusakan EPR merangsang pelepasan vascular endothelial growth factor (VEGF).
Neovaskularisasi koroid (CNV): pembuluh darah baru tumbuh menembus membran Bruch menuju retina.
Pembuluh rapuh: dinding pembuluh yang lemah mudah bocor → menghasilkan cairan subretina, edema intraretina, eksudat lipid, dan perdarahan.
Jaringan parut submakula: perdarahan berulang dan kebocoran kronis menimbulkan fibrosis disiformis yang merusak makula secara permanen.³,⁷,⁹
Anamnesis
Penurunan tajam penglihatan sentral → terjadi akibat kerusakan fotoreseptor fovea karena atrofi geografik (dry AMD) atau edema/perdarahan akibat neovaskularisasi koroid (wet AMD).
Metamorfopsia (garis lurus tampak melengkung) → muncul akibat distorsi lapisan retina sentral oleh penumpukan cairan subretina atau edema makula.
Skotoma sentral → disebabkan oleh hilangnya fotoreseptor pada area atrofi EPR atau tertutupnya retina oleh perdarahan/fibrosis.
Kesulitan membaca atau mengenali wajah → terjadi karena kerusakan fovea yang berperan dalam penglihatan detail.
Riwayat keluarga atau faktor risiko → menunjukkan adanya predisposisi genetik (CFH, ARMS2, HTRA1) atau pengaruh lingkungan (merokok, hipertensi).³,⁷,⁹

Pemeriksaan Fisik
Funduskopi:
Dry AMD: tampak drusen (deposit kekuningan di makula) → terjadi akibat akumulasi sisa metabolik di bawah EPR.
Wet AMD: tampak lesi abu-hijau, perdarahan, atau eksudat → disebabkan oleh pertumbuhan CNV yang rapuh dan mudah bocor.
Tes Amsler grid: garis terlihat melengkung atau hilang → menunjukkan distorsi struktur retina di fovea akibat cairan atau atrofi.
Visus: penurunan terutama pada penglihatan sentral, sementara penglihatan tepi tetap baik → karena AMD utamanya merusak makula, bukan retina perifer.
Pupil & segmen anterior: normal → karena AMD merupakan penyakit segmen posterior, sehingga kelainan awal tidak tampak pada segmen anterior mata.³,⁵,⁷,⁹
Pemeriksaan Tambahan
Pada pasien dengan dugaan AMD, beberapa pemeriksaan penunjang dapat membantu mengonfirmasi diagnosis dan mengevaluasi progresi penyakit:
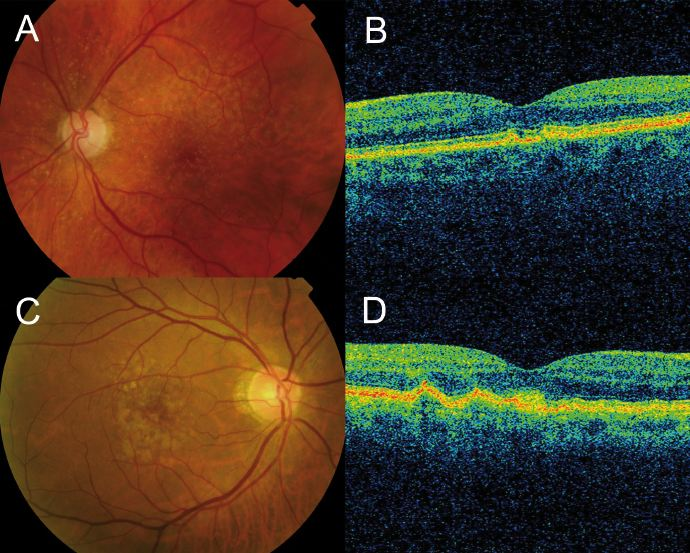
Optical Coherence Tomography (OCT) → menampilkan penebalan retina, cairan intra atau subretina, serta area atrofi epitel pigmen retina; pada AMD non-eksudatif terlihat penipisan lapisan retina dan drusen, sedangkan pada bentuk eksudatif tampak cairan dan edema akibat kebocoran pembuluh darah.
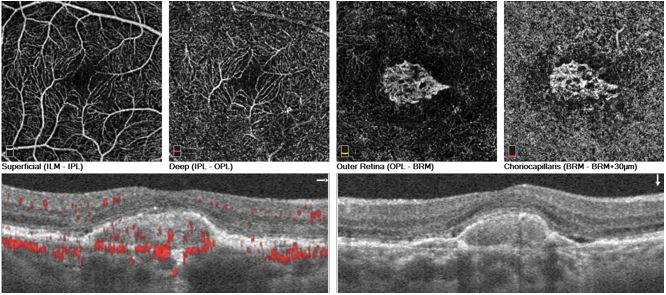
Optical Coherence Tomography Angiography (OCT-A) → menampilkan jaringan neovaskularisasi koroid (CNV) secara non-invasif; sangat berguna untuk membedakan AMD non-eksudatif dari eksudatif.
Fluorescein Fundus Angiography (FFA) → menunjukkan kebocoran fluorescein aktif pada pembuluh darah baru; pada AMD eksudatif terlihat area hiperfluoresen yang meluas sesuai dengan lokasi CNV.
Indocyanine Green (ICG) Angiography → mendeteksi CNV tipe occult yang sulit diidentifikasi dengan FFA; memperlihatkan pola vaskular abnormal pada koroid.
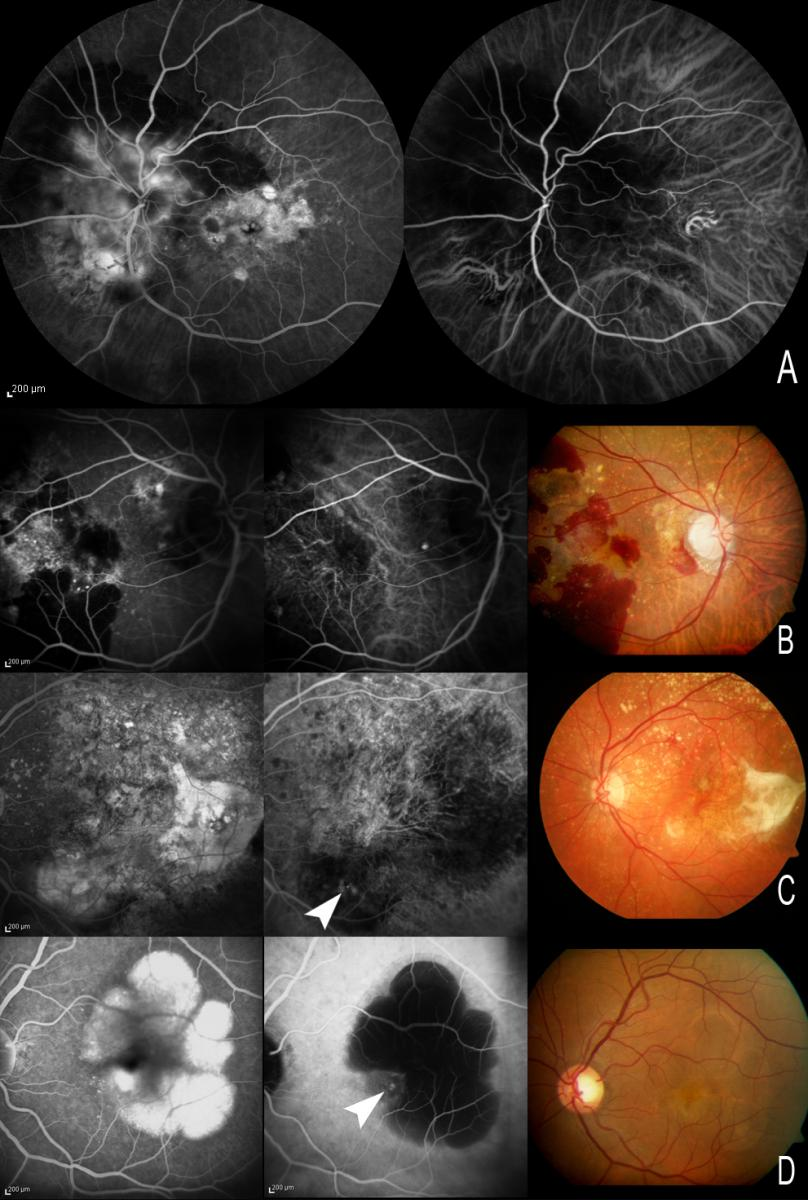
Fundus Autofluorescence → menggambarkan status metabolik EPR; area hiperautofluoresen menandakan stres seluler, sedangkan hipoautofluoresen mengindikasikan area atrofi.⁹
Dasar Diagnosis
Penegakan diagnosis AMD didasarkan pada kombinasi usia, gejala, temuan klinis, dan pemeriksaan penunjang:
Usia pasien: ≥50 tahun merupakan faktor kunci munculnya AMD.
Gejala khas: penurunan visus sentral progresif, metamorfopsia, dan skotoma sentral.
Pemeriksaan funduskopi: ditemukan drusen, perubahan pigmentasi makula, atrofi geografik, atau lesi abu-hijau akibat neovaskularisasi koroid.
Optical Coherence Tomography (OCT): menunjukkan cairan intraretina/subretina, penebalan retina, atau atrofi epitel pigmen retina.
Fluorescein Angiography (FFA) dan Indocyanine Green (ICG): memperlihatkan adanya kebocoran fluorescein aktif atau CNV tipe occult.⁷,⁹
Diagnosis Banding
Beberapa penyakit dapat menyerupai AMD, namun memiliki perbedaan penting yang membantu menegakkan diagnosis:
Retinopati diabetik → menyebabkan penurunan visus sentral dan perdarahan retina seperti AMD, tetapi ditandai dengan mikroaneurisma, eksudat keras, dan riwayat diabetes melitus yang jelas.
Central serous chorioretinopathy (CSR) → menyerupai AMD eksudatif dengan gejala metamorfopsia dan distorsi visual, namun biasanya terjadi pada pasien usia lebih muda dan menunjukkan cairan subretina tanpa drusen.
Makulopati miopik → menyebabkan penurunan visus sentral mirip AMD, tetapi pada pemeriksaan fundus terlihat tanda miopia tinggi berupa stafiloma posterior dan atrofi chorioretinal difus.
Distrofi makula herediter (misalnya penyakit Stargardt) → mirip AMD dalam hal degenerasi makula, namun muncul pada usia muda dengan gambaran fundus khas berupa "beaten bronze" dan flek kuning keputihan.
Toksisitas obat (chloroquine/hydroxychloroquine) → menimbulkan skotoma sentral seperti pada AMD, tetapi disertai riwayat konsumsi obat jangka panjang dan pola khas bull's eye maculopathy pada fundus.³,⁷
Penatalaksanaan
1. Non-Farmakologis
Hentikan merokok → mengurangi stres oksidatif dan inflamasi retina.
Modifikasi diet → konsumsi makanan kaya lutein, zeaxanthin, vitamin C, vitamin E, zinc, dan omega-3 untuk memperkuat pertahanan antioksidan retina.
Suplemen AREDS2 → diberikan pada intermediate AMD untuk memperlambat progresi menjadi bentuk lanjut; formulasi berisi lutein, zeaxanthin, vitamin C, E, zinc, dan tembaga.
Monitoring mandiri dengan Amsler grid → membantu pasien mendeteksi gejala metamorfopsia sejak dini.
Alat bantu low vision → digunakan pada kasus dengan penurunan visus yang tidak reversibel.³,⁴,⁵,⁹

2. Farmakologis
Terapi utama untuk AMD eksudatif (wet) adalah anti-VEGF intravitreal:
Ranibizumab → 0,5 mg intravitreal tiap 4 minggu; antibodi monoklonal yang mengikat VEGF-A.
Aflibercept → 2 mg tiap 8 minggu setelah fase loading; berfungsi sebagai perangkap VEGF-A, VEGF-B, dan PlGF.
Bevacizumab (off-label) → 1,25 mg intravitreal tiap 4 minggu; alternatif lebih murah dengan mekanisme serupa sebagai antibodi VEGF.³,⁹
Farmakodinamik anti-VEGF: menghambat ikatan VEGF dengan reseptornya, sehingga menekan pertumbuhan pembuluh darah baru koroid yang rapuh dan mengurangi kebocoran cairan/edema retina..
Penatalaksanaan AMD
1. Dry AMD (Non-eksudatif)
Modifikasi gaya hidup: berhenti merokok, diet kaya sayuran hijau, buah, ikan berlemak (omega-3), dan biji-bijian.
Suplementasi AREDS2: diberikan pada pasien dengan AMD intermediate atau AMD lanjut pada salah satu mata untuk memperlambat progresi ke stadium lanjut.
Kontrol faktor risiko sistemik: hipertensi, dislipidemia, obesitas.
Monitoring mandiri dengan Amsler grid: mendeteksi metamorfopsia sejak dini.
Low vision aids: kacamata pembesar, electronic readers untuk pasien dengan visus rendah yang tidak dapat dipulihkan.
2. Wet AMD (Eksudatif/Neovaskular)
Anti-VEGF intravitreal (terapi utama):
Ranibizumab 0,5 mg setiap 4 minggu → mengikat VEGF-A.
Aflibercept 2 mg tiap 8 minggu setelah loading dose → menangkap VEGF-A/B dan PlGF.
Bevacizumab 1,25 mg (off-label, tiap 4 minggu) → alternatif dengan biaya lebih rendah, mekanisme sama dengan ranibizumab.
Regimen terapi: monthly fixed dosing, PRN (pro re nata), atau treat-and-extend disesuaikan dengan respons pasien.
Terapi Fotodinamik (PDT, verteporfin): pilihan untuk kasus CNV klasik terlokalisasi atau bila anti-VEGF dikontraindikasikan.
Laser fotokoagulasi: jarang digunakan, hanya untuk CNV ekstrasentral, karena berisiko merusak retina sentral.³,⁵,⁷,⁹
Modalitas Terapi AMD Eksudatif
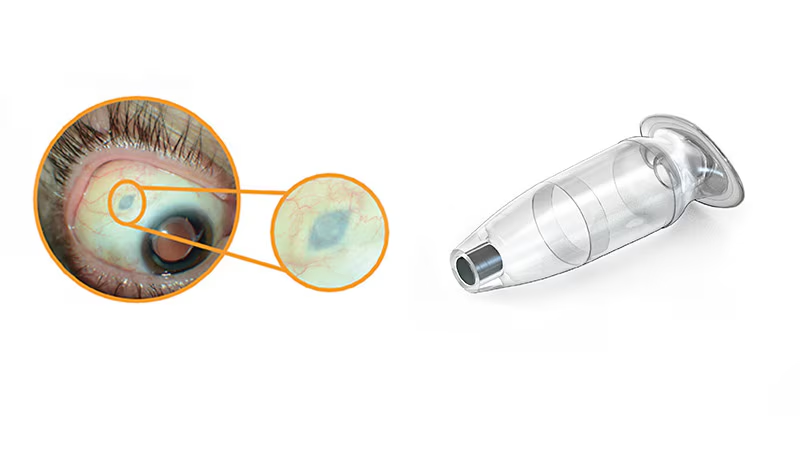
1. Anti-VEGF Intravitreal (Gold Standard)
Mekanisme: menghambat vascular endothelial growth factor (VEGF) sehingga menekan pembentukan pembuluh darah baru koroid dan mengurangi kebocoran vaskular.
Agen yang digunakan:
Ranibizumab (0,5 mg/0,05 ml) → antibodi monoklonal terhadap VEGF-A, disuntikkan tiap 4 minggu.
Aflibercept (2 mg/0,05 ml) → VEGF-trap, mengikat VEGF-A, VEGF-B, dan PlGF; setelah fase loading bulanan, dapat diberikan tiap 8 minggu.
Bevacizumab (1,25 mg/0,05 ml) → off-label; antibodi VEGF dengan efektivitas mirip ranibizumab, tetapi lebih murah.
Brolucizumab dan Faricimab (obat generasi baru) → durasi kerja lebih panjang, sedang dikembangkan dan digunakan di beberapa negara.
2. Terapi Fotodinamik (Photodynamic Therapy, PDT dengan Verteporfin)
Mekanisme: verteporfin diaktivasi oleh cahaya laser dengan panjang gelombang tertentu → menghasilkan radikal bebas → merusak pembuluh darah neovaskular abnormal tanpa merusak jaringan retina di sekitarnya.
Indikasi: CNV klasik yang terlokalisasi atau pasien yang tidak dapat menerima terapi anti-VEGF.
Keterbatasan: jarang dipakai sebagai monoterapi karena hasil visual lebih buruk dibanding anti-VEGF; kini lebih sering digunakan sebagai terapi kombinasi.
3. Terapi Kombinasi
Kombinasi anti-VEGF + PDT dapat dipertimbangkan pada kasus dengan CNV refrakter atau pasien dengan risiko tinggi perdarahan berulang.
Kombinasi ini dapat menurunkan frekuensi injeksi anti-VEGF.
4. Laser Fotokoagulasi
Prinsip: laser termal menghancurkan pembuluh CNV.
Indikasi: hanya untuk CNV yang terletak ekstrasentral (tidak mengenai fovea).
Keterbatasan: hampir tidak digunakan pada CNV subfoveal karena merusak penglihatan sentral.
5. Terapi Eksperimental dan Emerging
Inhibitor komplemen (misalnya pegcetacoplan) sedang diteliti untuk mengurangi inflamasi pada AMD.
Terapi gen & sel punca → masih dalam tahap penelitian.
Sustained-release anti-VEGF implant (Port Delivery System) → memungkinkan pelepasan obat jangka panjang sehingga mengurangi frekuensi injeksi.
6. Terapi Pembedahan pada AMD Eksudatif
Secara umum, tidak ada operasi standar yang dapat menyembuhkan AMD. Namun, beberapa prosedur bedah pernah dikembangkan, meskipun penggunaannya kini terbatas karena hasil visual kurang baik dibanding terapi anti-VEGF:
Bedah Membran Subretina (Submacular Surgery)
Tujuan: mengangkat neovaskularisasi koroid (CNV) atau perdarahan submakula.
Keterbatasan: hasil visual buruk karena kerusakan retina irreversibel; angka komplikasi tinggi (ablasi retina, katarak, perdarahan rekuren).
Status: jarang dilakukan lagi, sudah tergantikan oleh anti-VEGF.
Translokasi Makula
Prinsip: memutar retina foveal ke area retina yang masih sehat dengan pembedahan vitreoretinal.
Tujuan: memindahkan fovea dari area CNV ke area koroid yang masih sehat.
Keterbatasan: prosedur kompleks, risiko komplikasi tinggi (strabismus, ablasi retina).
Status: tidak populer, kini hanya tercatat dalam literatur.
Evakuasi Perdarahan Submakula
Tujuan: mengeluarkan bekuan darah di bawah retina yang menutupi fovea akibat CNV pecah.
Teknik: dilakukan dengan vitrektomi pars plana dan injeksi gas ± t-PA (tissue plasminogen activator) untuk melarutkan bekuan.
Keterbatasan: hasil visual sering terbatas; lebih bersifat menyelamatkan struktur daripada memperbaiki fungsi.
Implan Port Delivery System (PDS) (masih berkembang)
Prinsip: implan bedah kecil berisi anti-VEGF (misalnya ranibizumab) yang dilepas perlahan.
Kelebihan: mengurangi kebutuhan injeksi intravitreal berulang.
Status: prosedur baru, masih dalam evaluasi klinis.³,⁹
Komplikasi
1. Dry AMD (Non-eksudatif)
Atrofi geografik luas → terjadi akibat hilangnya epitel pigmen retina (EPR) dan fotoreseptor secara progresif, menyebabkan skotoma sentral permanen.
Penurunan visus perlahan → tajam penglihatan menurun secara progresif dalam hitungan tahun karena kerusakan bertahap pada makula.
Konversi menjadi wet AMD → sebagian pasien dry AMD dapat berkembang menjadi bentuk eksudatif dengan risiko kehilangan penglihatan yang lebih cepat.
2. Wet AMD (Eksudatif/Neovaskular)
Perdarahan subretina masif → pembuluh neovaskular yang rapuh bocor atau pecah, menimbulkan perdarahan luas di bawah retina yang merusak fovea.
Edema makula persisten → terjadi akibat kebocoran vaskular kronis, menyebabkan kerusakan fotoreseptor yang tidak dapat dipulihkan.
Fibrosis submakula (disiformis scar) → jaringan parut yang terbentuk akibat perdarahan dan eksudasi kronis, menyebabkan kehilangan penglihatan sentral permanen.
Ablasi epitel pigmen retina (RPE detachment/tears) → terjadi akibat tarikan CNV atau terapi anti-VEGF, menyebabkan hilangnya fungsi EPR lokal.³,⁷,⁹
Dry AMD → komplikasi utama berupa atrofi geografik dan konversi ke wet AMD.
Wet AMD → komplikasi lebih berat dan cepat, termasuk perdarahan subretina, edema makula kronis, dan fibrosis submakula yang menyebabkan kebutaan sentral ireversibel.
Prognosis
Ad vitam: Bonam → AMD tidak memengaruhi mortalitas karena hanya mengenai retina, sehingga tidak mengancam jiwa. Determinannya: tidak ada keterlibatan sistemik fatal; penyakit terbatas pada mata.
Ad functionam: Dubia → fungsi penglihatan sentral sering menurun secara progresif. Pada AMD wet, kehilangan visus bisa terjadi cepat bila tidak diterapi, sedangkan pada AMD dry proses penurunan lebih lambat. Determinannya: jenis AMD (dry vs wet), stadium AREDS, serta kepatuhan pasien terhadap terapi anti-VEGF.
Ad sanationam: Malam → AMD tidak dapat disembuhkan total; terapi hanya memperlambat progresi dan mencegah komplikasi lanjut. Determinannya: keberadaan faktor risiko sistemik (merokok, hipertensi, dislipidemia), deteksi dini, dan kepatuhan terhadap suplementasi serta kontrol rutin.³,⁹
Edukasi
Pemeriksaan mata rutin: semua pasien berusia >50 tahun dianjurkan melakukan pemeriksaan mata tahunan untuk deteksi dini AMD.
Pemantauan mandiri dengan Amsler grid: pasien dilatih mengenali metamorfopsia atau skotoma baru; bila terjadi perubahan, segera memeriksakan diri.
Kepatuhan terapi anti-VEGF: pada AMD eksudatif, pasien wajib mengikuti jadwal injeksi intravitreal; penundaan meningkatkan risiko kehilangan visus permanen.
Suplementasi AREDS2: direkomendasikan untuk AMD intermediate atau AMD lanjut pada salah satu mata sebagai pencegahan sekunder untuk memperlambat progresi.
Modifikasi gaya hidup: berhenti merokok, konsumsi diet kaya lutein dan zeaxanthin (sayuran hijau), vitamin C/E, zinc, serta ikan berlemak (omega-3). Penting juga mengontrol hipertensi, dislipidemia, dan obesitas.
Alat bantu low vision: penggunaan kaca pembesar, electronic readers, atau perangkat bantu lainnya untuk mempertahankan kemandirian pasien dengan visus rendah irreversibel.
Edukasi keluarga: riwayat keluarga meningkatkan risiko AMD, sehingga anggota keluarga dianjurkan melakukan pemeriksaan rutin sejak usia >50 tahun. Dukungan keluarga sangat penting untuk memastikan kepatuhan terapi dan adaptasi pasien.
Pemahaman prognosis: pasien dan keluarga perlu diberi penjelasan bahwa terapi tidak menyembuhkan, melainkan memperlambat progresi penyakit. Visus perifer umumnya tetap baik sehingga pasien masih dapat beraktivitas dengan bantuan alat bantu.¹,³,⁵,⁷,⁹
Kriteria Rujukan
Pasien dengan dugaan atau diagnosis AMD di layanan primer harus dirujuk ke oftalmolog bila ditemukan:
Penurunan visus sentral mendadak atau progresif cepat, terutama pada pasien usia >50 tahun.
Gejala metamorfopsia atau skotoma sentral baru yang terdeteksi dengan Amsler grid.
Temuan funduskopi berupa drusen besar, atrofi geografik yang melibatkan makula, atau tanda neovaskularisasi koroid (lesi abu-hijau, perdarahan subretina, eksudat lipid).
Kecurigaan AMD eksudatif (wet) yang memerlukan terapi anti-VEGF segera.
Pasien dengan AMD intermediate atau lanjut pada salah satu mata untuk pertimbangan suplementasi AREDS2 dan pemantauan ketat.
Kasus dengan komplikasi (perdarahan submakula masif, ablasi epitel pigmen retina, atau fibrosis submakula) yang tidak dapat ditangani di FKTP.³,⁵,⁹