
Vitiligo [2,3A].
Nama Lain : leukoderma atau acquired depigmentation disorder
Definisi
Vitiligo adalah kelainan pigmentasi kulit didapat akibat destruksi melanosit epidermis yang ditandai oleh makula depigmentasi putih susu berbatas tegas tanpa didahului proses inflamasi dan sering bersifat progresif.¹,²
Etiologi
Etiologi vitiligo bersifat multifaktorial.
Autoimun terhadap melanosit, berupa destruksi oleh limfosit T sitotoksik.
Faktor genetik, termasuk predisposisi terhadap penyakit autoimun.
Stres oksidatif pada melanosit yang menyebabkan kerusakan sel selama proses melanogenesis.
Faktor lingkungan, seperti paparan bahan kimia atau stres yang memicu kerusakan melanosit.
Epidemiologi
Prevalensi vitiligo sekitar 0,5–2% populasi dunia.
Sekitar 50% kasus muncul sebelum usia 20 tahun.
Dapat terjadi pada anak maupun dewasa tanpa perbedaan jenis kelamin yang signifikan.
Lesi sering muncul pada wajah, tangan, siku, lutut, dan genital.²-⁷
Klasifikasi
Vitiligo non-segmental (generalized vitiligo)
Lesi bilateral dan simetris, dapat mengenai berbagai bagian tubuh; merupakan tipe paling sering dan sering berkaitan dengan mekanisme autoimun.
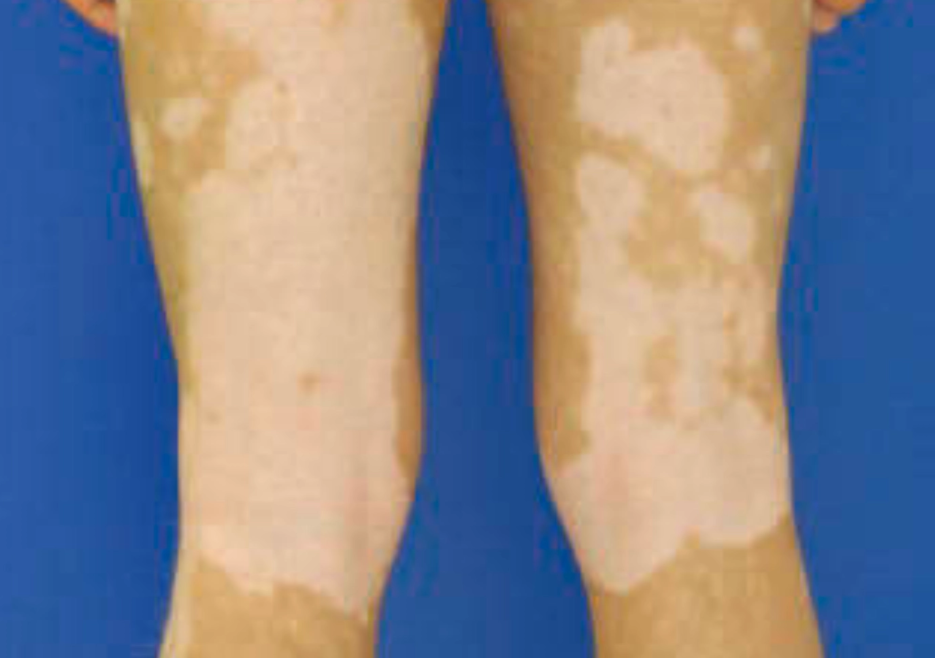
Vitiligo segmental
Lesi unilateral mengikuti dermatom, onset lebih dini, progresi cepat tetapi kemudian stabil; berkaitan dengan teori neurogenik.
Vitiligo universal
Depigmentasi mengenai hampir seluruh permukaan tubuh (>80–90%), merupakan bentuk paling luas.
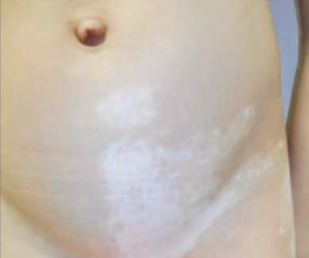
Vitiligo fokal
Lesi terbatas pada satu atau beberapa area tanpa pola segmental, dapat berkembang menjadi tipe lain.²-⁵,⁸
Patofisiologi
Vitiligo merupakan kelainan pigmentasi didapat yang ditandai oleh destruksi melanosit epidermis tanpa didahului proses inflamasi, sehingga timbul makula depigmentasi yang sering bersifat progresif.
Mekanisme utama melibatkan interaksi faktor genetik, imunologis, dan lingkungan yang memicu kerusakan melanosit.
Terdapat tiga teori utama destruksi melanosit pada vitiligo:
Teori autoimun
Melanosit dihancurkan oleh limfosit T sitotoksik yang teraktivasi, sehingga terjadi kehilangan melanosit pada epidermis.
Teori neurogenik
Terutama pada vitiligo segmental, terdapat pengaruh neuropeptida dan neurohormon abnormal yang menyebabkan destruksi melanosit sesuai distribusi dermatom.
Teori self-destruction (oksidatif)
Melanosit mengalami kerusakan akibat toksin atau stres oksidatif yang dihasilkan selama proses melanogenesis.
Akibat destruksi melanosit, terjadi hilangnya produksi melanin dan kegagalan transfer melanosom ke keratinosit, sehingga muncul makula depigmentasi putih susu berbatas tegas, kadang dikelilingi kulit normal atau hiperpigmentasi relatif.
Lesi dapat bertambah luas seiring waktu, mencerminkan proses penyakit yang bersifat kronik dan progresif.¹-⁶
Faktor Risiko
Riwayat keluarga vitiligo atau penyakit autoimun, menunjukkan predisposisi genetik terhadap gangguan imun.
Penyakit autoimun lain, terutama tiroiditis autoimun, diabetes melitus tipe 1, atau alopecia areata.
Trauma kulit berulang (fenomena Koebner) yang memicu munculnya lesi pada area cedera.
Paparan stres psikologis atau stres oksidatif, yang dapat memicu atau memperberat penyakit.
Paparan bahan kimia tertentu (misalnya fenol atau katekol) yang bersifat toksik terhadap melanosit.³-⁷
Anamnesis
Bercak putih pada kulit tanpa gatal atau nyeri, merupakan keluhan utama akibat hilangnya melanin.
Lesi muncul perlahan dan bertambah luas (progresif) atau muncul lesi baru di lokasi lain.
Tidak didahului oleh inflamasi, kemerahan, atau skuama, membantu membedakan dari tinea versicolor atau dermatitis.
Riwayat trauma kulit sebelumnya pada lokasi lesi (fenomena Koebner).
Riwayat keluarga dengan vitiligo atau penyakit autoimun.
Dapat disertai riwayat penyakit autoimun lain, terutama gangguan tiroid.²-⁵
Pemeriksaan Fisik
Predileksi
Wajah (perioral, periokular).
Tangan dan jari (dorsum manus).
Siku dan lutut (area ekstensor).
Genital dan perianal.
Area sekitar orifisium tubuh (mulut, mata, hidung).
Area trauma atau gesekan (fenomena Koebner).³-⁶
Efloresensi
Makula depigmentasi putih susu akibat hilangnya melanin.
Batas tegas (well-defined) yang jelas membedakan dengan kulit normal.
Tidak terdapat skuama, membantu membedakan dari infeksi jamur.
Dapat berbentuk bulat, oval, atau tidak teratur.
Lesi dapat konfluens (menyatu) pada stadium lanjut.
Leukotrichia (rambut menjadi putih) pada area lesi.
Lesi tampak lebih kontras pada kulit gelap karena kehilangan pigmen total.¹-⁵
Pemeriksaan Penunjang
Diagnosis vitiligo umumnya bersifat klinis.
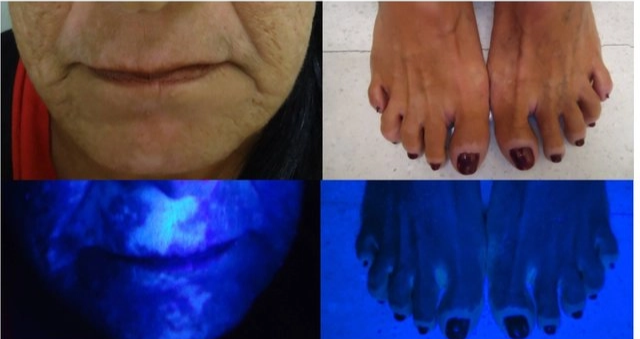
Lampu Wood digunakan untuk menegaskan depigmentasi; lesi vitiligo tampak putih terang (chalky white) karena tidak adanya melanin.²
Biopsi kulit dilakukan pada kasus meragukan; menunjukkan hilangnya melanosit epidermis, berkurangnya melanin, serta dapat disertai infiltrasi inflamasi ringan.
Pemeriksaan fungsi tiroid (TSH, FT4) untuk mendeteksi penyakit autoimun terkait, terutama tiroiditis autoimun.
Pemeriksaan laboratorium lain dapat dipertimbangkan untuk menilai komorbid autoimun, seperti gula darah atau autoantibodi, terutama pada kasus luas atau progresif.³,⁴,⁵,⁸,⁹
Diagnosis Banding²-⁷
| Diagnosis | Perbedaan dengan Vitiligo |
|---|---|
| Pityriasis alba | Hipopigmentasi, batas tidak tegas, terdapat skuama halus, sering pada anak. |
| Tinea versicolor | Lesi hipopigmentasi/hiperpigmentasi, skuama halus, KOH positif, sering di badan. |
| Post-inflammatory hypopigmentation | Riwayat inflamasi, warna tidak putih total, batas kurang tegas. |
| Nevus depigmentosus | Lesi sejak lahir, stabil, tidak progresif. |
| Albinisme | Depigmentasi generalisata, melibatkan kulit, rambut, dan mata. |
| Leprosy (paucibacillary) | Lesi dengan anestesi, dapat disertai penebalan saraf. |
| Idiopathic guttate hypomelanosis | Makula kecil putih, usia lanjut, tidak progresif luas. |
| Leukoderma karena bahan kimia | Sesuai area kontak, terdapat riwayat pajanan. |
| Melanoma hipopigmentasi (tipe T) | Lesi tidak homogen, batas tidak teratur, perubahan bentuk/ukuran. |
Penatalaksanaan
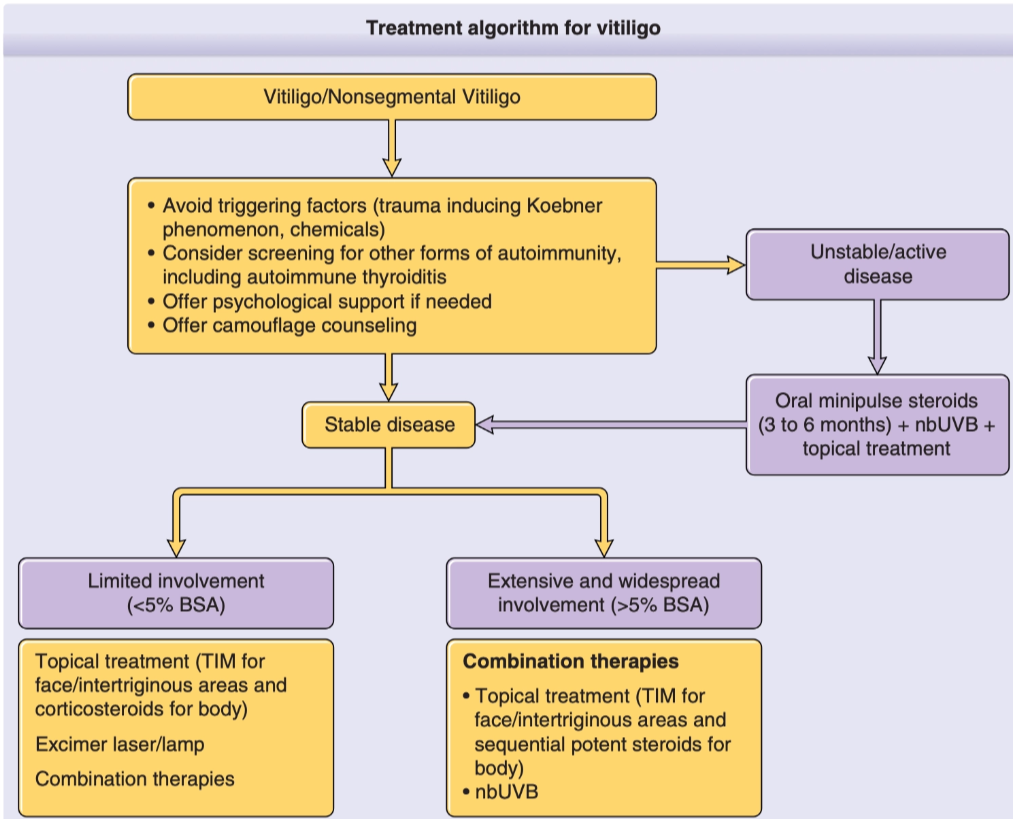
Non-Farmakologis
Fotoproteksi dengan sunscreen.
Edukasi pasien mengenai sifat kronis penyakit.
Menghindari trauma kulit yang memicu Koebner phenomenon.²-⁵
Farmakologis
Prinsip terapi farmakologis
Menekan autoimun dan merangsang repigmentasi.
Kortikosteroid topikal untuk lesi terbatas.
Inhibitor kalsineurin untuk area sensitif.
Fototerapi NB-UVB untuk lesi luas/progresif.
Kortikosteroid sistemik pada progresif cepat.
Depigmentasi pada kasus sangat luas.²-⁴
Farmakologis
| Golongan | Obat dan Sediaan | Dosis | Indikasi | Farmakodinamik |
|---|---|---|---|---|
| Kortikosteroid topikal | Clobetasol propionate 0,05% krim/salep; betamethasone dipropionate | 1–2×/hari pada lesi | Lesi terbatas (<20% BSA) | Menekan respon imun lokal dan inflamasi |
| Inhibitor kalsineurin | Tacrolimus 0,03–0,1% salep; pimecrolimus 1% krim | 2×/hari | Area wajah, lipatan, dan area sensitif | Menghambat aktivasi sel T dan produksi sitokin |
| Kortikosteroid sistemik | Prednison tablet | ±0,3–0,5 mg/kgBB/hari (tapering) | Vitiligo progresif cepat | Menekan respon imun sistemik |
🟨 Terapi Lainnya
Komplikasi
Gangguan psikologis. Dampak kosmetik menyebabkan penurunan kepercayaan diri, ansietas, atau depresi
Sunburn (luka bakar akibat sinar UV). Area depigmentasi tidak memiliki melanin protektif, sehingga lebih rentan terhadap paparan UV
Kanker kulit (non-melanoma). Risiko meningkat akibat hilangnya perlindungan melanin terhadap radiasi UV kronik
Penyakit autoimun terkait. Terutama tiroiditis autoimun, dapat disertai kondisi autoimun lain
Iritis / uveitis. Keterlibatan melanosit pada mata dapat menyebabkan inflamasi intraokular
Hearing loss (gangguan pendengaran). Melanosit juga terdapat pada telinga dalam; kerusakan dapat menyebabkan gangguan fungsi koklea.²-⁵
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena vitiligo merupakan kelainan pigmentasi kulit tanpa keterlibatan organ vital dan tidak mengancam jiwa.
Ad functionam (terhadap fungsi organ): bonam, karena umumnya tidak menyebabkan gangguan fungsi organ. Meski demikian, kondisi ini dapat berdampak pada kualitas hidup akibat aspek kosmetik dan psikologis.
Ad sanationam (terhadap kesembuhan): dubia ad bonam, karena sebagian pasien dapat mengalami repigmentasi dengan terapi. Namun, penyakit ini bersifat kronis dan dapat menetap atau kambuh.¹,²,³,⁵
Edukasi
Vitiligo merupakan penyakit kronis dan tidak menular, sehingga pasien perlu memahami bahwa kondisi ini tidak berbahaya, tetapi dapat berlangsung jangka panjang.
Lesi dapat bertambah luas atau stabil, sehingga penting dilakukan pemantauan dan terapi rutin sesuai anjuran dokter.
Pasien dianjurkan menggunakan tabir surya secara rutin karena area depigmentasi lebih rentan mengalami sunburn akibat tidak adanya melanin protektif.
Hindari trauma kulit (fenomena Koebner), seperti garukan atau gesekan berulang, karena dapat memicu munculnya lesi baru.
Terapi bertujuan untuk mengontrol penyakit dan merangsang repigmentasi, tetapi hasilnya bervariasi dan tidak selalu sempurna.
Dukungan psikologis diperlukan karena penyakit dapat berdampak pada kualitas hidup dan kepercayaan diri pasien.²-⁶
Kriteria Rujukan
Lesi luas (>20% luas permukaan tubuh) atau vitiligo generalisata yang memerlukan terapi lanjutan.
Penyakit progresif cepat atau muncul lesi baru meski sudah mendapatkan terapi awal.
Tidak membaik setelah terapi topikal adekuat selama 8–12 minggu.
Membutuhkan fototerapi (NB-UVB) atau terapi sistemik yang tidak tersedia di layanan primer.
Pertimbangan terapi operatif (grafting) pada vitiligo stabil.
Terdapat komorbid autoimun, seperti gangguan tiroid, yang memerlukan evaluasi lanjutan.
Dampak psikologis berat yang memerlukan penanganan multidisiplin.²-⁵