
Veruka Vulgaris [3A].
Nama Lain : Kutil, Common wart, Verruca (cutaneous wart), Viral wart, Ordinary wart
Definisi
Veruka vulgaris adalah kutil kulit jinak akibat infeksi Human Papillomavirus (HPV). Infeksi ini menyebabkan proliferasi keratinosit dan pembentukan papul hiperkeratotik berpermukaan kasar pada epidermis.¹-⁴
Epidemiologi
Prevalensi veruka pada populasi umum diperkirakan sekitar 7–12%.
Veruka paling sering terjadi pada anak dan remaja usia 5–20 tahun.
Sekitar 10–20% anak usia sekolah pernah mengalami kutil kulit.
Risiko meningkat pada mikrotrauma kulit berulang dan kondisi imunokompromi.
Di Indonesia, veruka merupakan infeksi virus kulit yang cukup sering ditemukan di layanan primer.²,³,⁴,⁵,⁸,⁹
Faktor Risiko
Mikrotrauma kulit yang memudahkan masuknya HPV.
Kontak langsung dengan penderita atau benda yang terkontaminasi virus.
Autoinokulasi akibat garukan atau manipulasi lesi.
Lingkungan lembap, seperti kolam renang atau kamar mandi umum.
Kondisi imunokompromais yang menurunkan kemampuan tubuh melawan infeksi HPV.²,³,⁸,⁹
Etiologi
⭐ Veruka vulgaris disebabkan oleh infeksi Human Papillomavirus (HPV), yaitu virus DNA dari famili Papillomaviridae yang menginfeksi keratinosit pada lapisan basal epidermis melalui mikrotrauma kulit.
Tipe HPV yang paling sering menyebabkan veruka vulgaris adalah HPV tipe 2, 4, 1, 27, dan 57.
Penularan dapat terjadi melalui kontak langsung dengan lesi kutil, autoinokulasi akibat garukan, atau kontak dengan benda yang terkontaminasi virus.¹,²,³,⁴,⁸
Klasifikasi
Veruka dapat diklasifikasikan berdasarkan morfologi dan lokasi lesi sebagai berikut:
Berdasarkan morfologi:
Veruka vulgaris, berupa papul hiperkeratotik dengan permukaan kasar atau verukosa, dan merupakan tipe yang paling sering ditemukan.¹²
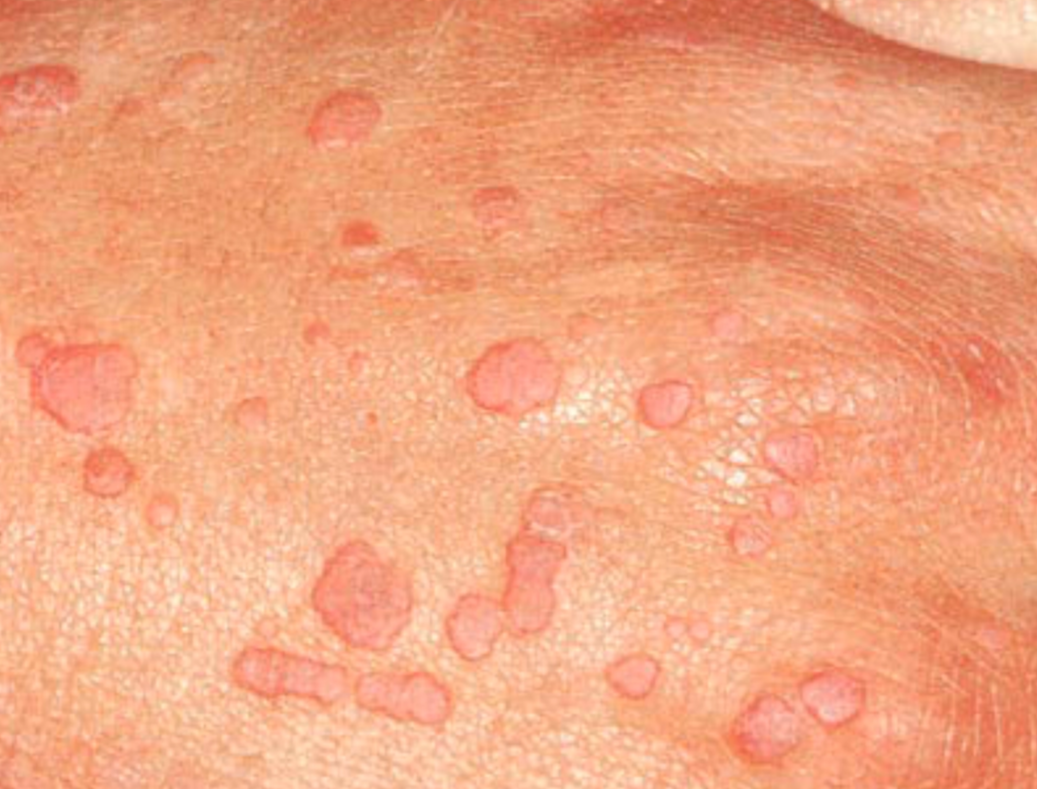
Veruka plana, berupa papul kecil dan datar dengan permukaan halus, yang biasanya muncul multipel pada wajah atau punggung tangan.¹³
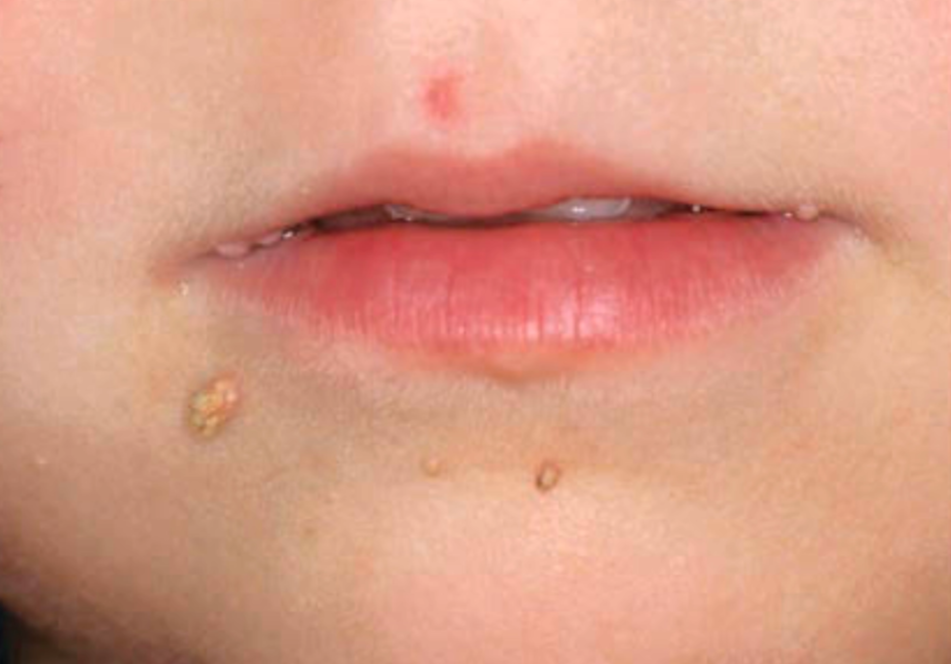
Veruka filiformis, berupa lesi memanjang menyerupai jari atau tanduk yang sering ditemukan pada wajah, terutama di sekitar mulut dan kelopak mata.¹²
Berdasarkan lokasi:
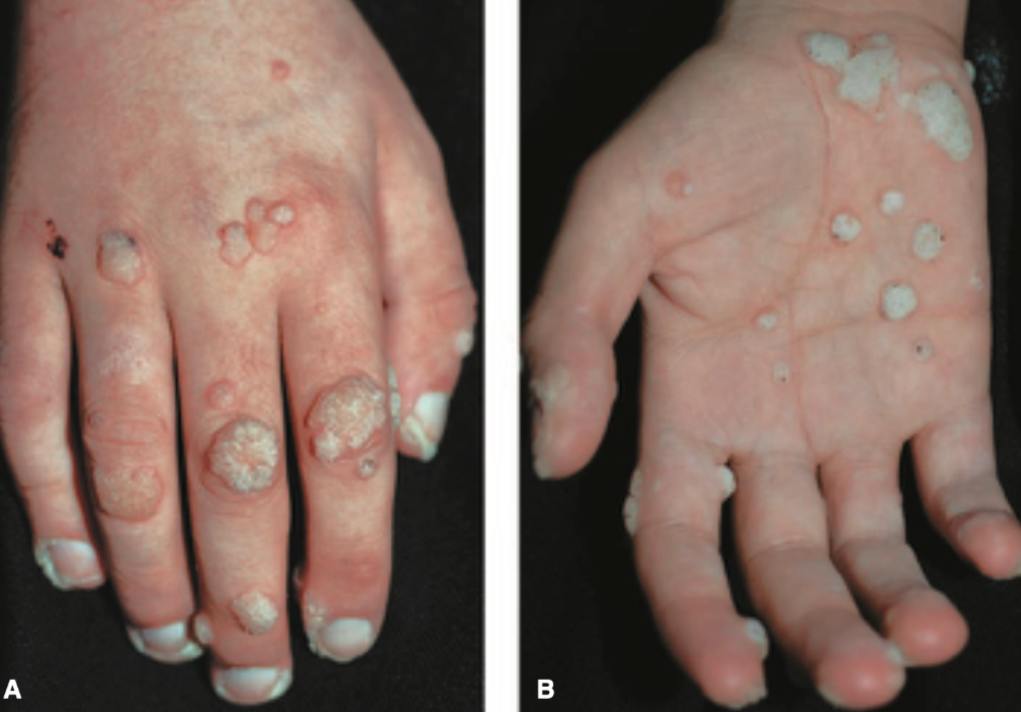
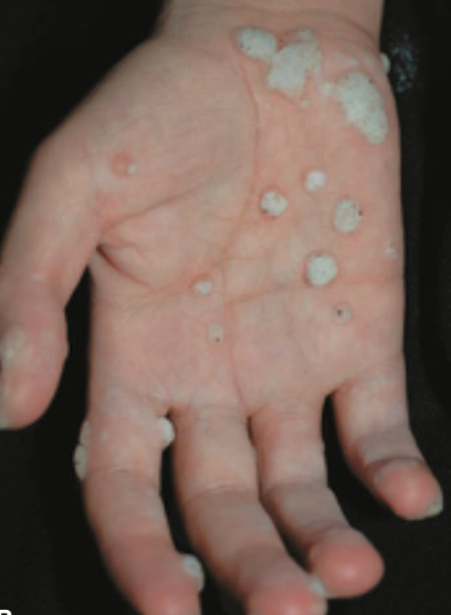
Veruka palmaris atau plantaris, yaitu veruka pada telapak tangan atau telapak kaki, yang sering menimbulkan nyeri akibat tekanan.¹²
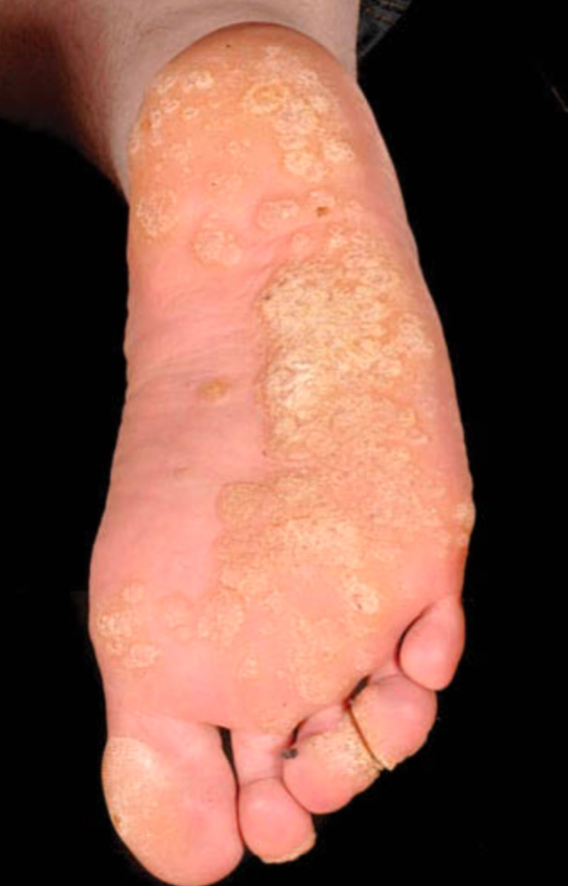
Veruka mosaik, yaitu kumpulan veruka plantaris yang bergabung membentuk plak luas pada telapak kaki.²
Patofisiologi
HPV masuk melalui mikrotrauma kulit sehingga dapat mencapai keratinosit pada lapisan basal epidermis.
Virus kemudian melakukan replikasi DNA di dalam nukleus keratinosit.
Infeksi HPV menyebabkan proliferasi keratinosit sehingga terjadi akantosis, papillomatosis, dan hiperkeratosis pada epidermis.
Proliferasi epidermis menghasilkan papul hiperkeratotik dengan permukaan kasar yang merupakan lesi khas veruka vulgaris.
Pada dermis superfisial terjadi dilatasi dan trombosis kapiler yang tampak sebagai titik hitam atau merah kehitaman pada permukaan lesi.
Secara histopatologi ditemukan koilositosis, yaitu vakuolisasi pada keratinosit akibat efek sitopatik HPV.
Respons imun seluler tubuh dapat mengeliminasi virus sehingga sebagian lesi mengalami regresi spontan dalam 1–2 tahun.¹-³
Anamnesis
Benjolan kecil dan kasar pada kulit, biasanya muncul perlahan akibat proliferasi keratinosit yang terinfeksi HPV.
Pertumbuhan lesi berlangsung lambat selama beberapa minggu hingga bulan karena replikasi virus terjadi pada lapisan epidermis.
Umumnya tidak nyeri, namun dapat terasa nyeri bila lesi berada pada area yang mengalami tekanan, seperti telapak kaki atau sekitar kuku.
Jumlah lesi dapat bertambah, terutama akibat autoinokulasi melalui garukan atau trauma pada kulit.
Riwayat kontak dengan penderita kutil atau penggunaan fasilitas umum bersama, seperti kolam renang dan kamar mandi umum.
Riwayat mikrotrauma kulit, misalnya kebiasaan menggigit kuku atau aktivitas yang menyebabkan gesekan berulang.
Benjolan kecil kasar pada kulit → disebabkan hiperkeratosis epidermis akibat proliferasi keratinosit.
Pertumbuhan lambat selama beberapa minggu hingga bulan → karena replikasi virus berlangsung bertahap pada epidermis.
Biasanya tidak nyeri, kecuali pada lokasi yang mengalami tekanan.
Lesi dapat bertambah banyak akibat autoinokulasi melalui garukan atau trauma kulit.
Riwayat kontak dengan penderita kutil atau penggunaan fasilitas umum bersama.¹-³
Pemeriksaan Fisik
Predileksi
Jari tangan dan punggung tangan, merupakan lokasi tersering karena sering mengalami mikrotrauma.
Siku dan lutut, terutama pada anak yang sering mengalami gesekan atau trauma ringan.
Telapak tangan dan telapak kaki, terutama pada veruka palmaris atau plantaris.
Sekitar kuku (periungual), sering terjadi pada individu dengan kebiasaan menggigit kuku.¹-³
Efloresensi
Papul hiperkeratotik berbatas tegas dengan diameter sekitar 1–10 mm.
Permukaan kasar, verukosa, atau seperti kembang kol akibat hiperkeratosis epidermis.
Warna lesi sewarna kulit, kekuningan, abu-abu, atau kecoklatan.
Dapat terlihat titik hitam kecil pada permukaan lesi yang merupakan kapiler trombosis.
Lesi dapat muncul soliter atau multipel dan kadang menyebar akibat autoinokulasi.¹-³
Pemeriksaan Penunjang
Diagnosis veruka vulgaris umumnya klinis, sehingga pemeriksaan penunjang jarang diperlukan.
Pemeriksaan PCR HPV dapat digunakan untuk mengidentifikasi tipe HPV melalui deteksi DNA virus. Namun, pemeriksaan ini jarang dilakukan dalam praktik klinis rutin dan lebih sering digunakan untuk tujuan penelitian.¹-³
Diagnosis Banding¹-³
| Diagnosis | Perbedaan dengan Veruka Vulgaris |
|---|---|
| Molluscum contagiosum | Papul berbentuk kubah dengan umbilikasi sentral dan permukaan halus. |
| Seborrheic keratosis | Lesi tampak seperti menempel (stuck-on appearance) dengan permukaan berminyak. |
| Clavus (corn) | Lesi hiperkeratotik pada area tekanan dengan inti keratin sentral dan nyeri tekan. |
| Actinic keratosis | Lesi premaligna berupa plak kasar pada area kulit kronis terpapar matahari. |
| Keratoacanthoma | Nodul cepat membesar dengan krater keratin di bagian tengah. |
Penatalaksanaan
Tujuan terapi adalah menghancurkan jaringan yang terinfeksi HPV dan merangsang respons imun untuk mengeliminasi virus.¹ Pemilihan metode terapi bergantung pada lokasi lesi, jumlah kutil, usia pasien, serta ketersediaan fasilitas medis.²,¹⁰
Non-farmakologis
Menjaga kebersihan kulit dan tangan.
Menghindari menggaruk atau memotong kutil untuk mencegah autoinokulasi.
Tidak berbagi handuk atau alat pribadi.
Menutup lesi dan menggunakan alas kaki di tempat umum untuk mencegah penularan.²-⁵
Farmakologis
| Golongan | Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Keratolitik | Asam salisilat 10–40% | 1–2×/hari | Melarutkan keratin dan menyebabkan deskuamasi jaringan kutil |
| Imunomodulator | Imiquimod 5% | 3×/minggu | Meningkatkan interferon dan respons imun terhadap HPV |
| Sitotoksik | Bleomycin intralesi | sesuai ukuran lesi | Menghambat sintesis DNA sel terinfeksi HPV |
Asam salisilat merupakan terapi lini pertama di layanan primer karena efektif dan aman.¹,⁶,⁷,⁸
Operatif
Terapi operatif dilakukan bila terapi topikal tidak efektif, lesi berukuran besar, atau jumlah lesi banyak.¹,²
Krioterapi nitrogen cair
Menggunakan nitrogen cair (−196°C) untuk membekukan dan menghancurkan jaringan kutil. Aplikasi biasanya selama 10–30 detik dan dapat diulang setiap 2–3 minggu hingga lesi menghilang. Efek samping meliputi nyeri, bula, hipopigmentasi, atau skar ringan.²,³
Kuretase dan elektrodesikasi
Lesi diangkat menggunakan kuret, kemudian dilakukan elektrodesikasi untuk menghancurkan sisa jaringan dan menghentikan perdarahan. Metode ini efektif pada lesi tunggal atau berukuran besar, namun dapat menimbulkan nyeri dan jaringan parut.²,⁴
Laser CO₂
Menghancurkan jaringan kutil melalui vaporisasi jaringan dengan energi panas laser. Metode ini biasanya digunakan pada veruka yang resisten atau di lokasi yang sulit, seperti veruka periungual atau plantar. Efek samping dapat berupa eritema, nyeri, dan skar.²,⁵
Komplikasi
Autoinokulasi. Penyebaran kutil ke area kulit lain akibat garukan atau trauma pada lesi.
Infeksi bakteri sekunder. Terjadi bila lesi terluka sehingga bakteri mudah masuk.
Nyeri atau gangguan fungsi. Terutama pada lesi di telapak kaki atau sekitar kuku akibat tekanan.
Perdarahan. Terjadi karena trauma pada kapiler trombosis di dalam kutil.
Skar atau perubahan pigmentasi. Dapat terjadi setelah terapi destruktif seperti krioterapi atau kuretase.¹-⁵
Prognosis
Prognosis ad vitam (terhadap kelangsungan hidup): bonam, karena veruka vulgaris merupakan penyakit kulit jinak akibat infeksi Human Papillomavirus (HPV) dan tidak mengancam jiwa.
Prognosis ad functionam (terhadap fungsi organ atau aktivitas): bonam, karena pada umumnya tidak menyebabkan gangguan fungsi organ, meskipun lesi pada area tekanan seperti telapak kaki atau sekitar kuku dapat menimbulkan nyeri atau ketidaknyamanan saat beraktivitas.
Prognosis ad sanationam (terhadap kemungkinan kesembuhan): dubia ad bonam, karena sebagian besar lesi dapat mengalami regresi spontan dalam 1–2 tahun akibat respons imun seluler terhadap HPV, walaupun kekambuhan atau lesi persisten masih dapat terjadi.¹-³
Edukasi
Penyakit disebabkan oleh infeksi Human Papillomavirus (HPV) yang menular melalui kontak langsung atau benda yang terkontaminasi.
Hindari menggaruk, memotong, atau memencet kutil karena dapat menyebabkan penyebaran ke area kulit lain (autoinokulasi).
Jaga kebersihan kulit dan tangan, serta tidak berbagi barang pribadi seperti handuk, gunting kuku, atau alat mandi.
Gunakan alas kaki di tempat umum seperti kolam renang atau kamar mandi umum untuk mencegah penularan virus.
Jelaskan bahwa kutil dapat sembuh spontan dalam 1–2 tahun, namun terapi dapat mempercepat penyembuhan dan mencegah penyebaran.¹-⁵
Kriteria Rujukan
Lesi luas atau multipel, terutama bila menyebar cepat atau menyebabkan gangguan kosmetik dan gangguan fungsi.
Tidak membaik setelah terapi standar di layanan primer, misalnya setelah penggunaan keratolitik atau krioterapi sederhana dalam beberapa siklus terapi.
Lokasi lesi pada area sensitif, seperti wajah, genital, atau periungual, yang memerlukan teknik terapi khusus untuk mencegah kerusakan jaringan dan deformitas.
Pasien dengan kondisi imunokompromais, misalnya pada penderita HIV/AIDS, penggunaan imunosupresan, atau penyakit kronis yang menurunkan sistem imun, karena lesi dapat lebih persisten dan sulit diobati.
Dicurigai keganasan kulit atau diagnosis tidak pasti, terutama bila lesi menunjukkan pertumbuhan cepat, ulserasi, perdarahan spontan, atau morfologi tidak khas sehingga memerlukan evaluasi lanjutan, seperti biopsi.¹–⁵