Urtikaria [3A & 4].
Nama Lain : Biduran, kaligata, hives, nettle rash, urticaria wheals.
Definisi
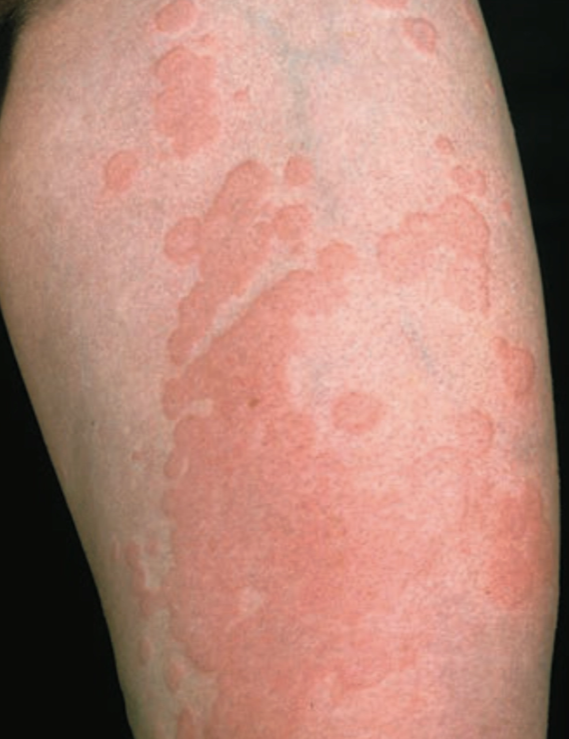
Urtikaria adalah reaksi vaskular pada kulit yang ditandai oleh wheal (bentol) eritematosa atau pucat, yang timbul cepat dan menghilang dalam waktu singkat, akibat edema interseluler lokal pada dermis superfisial karena pelepasan histamin dari sel mast.¹,²
Etiologi
Makanan, misalnya telur, udang, ikan, kacang, coklat.²,³
Obat-obatan, terutama penisilin, NSAID, dan ACE inhibitor.²,⁴
Faktor fisik, misalnya panas, dingin, tekanan, sinar matahari, sinar UV, dan radiasi.³,⁵
Infeksi, misalnya ISPA, hepatitis, Helicobacter pylori, serta infestasi parasit.³,⁶
Faktor genetik, misalnya riwayat atopi.⁴,⁵
Gigitan serangga.³
Inhalan, misalnya serbuk sari, debu, bulu binatang.⁴
Kontaktan, misalnya bahan kimia, tumbuhan, dan kutu.³
Faktor psikis, misalnya stres emosional.⁵
Penyakit sistemik, misalnya SLE, gangguan tiroid, dan keganasan.⁶
Reaksi alergi terhadap makanan atau obat.²,³
Infeksi virus atau bakteri.³,⁴
Faktor fisik seperti tekanan, suhu dingin, atau panas.⁴,⁵
Proses autoimun, terutama pada urtikaria kronis.⁵,⁶
Epidemiologi
Sekitar 15–20% populasi mengalami urtikaria setidaknya sekali seumur hidup.²,³
Urtikaria akut lebih sering terjadi dibandingkan kronis.⁴
Urtikaria kronis lebih sering ditemukan pada wanita dewasa.⁵
Penyakit ini sering berkaitan dengan reaksi alergi atau infeksi.⁶,⁷
Klasifikasi

Urtikaria spontan
Akut: durasi <6 minggu, sering terkait alergi, infeksi, atau obat
Kronis: durasi ≥6 minggu, sering idiopatik atau autoimun
Urtikaria fisik (inducible)
Dingin: dipicu udara/air dingin
Panas: dipicu paparan panas lokal
Delayed pressure: dipicu tekanan, muncul 3–8 jam setelah stimulus
Solaris: dipicu sinar UV/cahaya
Dermografisme: muncul setelah goresan/tekanan ringan (1–5 menit)
Vibratori: dipicu getaran mekanik
Kelompok lain
Aquagenik: dipicu kontak dengan air
Kolinergik: dipicu peningkatan suhu tubuh (olahraga, emosi, panas)
Kontak: dipicu paparan langsung alergen/iritan
Exercise-induced: dipicu aktivitas fisik, dapat disertai anafilaksis
Urtikaria kolinergik: dipicu peningkatan suhu tubuh (olahraga, emosi, panas)
Angioedema: edema lebih dalam (subkutan/submukosa), dapat mengenai bibir, lidah, dan jalan napas
Klasifikasi ini penting untuk menentukan pendekatan diagnostik dan terapi.³,⁸
Patofisiologi
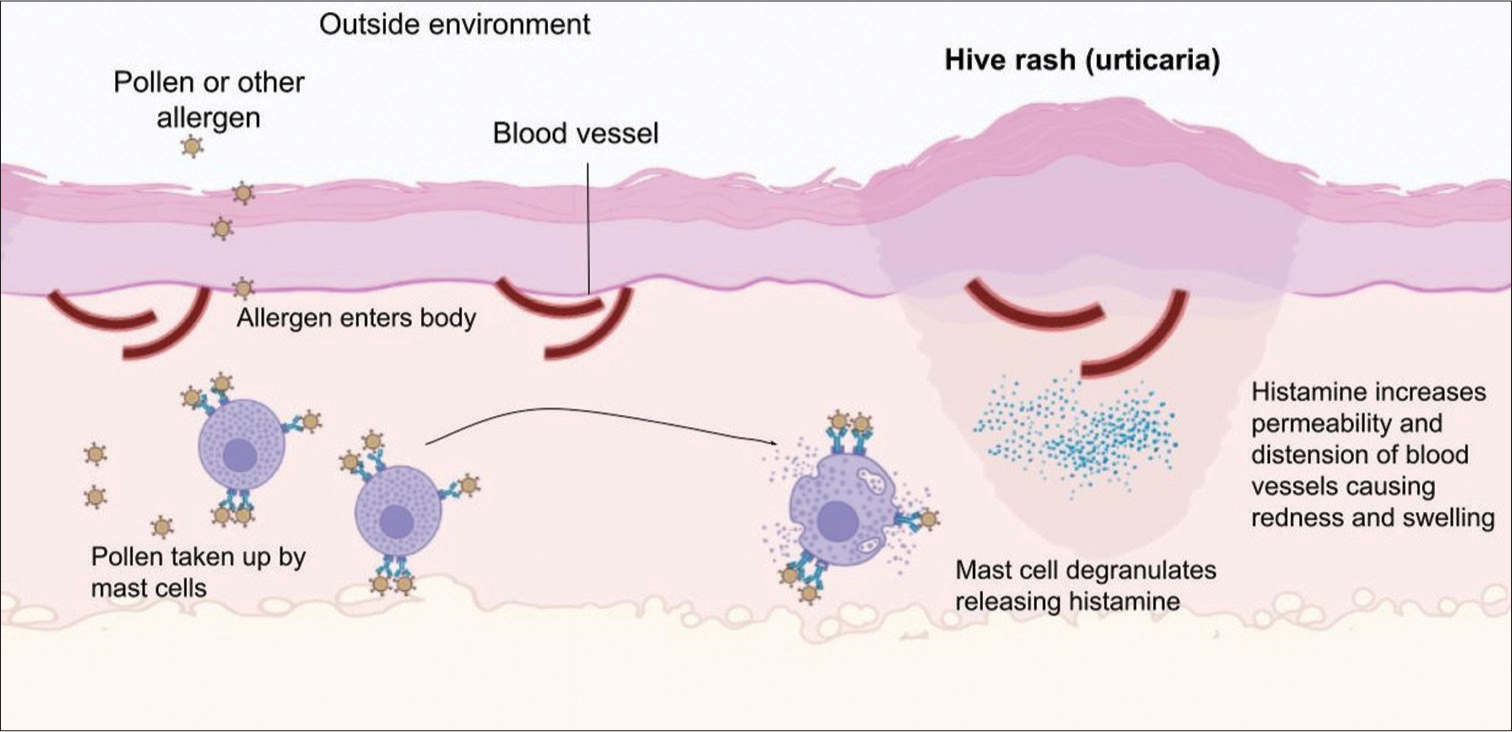
Paparan pencetus seperti alergen, obat, infeksi, atau faktor fisik akan mengaktivasi sel mast dan basofil di dermis superfisial sebagai sel utama dalam reaksi urtikaria.²,³
Aktivasi tersebut menyebabkan degranulasi sel mast dengan pelepasan mediator inflamasi seperti histamin, leukotrien, dan prostaglandin.²,³
Histamin yang dilepaskan akan berikatan dengan reseptor H1 pada pembuluh darah sehingga terjadi:
Vasodilatasi yang menimbulkan eritema
Peningkatan permeabilitas kapiler yang menyebabkan edema dermis superfisial (wheal/bentol)
Stimulasi saraf sensorik yang menimbulkan pruritus (gatal).²,⁴
Aktivasi sel mast terjadi melalui dua mekanisme utama:
Imunologis
Tipe I (IgE-mediated) sebagai mekanisme tersering, di mana alergen mengikat IgE dan memicu degranulasi sel mast
Tipe II dan III melalui aktivasi komplemen
Tipe IV melalui reaksi sel T pada urtikaria kontak
Non-imunologis
Aktivasi langsung oleh obat (NSAID, opiat, aspirin)
Faktor fisik seperti dingin, panas, dan tekanan
Stimulasi kolinergik seperti olahraga atau stres.³,⁵
Pada urtikaria kronis, sering ditemukan mekanisme autoimun berupa autoantibodi terhadap reseptor IgE (FcεRI) pada sel mast, sehingga terjadi aktivasi berulang tanpa pencetus yang jelas.²,⁶
Faktor Risiko
Riwayat atopi seperti asma, rinitis alergi, atau dermatitis atopik, karena hiperreaktivitas sistem imun dan peningkatan IgE mempermudah aktivasi sel mast.²,³
Paparan obat tertentu seperti antibiotik, NSAID, dan ACE inhibitor, karena dapat memicu pelepasan histamin secara imunologis maupun non-imunologis.³,⁴
Infeksi, terutama virus, bakteri, atau parasit, karena dapat mengaktivasi sistem imun dan memicu degranulasi sel mast melalui sitokin dan komplemen.³,⁵
Faktor fisik seperti dingin, panas, tekanan, dan sinar matahari, karena dapat menstimulasi sel mast secara langsung tanpa perantara IgE.⁴,⁵
Stres emosional, karena meningkatkan aktivitas sistem saraf dan pelepasan mediator neuroimun yang memicu urtikaria.⁵,⁶
Penyakit autoimun seperti gangguan tiroid atau SLE, karena autoantibodi terhadap reseptor IgE (FcεRI) dapat menyebabkan aktivasi sel mast kronis.⁶
Paparan alergen lingkungan seperti debu, serbuk sari, dan bulu binatang, karena dapat memicu reaksi hipersensitivitas tipe I (IgE-mediated).³,⁴
Anamnesis
Keluhan utama: gatal (pruritus) disertai sensasi tersengat atau tertusuk pada kulit.¹,²
Lesi kulit: muncul bentol (wheal) eritematosa secara mendadak, dapat mengenai wajah, ekstremitas, atau seluruh tubuh, serta hilang dalam <24 jam lalu muncul di lokasi lain.¹,³
Sifat lesi: hilang timbul (transien) tanpa meninggalkan bekas.²,³
Gejala penyerta: dapat disertai angioedema berupa pembengkakan bibir/kelopak mata; pada kasus berat dapat muncul sesak napas, nyeri perut, muntah, atau berdebar.¹,⁴
Riwayat pencetus: konsumsi obat atau makanan, infeksi, gigitan serangga, atau paparan faktor fisik (dingin, panas, sinar matahari).²,³
Riwayat atopi: pasien dengan riwayat alergi (atopi) memiliki risiko lebih tinggi mengalami urtikaria.¹,²
Pemeriksaan Fisik
Predileksi
Dapat mengenai seluruh tubuh, terutama wajah, badan, dan ekstremitas.¹,²
Lesi bersifat berpindah-pindah (transien) dan tidak menetap pada satu lokasi.²,³
Efloresensi
Wheal (urtika) berupa edema dermal superfisial yang meninggi.¹,²
Warna merah atau pucat di tengah dengan halo eritema, berbatas tegas.²,³
Bentuk bulat, oval, anular, atau serpiginosa, dapat konfluens.²,³
Pemeriksaan Fisik
Lesi hilang dalam <24 jam tanpa bekas, kemudian dapat muncul di lokasi lain.¹,²
Dapat ditemukan dermografisme (edema linier setelah goresan).²,⁴
Angioedema: pembengkakan pada kelopak mata, bibir, lidah, ekstremitas.¹,³
Kasus berat: tanda sistemik seperti dyspneu, wheezing, atau stridor.¹,⁴
Pemeriksaan Penunjang
Evaluasi klinis lesi pada semua pasien melalui inspeksi wheal khas berupa bentol eritematosa pruritik yang hilang <24 jam, sebagai dasar diagnosis klinis.²
Pemeriksaan darah seperti hitung darah lengkap, LED/CRP, dan fungsi tiroid (TSH, antibodi tiroid) dilakukan untuk menilai adanya infeksi, inflamasi, atau penyakit autoimun sistemik.¹,²,⁶
Pencarian fokus infeksi melalui pemeriksaan THT atau gigi (misalnya sinusitis, tonsilitis) dilakukan untuk menilai kemungkinan pencetus kronis.²,³
Skin prick test (tes alergi) dilakukan untuk mengidentifikasi alergen spesifik seperti makanan, obat, atau inhalan.¹,²,⁶
Tes eliminasi makanan dilakukan dengan menghindari makanan tertentu dan mengevaluasi perbaikan gejala untuk menilai alergi makanan.²,³
Tes provokasi fisik seperti ice cube test (urtikaria dingin) dan scratch test/dermografisme dilakukan untuk menilai urtikaria fisik (inducible urticaria).¹,²,⁶
Autologous Serum Skin Test (ASST) pada kasus tertentu dilakukan untuk menilai mekanisme autoimun (autoantibodi terhadap reseptor IgE).²,⁶
Diagnosis Banding
| Diagnosis | Perbedaan utama |
|---|---|
| Dermatitis kontak alergi/iritan | Lesi terbatas pada area pajanan, dapat disertai vesikel/skuama, dan menetap >24 jam |
| Eritema multiforme | Lesi target (iris) dengan tiga zona warna, sering pada ekstremitas distal, durasi lebih lama |
| Angioedema herediter | Edema dalam tanpa wheal dan tanpa pruritus, onset lebih lambat, tidak respons antihistamin |
| Drug eruption (eksantema obat) | Ruam makulopapular difus, onset hari–minggu setelah obat, tidak hilang cepat |
| Vaskulitis urtikaria | Lesi menyerupai urtikaria tetapi menetap >24 jam, sering disertai nyeri/burning, meninggalkan purpura atau hiperpigmentasi |
| Erythema nodosum | Nodul subkutan nyeri, terutama di pretibial, tidak gatal, tanpa wheal |
| Systemic Lupus Erythematosus (SLE) | Ruam (mis. malar rash) disertai manifestasi sistemik (sendi, ginjal, hematologi) |
| Purpura Henoch–Schönlein (HSP) | Purpura non-blanching, dominan di ekstremitas bawah, disertai nyeri perut, artralgia |
| Pityriasis rosea | Awal herald patch, diikuti lesi oval dengan collarette scale mengikuti garis Langer |
Penatalaksanaan
Non-Farmakologis
Menghindari faktor pencetus atau alergen.²,³
Menghindari obat yang memicu urtikaria.⁴
Edukasi mengenai identifikasi faktor pemicu.⁵
Farmakologis
Antihistamin H1 generasi kedua sebagai terapi lini pertama untuk menekan efek histamin dan mengurangi wheal serta pruritus.²,⁷
Dosis dapat ditingkatkan hingga 4× pada urtikaria kronis bila respons tidak adekuat.²,⁷
Kortikosteroid sistemik diberikan jangka pendek pada eksaserbasi berat, bukan terapi rutin.²
Epinefrin intramuskular diberikan pada kondisi anafilaksis atau angioedema yang mengancam jalan napas.²,⁷
Pada kasus refrakter, dapat dipertimbangkan terapi imunomodulator seperti omalizumab atau siklosporin.²
Urtikaria Akut
| Golongan Obat | Nama Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Antihistamin H1 generasi kedua | Cetirizine | 10 mg/hari | Antagonis reseptor H1 sehingga menurunkan efek histamin pada pembuluh darah |
| Loratadine | 10 mg/hari | Menghambat efek histamin tanpa sedasi bermakna | |
| Fexofenadine | 120–180 mg/hari | Blokade selektif reseptor H1 perifer | |
| Antihistamin generasi pertama | CTM | 4 mg, 2–3×/hari | Blokade H1 sentral dan perifer, efek sedatif |
| Difenhidramin | 25–50 mg, 3–4×/hari | Antagonis H1 dengan efek sedasi dan antipruritus | |
| Kortikosteroid sistemik | Prednison | 0,5–1 mg/kgBB/hari (3–5 hari) | Menekan inflamasi dan respon imun |
| Simpatomimetik | Epinefrin IM | 0,3–0,5 mg IM (1:1000) | Vasokonstriksi, bronkodilatasi, menurunkan edema akut |
Urtikaria Kronis
| Golongan Obat | Nama Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Antihistamin H1 generasi kedua | Cetirizine | 10 mg/hari (dapat hingga 40 mg/hari) | Supresi efek histamin pada reseptor H1 |
| Loratadine | 10 mg/hari (dapat hingga 40 mg/hari) | Blokade H1 dengan efek minimal sedasi | |
| Biologik (anti-IgE) | Omalizumab | 150–300 mg SC tiap 4 minggu | Mengikat IgE bebas sehingga menurunkan aktivasi sel mast |
| Imunosupresan | Siklosporin | 3–5 mg/kgBB/hari | Menghambat aktivasi limfosit T dan mediator imun |
Komplikasi
Angioedema. Pembengkakan pada jaringan subkutan, terutama pada bibir, lidah, dan laring, yang dapat menyebabkan obstruksi jalan napas dan kondisi gawat darurat.²,⁵
Anafilaksis. Reaksi sistemik berat yang dapat disertai hipotensi, sesak napas, dan syok.¹,²
Gangguan kualitas hidup. Pruritus kronis dapat menyebabkan gangguan tidur, kecemasan, dan penurunan aktivitas harian.⁶
Urtikaria kronis persisten. Gejala dapat berlangsung lama dan memerlukan terapi jangka panjang.²
Prognosis
Ad vitam (terhadap kehidupan): bonam. Urtikaria umumnya merupakan kondisi jinak dan jarang mengancam jiwa, kecuali bila disertai anafilaksis atau angioedema berat.¹,²
Ad functionam (terhadap fungsi): bonam. Tidak menyebabkan gangguan fungsi organ, namun dapat menimbulkan ketidaknyamanan akibat pruritus.²,³
Ad sanationam (terhadap kesembuhan): bonam pada urtikaria akut, dubia ad bonam pada urtikaria kronis. Urtikaria akut biasanya sembuh spontan, sedangkan bentuk kronis cenderung berlangsung lama dan rekuren.¹,²
Edukasi
Hindari faktor pencetus seperti makanan, obat, infeksi, atau faktor fisik yang diketahui memicu gejala.¹,²
Gunakan antihistamin secara teratur sesuai anjuran, terutama pada urtikaria kronis untuk mengontrol gejala.²,³
Jangan menggaruk lesi karena dapat memperberat pruritus dan memicu dermografisme.²,⁴
Segera ke fasilitas kesehatan bila muncul sesak napas, pembengkakan bibir/lidah, atau pusing sebagai tanda angioedema atau anafilaksis.¹,²
Catat riwayat alergi atau pencetus untuk mencegah kekambuhan di masa depan.³,⁴
Kriteria Rujukan
Urtikaria kronis (>6 minggu) yang tidak membaik dengan terapi antihistamin optimal.²,³
Tidak respons terhadap antihistamin dosis tinggi atau membutuhkan terapi lanjutan (omalizumab/siklosporin).²,³
Disertai angioedema berat, terutama dengan keterlibatan jalan napas.¹,²
Kecurigaan anafilaksis atau gejala sistemik seperti sesak napas, hipotensi, atau sinkop.¹,²
Diduga terkait penyakit sistemik seperti autoimun, tiroid, atau keganasan.³,⁴
Diagnosis meragukan atau memerlukan evaluasi alergi lanjutan (skin test, ASST).²,³
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. 9th ed. New York: McGraw-Hill; 2023.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw-Hill; 2019.
Sehgal VN. Textbook of Clinical Dermatology. 5th ed. New Delhi: Jaypee; 2016.
Shimizu H. Shimizu’s Textbook of Dermatology. Sapporo: Hokkaido University Press; 2017.
Motta A. Atlas of Dermatology. London: Springer; 2022.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. New York: Springer; 2018.
Hylwa S, Hurliman E, Liu J. Pocket Dermatology. New York: McGraw-Hill; 2020.
Mikailov A, Saavedra AP. Dermatology Prescriptions. New York: McGraw-Hill; 2020.
Oakley A. Dermatology Made Easy. London: Scion Publishing; 2017.
Ferringer T. Atlas of Essential Dermatopathology. London: Springer; 2013.
Braun RP, Marghoob AA. Practical Dermoscopy. London: Informa Healthcare; 2012.
James WD, Elston DM, Treat JR, Rosenbach MA. Andrews’ Diseases of the Skin: Clinical Dermatology. 13th ed. Philadelphia: Elsevier; 2020.
Datta S, De A, Singh S, Sarda A, Dhar S. Biomarkers of chronic spontaneous urticaria. Indian J Skin Allergy. 2023;2:60–70. doi:10.25259/IJSA_14_2023.
