Tinea / Pitiriasis Versikolor [4].
Nama lain: tinea versicolor, panu, chromophytosis, dermatomikosis superfisial oleh Malassezia.
Definisi
Pityriasis versicolor (tinea versicolor) adalah infeksi jamur superfisial kronik pada stratum korneum yang disebabkan oleh Malassezia spp. Kondisi ini ditandai dengan makula hipo atau hiperpigmentasi disertai skuama halus pada kulit.¹,²,³
Epidemiologi
Pityriasis versicolor memiliki prevalensi tinggi di daerah tropis, termasuk Indonesia, yang berkisar hingga 40–50% populasi.²,⁴,¹³
Kondisi ini lebih sering terjadi pada remaja dan dewasa muda karena aktivitas kelenjar sebasea meningkat.¹,³,¹²
Tidak terdapat perbedaan bermakna antara laki-laki dan perempuan. Namun, kondisi ini lebih sering terjadi pada individu dengan kulit berminyak.³,⁷
Insidensi meningkat pada kondisi iklim panas dan lembap, serta pada individu dengan hiperhidrosis atau aktivitas fisik tinggi.²,⁶,¹²
Kondisi ini lebih sering ditemukan pada pasien dengan imunosupresi atau kondisi sistemik tertentu.⁸,¹⁰
Etiologi
Disebabkan oleh jamur lipofilik *Malassezia spp.* yang merupakan flora normal kulit, tetapi dapat menjadi patogen oportunistik. ¹,²
Spesies utama meliputi Malassezia globosa, M. furfur, dan M. sympodialis. ³,¹⁰
Pada kondisi tertentu, jamur dapat berubah dari bentuk yeast (spora) menjadi bentuk filamen (miselium/hifa). ²,¹²
Perubahan menjadi bentuk patogen dipengaruhi faktor endogen (kulit berminyak, hiperhidrosis, imunodefisiensi) dan eksogen (kelembapan tinggi, suhu panas, higiene buruk, oklusi). ¹²,¹³
Faktor Risiko
Faktor endogen meliputi kulit berminyak, hiperhidrosis, dan imunodefisiensi.¹²,¹³
Faktor eksogen meliputi kelembapan tinggi, suhu panas, higiene buruk, dan oklusi.¹²,¹³
Klasifikasi
Klasifikasi berdasarkan manifestasi klinis
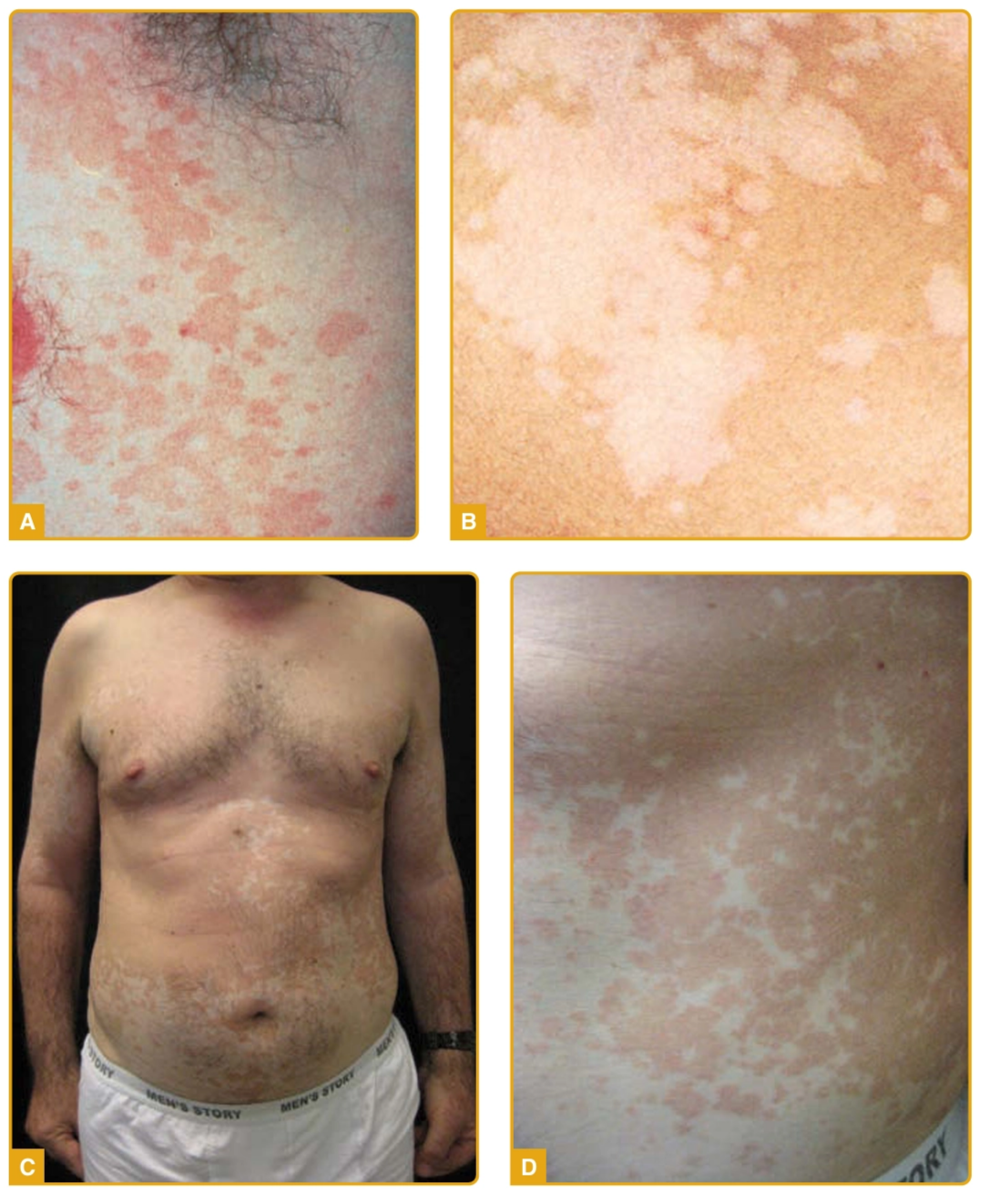
1. Tipe hipopigmentasi (paling sering)
Predileksi: dada, punggung, leher, wajah pada anak. ¹,³,¹³
Efloresensi: makula lebih terang dari kulit sekitar, batas tegas, disertai skuama halus. ¹,⁷
Korelasi klinis: Malassezia menghasilkan asam azelat yang menghambat tirosinase, sehingga menurunkan produksi melanin. ¹,³,⁵
2. Tipe hiperpigmentasi
Predileksi: badan bagian atas (dada dan punggung). ²,³
Efloresensi: makula lebih gelap (coklat) dengan skuama halus, dapat berkonfluens. ²,⁷
Korelasi klinis: inflamasi ringan dan peningkatan melanosom menyebabkan hiperpigmentasi relatif. ³,⁵
3. Tipe eritematosa (pink/salmon)
Predileksi: dada dan punggung. ³,⁷
Efloresensi: makula kemerahan atau pink, dengan skuama halus, kadang menyerupai dermatitis. ³,⁷
Korelasi klinis: respons inflamasi ringan terhadap proliferasi jamur menyebabkan eritem. ³,⁵
4. Tipe campuran (versicolor)
Predileksi: luas pada badan atas dan dapat menyebar. ¹,³,¹²
Efloresensi: terdapat variasi warna dalam satu pasien (hipopigmentasi, hiperpigmentasi, eritem), sering berkonfluens. ¹,³
Korelasi klinis: kombinasi efek gangguan melanin dan inflamasi ringan menghasilkan variasi warna. ¹,⁵
Patofisiologi
Malassezia spp. merupakan flora normal kulit yang bersifat lipofilik, terutama pada area kaya sebum seperti dada, punggung, dan wajah.¹,²,⁸
Pada kondisi predisposisi, jamur berubah dari bentuk spora (yeast) menjadi bentuk filamen atau hifa (miselium) yang bersifat patogen.²,¹²
Faktor endogen seperti kulit berminyak, hiperhidrosis, dan imunodefisiensi, serta faktor eksogen seperti suhu panas dan kelembapan tinggi, memicu perubahan tersebut.¹²,¹³
Jamur menghasilkan enzim lipase yang memecah lipid menjadi asam lemak bebas, sehingga mendukung kolonisasi di stratum korneum.³,⁸
Malassezia menghasilkan asam azelat yang menghambat tirosinase, sehingga menurunkan produksi melanin dan menimbulkan hipopigmentasi.¹,³,⁵
Selain itu, terjadi gangguan distribusi melanosom dan inflamasi ringan yang dapat menyebabkan hiperpigmentasi atau eritem, sehingga muncul variasi warna lesi.³,⁵
Proliferasi jamur menyebabkan gangguan keratinisasi, sehingga terbentuk skuama halus seperti tepung.¹,³,⁷
Anamnesis
Keluhan utama berupa bercak putih, cokelat, atau kemerahan pada kulit. Keluhan ini sering disadari karena gangguan kosmetik.¹,³
Gatal ringan atau tidak ada keluhan, biasanya muncul atau memberat saat berkeringat atau cuaca panas.²,⁶
Lokasi lesi terutama pada area seboroik seperti dada, punggung, leher, dan lengan atas.¹,³
Riwayat kambuh berulang, karena jamur merupakan flora normal kulit.¹,⁴
Faktor predisposisi seperti keringat berlebih, kulit berminyak, iklim panas lembap, atau higiene kurang baik.²,¹²
Umumnya tanpa gejala sistemik, kecuali pada kondisi imunosupresi.²,⁸
Pemeriksaan Penunjang
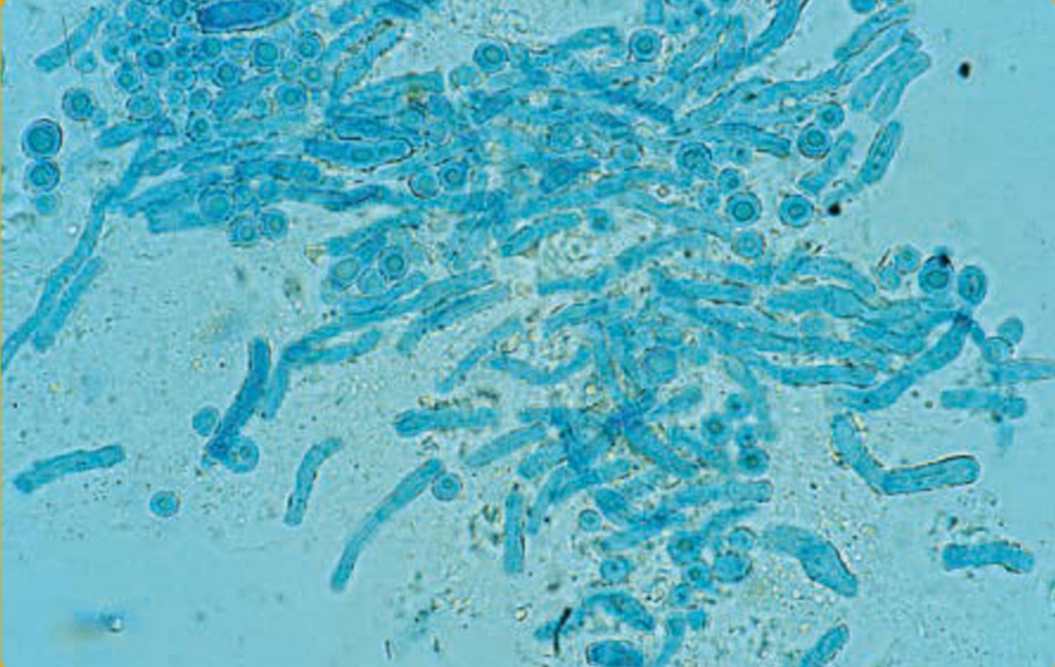
Pemeriksaan KOH 10-20% dilakukan melalui scraping lesi. Prinsipnya melarutkan keratin sehingga elemen jamur terlihat, dengan hasil khas berupa hifa pendek, bengkok (I, V, J), dan spora berkelompok ("spaghetti and meatballs").¹,⁴,⁹
Lampu Wood digunakan untuk membantu identifikasi lesi, dengan hasil berupa fluoresensi kuning keemasan pada area terinfeksi. ³,⁷

Kultur jamur umumnya tidak rutin dilakukan karena Malassezia memerlukan media khusus yang mengandung lipid dan merupakan flora normal kulit, sehingga nilai diagnostiknya terbatas. ²,¹²
Diagnosis Banding
Diagnosis Banding Lesi Hipopigmentasi
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Pityriasis alba | Lesi hipopigmentasi samar, batas tidak tegas, sering pada anak dengan riwayat atopi.²,¹³ |
| Vitiligo | Putih susu, batas tegas, sering simetris, dapat pada area traumatik, tanpa skuama.¹,² |
| Leukoderma / hipopigmentasi pascainflamasi | Ada riwayat inflamasi sebelumnya, tidak ada skuama aktif.²,¹³ |
| Morbus Hansen tipe tuberkuloid | Lesi hipopigmentasi dengan gangguan atau penurunan sensasi.²,¹³ |
Diagnosis Banding Lesi Hiperpigmentasi
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Pityriasis rosea | Diawali herald patch, diikuti lesi dengan pola Christmas tree.¹,¹³ |
| Eritrasma | Lesi kecoklatan, tanpa skuama halus khas, lampu Wood fluoresensi merah bata (koral).²,¹³ |
| Dermatitis seboroik | Skuama kuning berminyak, distribusi area seboroik, KOH negatif.²,¹³ |
| Tinea corporis | Lesi annular dengan tepi aktif meninggi (polisiklik), tidak berupa makula difus.¹,³ |
Penatalaksanaan
Nonfarmakologis
Menjaga kebersihan dan kekeringan kulit serta mengurangi kelembapan.²,⁴
Menghindari pakaian ketat dan bahan yang tidak menyerap keringat.⁶
Mengurangi faktor predisposisi, seperti keringat berlebih dan kulit berminyak.²,¹²
Memberikan edukasi bahwa kekambuhan sering terjadi.¹,⁴
Farmakologis
Prinsip Terapi Farmakologis
Eradikasi Malassezia dengan antijamur yang menghambat sintesis ergosterol atau pertumbuhan jamur.¹,².
Terapi topikal merupakan lini pertama pada lesi terbatas.¹,⁴.
Terapi sistemik diberikan bila lesi luas, rekuren, atau tidak respons terhadap terapi topikal.²,⁴.
Terapi harus adekuat dan diberikan dalam durasi yang cukup untuk mencegah kekambuhan.¹,³.
Mengingat rekurensi tinggi, dapat diperlukan terapi pemeliharaan.²,⁴.
Topikal
| Golongan | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik | Keterangan Penggunaan |
|---|---|---|---|---|
| Azol | Ketokonazol 2% krim/sampo | 1–2×/hari selama 2–4 minggu | Menghambat sintesis ergosterol membran jamur.¹,⁴ | Dioleskan pada lesi dan 1–2 cm area sekitar, gunakan rutin hingga lesi hilang + lanjut 1–2 minggu untuk mencegah rekurensi |
| Mikonazol/Klotrimazol krim 2% | 2×/hari selama 2–4 minggu | Mengganggu permeabilitas membran jamur.²,⁶ | Dioleskan tipis setelah mandi, kulit harus kering, hindari penghentian dini | |
| Non-azol | Selenium sulfida 2,5% lotion/sampo | 2–3×/minggu, 5–10 menit lalu bilas | Efek sitostatik terhadap *Malassezia*.¹,¹² | Dioleskan pada area lesi, diamkan 5–10 menit lalu bilas, dapat digunakan juga sebagai profilaksis mingguan |
| Zinc pyrithione | 1×/hari | Menghambat pertumbuhan dan membran jamur.³,⁷ | Digunakan seperti sabun/sampo pada area lesi, cocok untuk lesi luas ringan |
Sistemik
Lesi luas atau multipel, terutama bila melibatkan area tubuh yang luas sehingga sulit dijangkau terapi topikal.¹,⁴
Kasus rekuren atau sering kambuh, meskipun sudah mendapat terapi topikal adekuat.²,⁶
Tidak responsif terhadap terapi topikal setelah penggunaan yang cukup (±2–4 minggu).³,⁵
Pasien imunokompromi (misalnya HIV atau penggunaan imunosupresan), dengan risiko infeksi yang lebih berat atau persisten.⁴,⁸
Keterlibatan area sulit, seperti punggung yang luas atau area yang sulit diaplikasikan obat secara merata.¹,³
| Golongan | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Azol | Ketokonazol tablet 200 mg | 1×/hari selama 5–10 hari | Menghambat sintesis ergosterol membran jamur melalui inhibisi CYP450.¹,⁴ |
| Azol | Itrakonazol kapsul 100 mg | 100–200 mg/hari selama 5–7 hari | Menghambat enzim CYP450 jamur sehingga sintesis ergosterol terganggu.²,⁴ |
| Azol | Flukonazol tablet 150 mg / 300 mg / 400 mg | 150–300 mg/minggu selama 2–4 minggu atau 400 mg/minggu (kasus luas/rekuren) | Menghambat sintesis membran sel jamur (ergosterol).³,⁶ |
Catatan : griseofulvin dan terbinafin tidak efektif pada pityriasis versicolor.
Prognosis
Ad vitam (kehidupan): bonam, karena infeksi superfisial oleh Malassezia tidak mengancam jiwa.¹,³
Ad functionam (fungsi): bonam, tidak menyebabkan gangguan fungsi organ, hanya masalah kosmetik kulit.²,⁴
Ad sanationam (kesembuhan): bonam, dengan terapi adekuat dapat sembuh sempurna, namun dapat menjadi dubia ad bonam karena sering rekurensi bila faktor predisposisi tidak dikontrol.¹,³,⁶
Edukasi
Penyakit ini disebabkan oleh jamur Malassezia. Kondisi ini tidak berbahaya, tetapi sering kambuh.¹,³
Pengobatan harus rutin dan tuntas, karena angka kekambuhan cukup tinggi (±50%).²,⁶
Setelah sembuh, warna kulit memerlukan waktu minggu hingga bulan untuk kembali normal.¹,³
Hindari kondisi lembap dan panas, karena dapat memicu pertumbuhan jamur.¹,⁵
Gunakan pakaian yang menyerap keringat dan tidak ketat.²,⁴
Jaga kebersihan kulit dan mandi setelah berkeringat.²,⁶
Gunakan tabir surya untuk mengurangi kontras warna kulit.¹,⁴
Pada kasus yang sering kambuh, dapat dilakukan pencegahan berkala dengan antijamur topikal.³,⁶
Kriteria Rujukan
Diagnosis tidak jelas atau meragukan setelah evaluasi klinis dan KOH.¹,²
Tidak membaik dengan terapi adekuat (topikal maupun sistemik).³,⁴
Kasus luas, rekuren berat, atau kronik yang membutuhkan terapi lanjutan.²,⁵
Pasien imunokompromi (misalnya HIV, penggunaan imunosupresan).³,⁶
Terdapat komplikasi atau kelainan kulit lain yang menyertai.¹,⁴
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. New York: McGraw Hill; 2023.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw Hill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi. Jakarta: PERDOSKI; 2024.
Hylwa SA, Liu J. Pocket Dermatology. New York: Springer; 2020.
Sehgal VN. Textbook of Clinical Dermatology. New Delhi: Jaypee; 2021.
Motta A. Atlas of Dermatology. Milan: Springer; 2022.
Shimizu H. Shimizu’s Textbook of Dermatology. Sapporo: Hokkaido University Press; 2021.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. London: Springer; 2020.
NCBI Bookshelf. Malassezia Infections. Bethesda: NIH; 2022.
Murtiastutik D, Ervianti E, Agusni I, et al., editors. Atlas Penyakit Kulit dan Kelamin. 2nd ed. Surabaya: Airlangga University Press; 2018.
Murlistyarini S, Prawitasari S, Setyowatie L, et al., editors. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
Andrews GC. Andrews’ Diseases of the Skin: Clinical Dermatology. 12th ed. Philadelphia: Elsevier; 2016.
Habif TP. Clinical Dermatology: A Color Guide to Diagnosis and Therapy. 6th ed. Philadelphia: Elsevier; 2016.
