Tinea Faciei [4].
Nama Lain : facial ringworm, dermatofitosis wajah, tinea corporis pada wajah, kurap wajah.
Definisi
Tinea Faciei adalah infeksi dermatofita superfisial pada kulit wajah tanpa rambut terminal (glabrous) yang disebabkan oleh dermatofita, seperti Trichophyton, Microsporum, dan Epidermophyton, dengan lesi eritematosa berbatas tegas, sering annular, memiliki tepi aktif, dan disertai central healing.¹,²,³
Epidemiologi
Tinea facialis merupakan bagian dari dermatofitosis superfisial yang cukup sering dijumpai, terutama di daerah tropis dan subtropis dengan kelembapan tinggi.¹,²
Tinea facialis dapat terjadi pada semua kelompok usia, tetapi lebih sering pada anak-anak dan dewasa muda akibat paparan lingkungan dan kontak dengan hewan.²,³
Tidak terdapat perbedaan bermakna antara laki-laki dan perempuan, tetapi dapat lebih sering pada individu dengan paparan luar ruangan atau kontak dengan hewan (zoofilik).³,⁴
Insidensi meningkat pada kondisi higiene yang kurang baik, kelembapan tinggi, dan penggunaan steroid topikal (tinea incognito).²,⁵
Etiologi
Penyebab utama adalah jamur dermatofita dari genus Trichophyton, Microsporum, dan Epidermophyton.¹,²
Spesies tersering meliputi Trichophyton rubrum dan Trichophyton mentagrophytes.²,³
Infeksi dapat berasal dari sumber antropofilik (manusia), zoofilik (hewan), maupun geofilik (tanah).³,⁴
Penularan terjadi melalui kontak langsung dengan lesi atau benda yang terkontaminasi (fomites).¹,⁵
Faktor Risiko
Kelembapan tinggi dan iklim panas yang mendukung pertumbuhan dermatofita.¹,².
Higiene buruk serta kulit yang sering lembap.²,³.
Kontak dengan hewan terinfeksi (misalnya kucing atau anjing).³,⁴.
Kontak langsung dengan penderita atau penggunaan barang secara bersama (handuk, kosmetik).¹,⁵.
Penggunaan kortikosteroid topikal yang dapat memodifikasi gambaran klinis (tinea incognito).²,⁵.
Imunosupresi (misalnya diabetes, terapi imunosupresif).³,⁶.
Trauma mikro pada kulit wajah seperti garukan atau iritasi kosmetik.²,⁴.
Klasifikasi
Klasifikasi berdasarkan manifestasi klinis
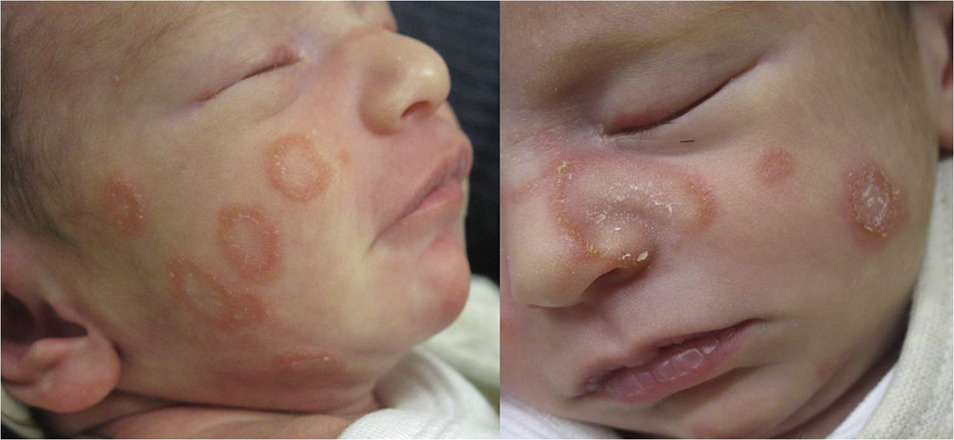
1. Bentuk annular klasik
Meupakan bentuk paling sering
Predileksi: wajah bagian terbuka seperti pipi, dahi, dan dagu.¹,³
Efloresensi: plak annular, batas tegas, tepi aktif meninggi (eritem, papul/vesikel), bagian tengah lebih tenang (central healing), disertai skuama halus.¹,³,⁵
Korelasi klinis: pertumbuhan radial dermatofita di stratum korneum menyebabkan tepi aktif, sedangkan pusat mengalami resolusi relatif.³,⁵
2. Bentuk inflamasi
Predileksi: area wajah yang kontak dengan hewan (pipi, dagu).²,⁴
Efloresensi: eritem lebih hebat, edema, dapat ditemukan papul, pustul, bahkan nodul, kadang menyerupai dermatitis atau infeksi bakteri.²,⁴
Korelasi klinis: spesies zoofilik memicu respons imun yang lebih kuat, sehingga inflamasi lebih berat.³,⁴
3. Bentuk atipikal (tinea incognito-like)
Predileksi: area yang sering diberi steroid topikal.²,⁵
Efloresensi: lesi tidak khas, batas kurang tegas, skuama minimal, dapat tampak seperti dermatitis atau lupus.²,⁵
Korelasi klinis: steroid menekan inflamasi sehingga mengaburkan gambaran khas dermatofitosis.²,⁵
4. Bentuk folikular
Predileksi: area dengan rambut halus (vellus hair) seperti pipi dan dagu.³,⁴
Efloresensi: papul atau pustul perifolikular, dapat menyerupai folikulitis, kadang disertai eritem difus.³,⁴
Korelasi klinis: invasi dermatofita ke folikel menyebabkan reaksi inflamasi perifolikular.³
Patofisiologi
Infeksi dimulai ketika dermatofita (misalnya Trichophyton) menempel pada stratum korneum melalui adhesin, lalu berkolonisasi pada jaringan keratin.¹,³.
Jamur menghasilkan enzim keratinase, protease, dan lipase yang berfungsi mencerna keratin, sehingga memungkinkan invasi superfisial pada kulit wajah.²,⁴.
Terjadi proliferasi radial jamur di stratum korneum yang menyebabkan tepi lesi aktif, sementara bagian tengah mengalami resolusi relatif (central healing).¹,³,⁵.
Produk metabolit jamur memicu respons imun lokal (innate dan seluler) melalui aktivasi keratinosit, makrofag, dan limfosit, sehingga timbul eritem, skuama, dan gatal.²,⁴.
Pada infeksi oleh spesies zoofilik, terjadi respons imun yang lebih kuat sehingga muncul inflamasi berat (papul, pustul, nodul).³,⁴.
Pada penggunaan kortikosteroid topikal, respons imun ditekan sehingga gambaran klinis menjadi tidak khas (tinea incognito).²,⁵.
Anamnesis
Keluhan utama gatal, biasanya ringan hingga sedang, dan dapat memburuk saat berkeringat atau terpapar panas.¹,².
Muncul lesi kemerahan pada wajah yang melebar perlahan secara sentrifugal.²,³.
Pasien sering melaporkan lesi berbentuk melingkar atau tidak beraturan, kadang dengan bagian tengah lebih pucat (central healing).¹,³.
Riwayat kontak dengan penderita atau hewan (kucing, anjing) sebagai sumber infeksi.³,⁴.
Riwayat penggunaan krim steroid/topikal sebelumnya, terutama bila lesi menjadi tidak khas (tinea incognito).²,⁵.
Faktor predisposisi seperti keringat berlebih, kelembapan tinggi, atau higiene kurang baik.¹,².
Dapat disertai riwayat lesi serupa di bagian tubuh lain (misalnya tinea corporis atau pedis).³,⁴.
Pemeriksaan Penunjang
Pemeriksaan KOH 10–20% dilakukan dari kerokan tepi lesi aktif untuk melarutkan keratin sehingga elemen jamur tampak, dengan temuan khas hifa panjang bersepta dan bercabang.¹,²,⁴
Kultur jamur (Sabouraud Dextrose Agar) bertujuan untuk mengidentifikasi spesies dermatofita, terutama pada kasus atipikal atau tidak respons terhadap terapi, dengan hasil berupa pertumbuhan koloni khas.³,⁵
Dermoskopi dapat membantu melihat skuama perifer aktif dan pola annular, meskipun tidak spesifik.²,⁶
Lampu Wood umumnya tidak memberikan fluoresensi khas pada infeksi dermatofita sehingga kurang sensitif, dan lebih berguna untuk membedakan diagnosis lain.²,⁵
Dasar Diagnosis
Diagnosis ditegakkan berdasarkan lesi annular pada wajah dengan tepi aktif dan central healing yang disertai gatal, serta dikonfirmasi melalui pemeriksaan KOH positif yang menunjukkan hifa bersepta.¹,²,⁴
Diagnosis Banding
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Dermatitis kontak (iritan/alergi) | Lesi tidak annular, batas kurang tegas, riwayat paparan iritan/alergen, skuama tidak dominan di tepi.¹,² |
| Dermatitis seboroik | Lesi simetris, skuama berminyak kekuningan, sering mengenai area seboroik (alis, lipatan nasolabial, kulit kepala).²,³ |
| Lupus eritematosus kutaneus | Lesi kronik, atrofi, depigmentasi, fotosensitif, tidak ada tepi aktif khas dermatofita.³,⁴ |
| Psoriasis | Plak eritem dengan skuama tebal keperakan, batas tegas tetapi tanpa central healing.²,³ |
| Impetigo / infeksi bakteri | Lesi dengan krusta madu, dapat disertai eksudat, onset akut, tidak berbentuk annular.¹,⁴ |
| Folikulitis | Lesi berupa papul/pustul perifolikular, tidak membentuk cincin annular.²,³ |
Penatalaksanaan
Nonfarmakologis
Menjaga kebersihan dan kekeringan kulit wajah.¹,²
Menghindari penggunaan bersama handuk, kosmetik, atau alat pribadi.³
Menghindari penggunaan kortikosteroid topikal tanpa indikasi.²,⁴
Menghindari kontak dengan hewan terinfeksi serta menjaga higiene setelah kontak.³,⁵
Farmakologis
Prinsip Terapi Farmakologis
Eradikasi dermatofita dengan antijamur yang menghambat sintesis ergosterol atau fungsi membran jamur.¹,²
Topikal sebagai lini pertama pada lesi terbatas.¹,³
Sistemik diberikan bila luas, refrakter, atau atipikal.²,⁴
Terapi harus adekuat dan cukup lama untuk mencegah rekurensi.¹,³
Topikal
| Golongan | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Azol | Klotrimazol krim 1% | 2×/hari selama 2–4 minggu | Menghambat sintesis ergosterol membran jamur.¹,² |
| Mikonazol krim 2% | 2×/hari | Mengganggu permeabilitas membran sel jamur.²,³ | |
| Ketokonazol krim 2% | 1–2×/hari | Menghambat enzim CYP450 jamur → ergosterol.²,⁴ | |
| Allylamine | Terbinafin krim 1% | 1–2×/hari selama 1–2 minggu | Fungisidal, inhibisi squalene epoxidase.³,⁵ |
Sistemik
Indikasi terapi sistemik:
Lesi luas atau multipel
Tidak respons terhadap terapi topikal
Tinea incognito atau bentuk inflamasi berat
| Golongan | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Allylamine | Terbinafin tablet 250 mg | 1×/hari selama 2–4 minggu | Fungisidal kuat terhadap dermatofita (hambat squalene epoxidase).³,⁵ |
| Azol | Itrakonazol kapsul 100 mg | 2×100 mg/hari selama 1–2 minggu | Menghambat sintesis ergosterol.²,⁴ |
| Flukonazol tablet 150 mg | 1×/minggu selama 2–4 minggu | Menghambat enzim membran jamur.³,⁶ |
Prognosis
Ad vitam (kehidupan): bonam, karena tinea facialis merupakan infeksi superfisial yang tidak mengancam jiwa*.¹,²
Ad functionam (fungsi): bonam, fungsi kulit wajah tidak terganggu permanen bila diterapi dengan baik*.²,³
Ad sanationam (kesembuhan): bonam, dengan terapi antijamur adekuat dapat sembuh sempurna, tetapi dapat menjadi dubia ad bonam bila faktor predisposisi tidak dikontrol sehingga berisiko rekurensi.¹,³,⁴
Edukasi
Menjelaskan bahwa penyakit ini merupakan infeksi jamur kulit yang menular, terutama melalui kontak langsung atau benda yang terkontaminasi¹,²
Menjaga kebersihan wajah dan memastikan kulit tetap kering, karena jamur mudah tumbuh pada kondisi lembap²,³
Menghindari penggunaan handuk, alat kosmetik, atau alat cukur secara bersama¹,⁴
Tidak menggunakan kortikosteroid topikal tanpa indikasi, karena dapat memperburuk dan menyamarkan lesi (tinea incognito)²,³
Menggunakan obat antijamur secara teratur dan hingga tuntas, termasuk 1–2 minggu setelah lesi sembuh, untuk mencegah kekambuhan¹,²
Menghindari faktor pencetus seperti keringat berlebih, kosmetik iritatif, dan paparan lembap berlebihan³,⁴
Segera kontrol bila lesi tidak membaik, meluas, atau kambuh kembali²
Kriteria Rujukan
Lesi luas, multipel, atau melibatkan area wajah yang luas sehingga memerlukan terapi sistemik.¹,².
Tidak respons terhadap terapi topikal setelah penggunaan yang adekuat.²,³.
Kecurigaan tinea incognito atau diagnosis tidak jelas.²,⁴.
Terdapat inflamasi berat (papul, pustul, nodul) atau infeksi sekunder.³,⁵.
Pasien dengan imunosupresi atau komorbid yang memperberat infeksi.²,⁶.
Memerlukan konfirmasi diagnosis lanjutan (kultur atau histopatologi) atau tata laksana spesialis.¹,³.
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. New York: McGraw Hill; 2023.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw Hill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi. Jakarta: PERDOSKI; 2024.
Hylwa SA, Liu J. Pocket Dermatology. New York: Springer; 2020.
Sehgal VN. Textbook of Clinical Dermatology. New Delhi: Jaypee; 2021.
Motta A. Atlas of Dermatology. Milan: Springer; 2022.
Shimizu H. Shimizu’s Textbook of Dermatology. Sapporo: Hokkaido University Press; 2021.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. London: Springer; 2020.
NCBI Bookshelf. Dermatophyte Infections. Bethesda: NIH; 2022.
Murtiastutik D, Ervianti E, Agusni I, et al., editors. Atlas Penyakit Kulit dan Kelamin. 2nd ed. Surabaya: Airlangga University Press; 2018.
Murlistyarini S, Prawitasari S, Setyowatie L, et al., editors. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
