Skabies [3A & 4].
Nama Lain : Scabies, kudis, infestasi tungau, Norwegian scabies (untuk bentuk berat/crusted), itch mite infestation
Definisi
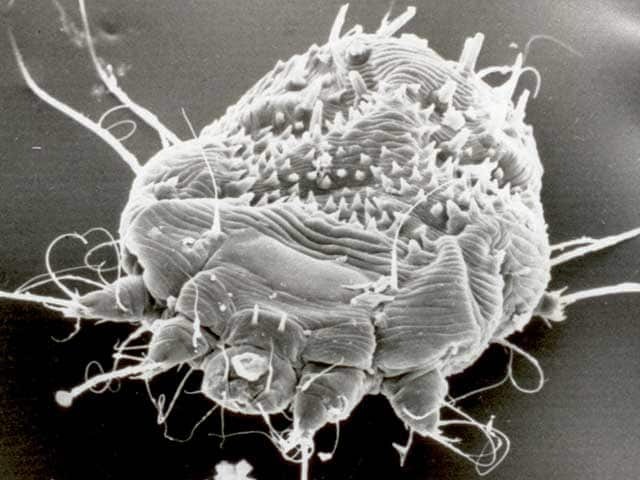
Skabies adalah infestasi kulit oleh tungau Sarcoptes scabiei var. hominis yang hidup dan berkembang biak di stratum korneum, serta menyebabkan pruritus hebat akibat reaksi hipersensitivitas terhadap tungau, telur, dan produk metaboliknya.¹,²,³
Epidemiologi
Skabies merupakan penyakit endemik global, dengan prevalensi tinggi, terutama di daerah tropis dan subtropis.¹,⁶
Lebih sering terjadi pada lingkungan dengan kepadatan tinggi, seperti asrama, panti, dan keluarga besar, karena penularan melalui kontak kulit langsung.²,⁴
Insidensi tinggi pada anak-anak dan dewasa muda, terutama pada komunitas tertutup.²,³
Lebih sering ditemukan pada kondisi sosioekonomi rendah dan higiene yang buruk, meskipun dapat terjadi pada semua kelompok.³,⁷
Crusted scabies lebih sering terjadi pada individu dengan imunokompromais, seperti pasien HIV atau penyakit kronik.⁸
Etiologi
Skabies disebabkan oleh infestasi Sarcoptes scabiei var. hominis, yaitu ektoparasit obligat yang hidup pada stratum korneum kulit manusia.¹,³
Penularan terutama melalui kontak kulit langsung yang erat dan berkepanjangan, sedangkan melalui fomites (pakaian, linen) lebih jarang terjadi.²,⁴
Faktor Risiko
Kontak kulit yang erat dan berkepanjangan, terutama pada anggota keluarga atau pasangan, merupakan mekanisme utama penularan tungau.²,⁴
Lingkungan padat, seperti asrama, panti, atau hunian dengan banyak penghuni, meningkatkan frekuensi kontak langsung.¹,³
Higiene yang kurang dapat mempermudah penyebaran infestasi dalam komunitas.³
Status imunokompromais, seperti pada pasien HIV atau penyakit kronik, meningkatkan risiko crusted scabies.⁸
Riwayat kontak dengan penderita skabies meningkatkan risiko infestasi ulang bila tidak ditangani secara simultan.²
Klasifikasi Berdasarkan Manifestasi Klinis:
1. Skabies Klasik
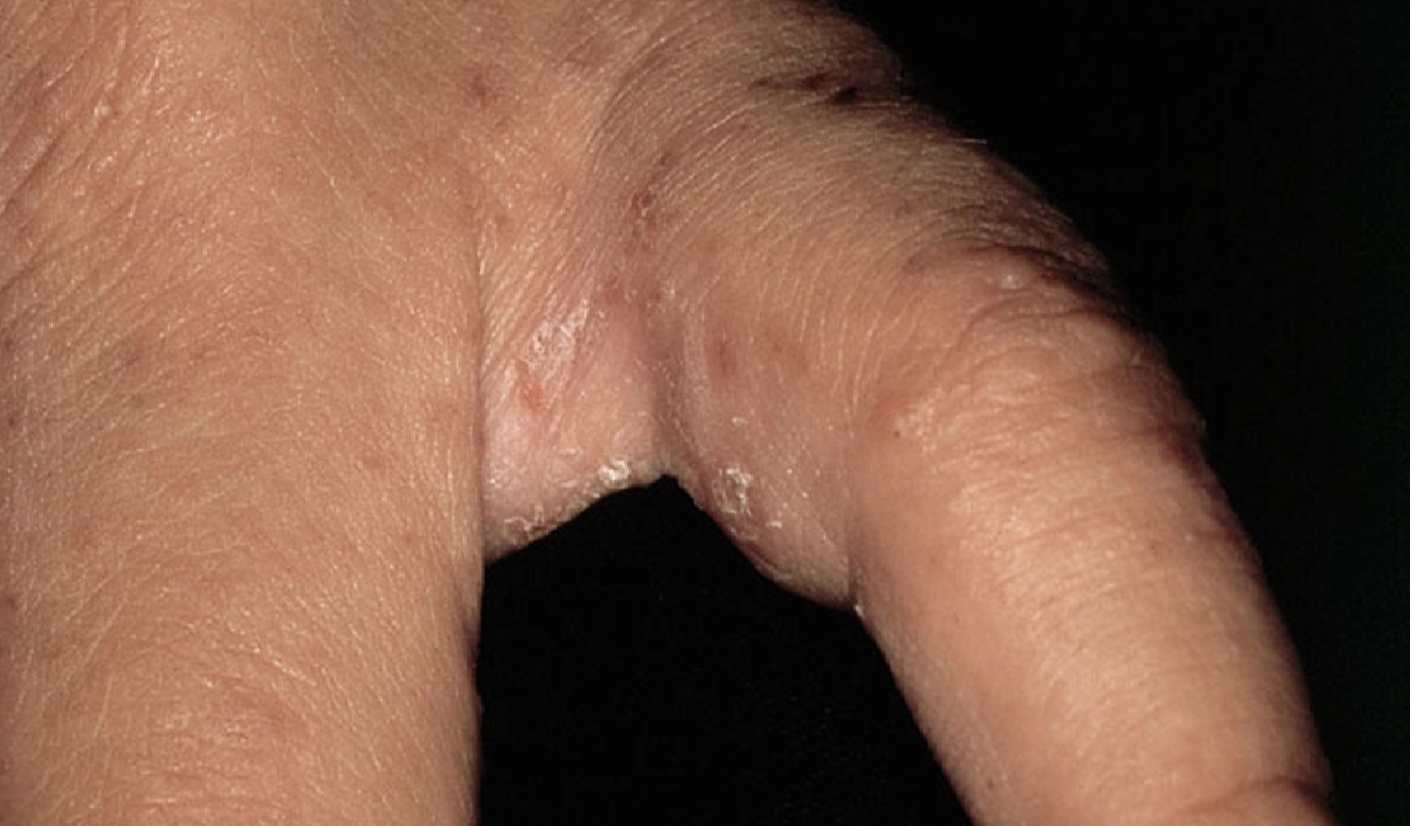
Merupakan bentuk skabies yang paling sering.¹,³
Ditandai oleh pruritus hebat, terutama pada malam hari, akibat reaksi hipersensitivitas terhadap tungau, telur, dan skibala, serta meningkatnya persepsi gatal pada malam hari.¹,²
Efloresensi utama berupa papul eritematosa, vesikel kecil, dan ekskoriasi, dengan burrow (terowongan) sebagai tanda paling khas akibat tungau betina menggali stratum korneum.¹,³
Predileksi terutama pada sela jari, pergelangan tangan, aksila, umbilikus, bokong, dan genital, karena area tersebut memiliki stratum korneum yang tipis dan hangat sehingga memudahkan infestasi.¹,³
Sering terdapat riwayat kontak erat serumah dengan keluhan serupa, yang mendukung penularan melalui kontak kulit langsung.²,⁴
Bila tidak ditangani, garukan berulang dapat menyebabkan ekskoriasi, krusta, dan infeksi sekunder.²,³
2. Skabies Nodular
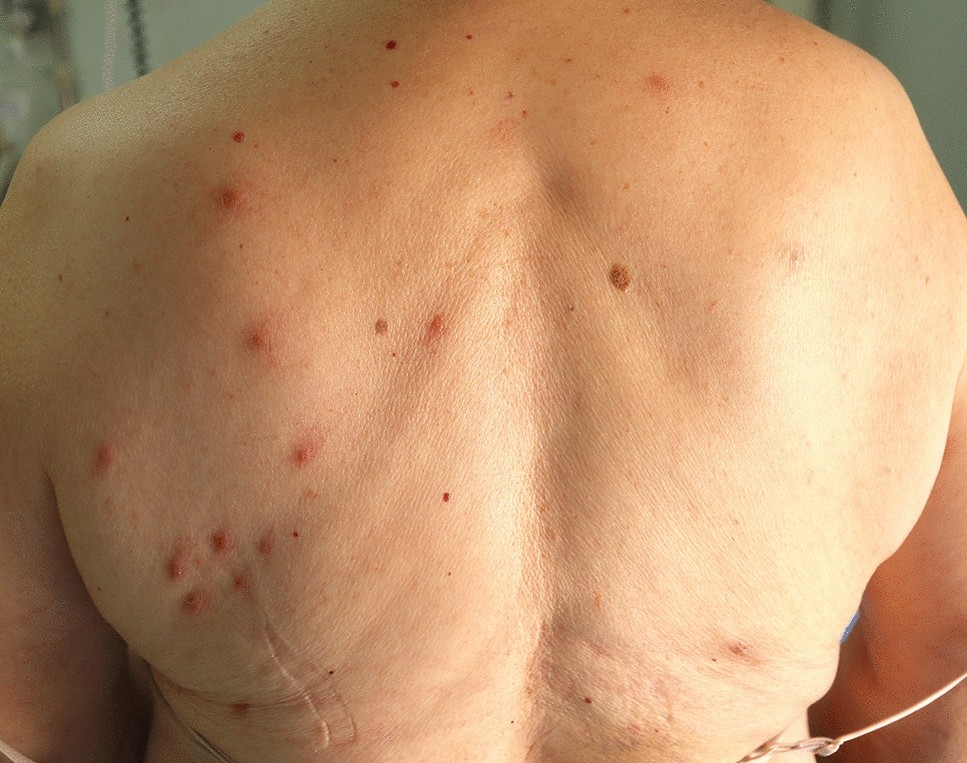
Merupakan varian skabies akibat reaksi hipersensitivitas persisten.² Jumlah tungau dapat sedikit atau sudah berkurang setelah terapi.
Ditandai dengan nodul eritematosa atau hiperpigmentasi yang sangat gatal, biasanya berukuran kecil hingga sedang.²,³
Predileksi khas pada area dengan kulit tipis dan sensitif, seperti genital (skrotum, penis), aksila, dan lipat paha, karena area ini mudah mengalami reaksi imun yang kuat.²
Pruritus sering menetap lama, bahkan setelah eradikasi tungau, akibat respons imun yang masih aktif terhadap antigen tungau.²,³
Lesi dapat bertahan selama minggu hingga bulan, sehingga sering disalahartikan sebagai kegagalan terapi, padahal merupakan post-scabietic hypersensitivity.¹,²
Tidak selalu ditemukan burrow aktif, karena lesi lebih didominasi oleh reaksi inflamasi kronik dibanding infestasi aktif.²
3. Skabies Infantil
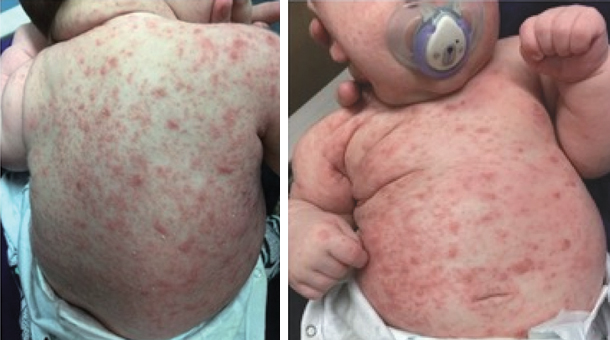
Merupakan bentuk skabies pada bayi dan anak kecil, dengan manifestasi yang lebih luas dan sering tidak khas dibandingkan pada dewasa.²,³
Ditandai dengan lesi polimorfik berupa papul, vesikel, pustul, hingga bula kecil, akibat respons inflamasi yang lebih kuat pada anak.²
Distribusi khas berbeda dengan dewasa, dan dapat mengenai:
Wajah
Kulit kepala
Telapak tangan dan kaki
Selain area klasik seperti badan dan ekstremitas.²,³
Pruritus tetap ada, tetapi pada bayi dapat tampak sebagai rewel, sulit tidur, atau sering menggaruk.²
Infeksi sekunder dapat terjadi lebih cepat, karena kulit bayi lebih tipis dan lebih mudah mengalami kerusakan akibat garukan.³
Burrow sering sulit ditemukan, sehingga diagnosis lebih bergantung pada distribusi lesi dan riwayat kontak.²
4. Crusted Scabies (Norwegian Scabies)
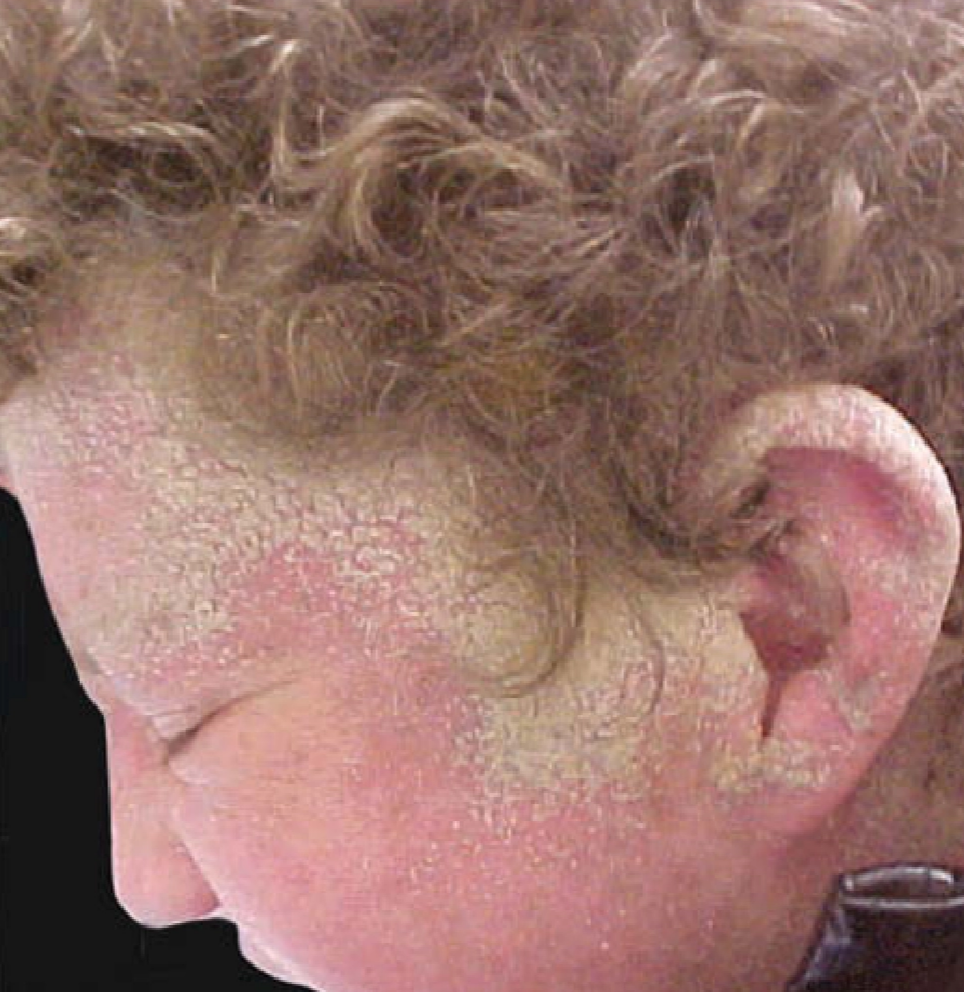
Merupakan bentuk skabies paling berat, ditandai dengan jumlah tungau yang sangat banyak (hiperinfestasi) akibat gangguan respons imun inang.¹,³,⁸
Lesi berupa plak hiperkeratotik luas dengan krusta tebal dan dapat menyerupai psoriasis atau dermatitis kronik.¹,³
Distribusi luas dan dapat mengenai seluruh tubuh, termasuk wajah, kulit kepala, telapak tangan, dan kaki.³
Pruritus minimal atau bahkan tidak ada karena respons imun menurun, sehingga berbeda dengan skabies klasik.¹,³
Sangat menular karena jumlah tungau yang banyak, sehingga sering menyebabkan wabah pada lingkungan tertutup (panti, rumah sakit).³,⁸
Sering terjadi pada individu dengan:
Imunokompromais (HIV, keganasan)
Lansia
Gangguan neurologis atau keterbatasan mobilitas.¹,⁸
Memerlukan terapi kombinasi (topikal dan sistemik) serta penanganan yang lebih agresif dibanding skabies biasa.³,⁴
5. Skabies Rekalsitran (Resisten)
Merupakan skabies yang tidak membaik setelah terapi yang adekuat, meskipun sudah diberikan dengan dosis dan cara penggunaan yang benar.³
Penyebab tersering bukan resistensi sejati, melainkan:
Reinfeksi dari kontak yang tidak diobati
Ketidakpatuhan pasien terhadap terapi
Kesalahan penggunaan obat (tidak dioleskan ke seluruh tubuh, durasi kurang).³,⁴
Dapat juga disebabkan oleh:
Diagnosis yang salah (misalnya dermatitis atau prurigo)
Post-scabietic itch, yaitu gatal yang menetap meskipun tungau sudah tereradikasi¹,²
Secara klinis tampak sebagai:
Gatal menetap
Lesi masih ada atau berulang
Burrow aktif tidak selalu ditemukan
Penatalaksanaan memerlukan:
Evaluasi ulang diagnosis
Perbaikan kepatuhan dan teknik terapi
Terapi ulang atau terapi kombinasi (misalnya permetrin + ivermectin)**³,⁴
Patofisiologi
Patofisiologi skabies terjadi saat tungau betina Sarcoptes scabiei menembus stratum korneum dan menggali terowongan (burrow) sebagai tempat hidup dan berkembang biak.¹,³
Di dalam terowongan, tungau betina meletakkan 2 sampai 3 telur per hari. Telur kemudian menetas dalam ±10 hari menjadi larva, berkembang menjadi nimfa, lalu menjadi tungau dewasa.²,³
Sekitar 2 minggu kemudian, tungau dewasa mengalami kopulasi. Setelah itu, tungau betina kembali menggali terowongan untuk melanjutkan siklus, sedangkan tungau jantan akan mati.²
Selama infestasi, tungau menghasilkan antigen, telur, dan produk metabolik (skibala) yang memicu reaksi hipersensitivitas tipe IV, sehingga timbul pruritus sebagai gejala utama.¹,²
Pruritus umumnya muncul 4 sampai 6 minggu setelah infestasi pertama (fase sensitisasi). Pada reinfestasi, gejala dapat muncul lebih cepat, yaitu 1 sampai 2 hari, akibat memori imun.¹,³
Garukan berulang akibat gatal dapat menyebabkan ekskoriasi, kerusakan sawar kulit, serta meningkatkan risiko infeksi bakteri sekunder.²,³
Pada kondisi tertentu seperti crusted scabies, terjadi gangguan respons imun, sehingga tungau berkembang biak secara masif dengan reaksi inflamasi minimal.¹,³,⁸
Anamnesis
Keluhan utama berupa gatal hebat, terutama pada malam hari (pruritus nokturnal) atau saat berkeringat, akibat peningkatan aktivitas tungau dan reaksi hipersensitivitas terhadap antigen tungau.¹,³
Riwayat anggota keluarga atau teman sekamar dengan keluhan serupa, terutama pada lingkungan seperti asrama atau pesantren, akibat penularan melalui kontak kulit langsung.²,⁴
Riwayat tinggal di lingkungan dengan higiene kurang dan kepadatan tinggi, yang meningkatkan risiko transmisi infestasi.³
Dapat ditemukan faktor sosial, seperti status sosioekonomi rendah, yang berkaitan dengan kepadatan hunian dan keterbatasan akses higiene.³,⁶
Pemeriksaan Fisik
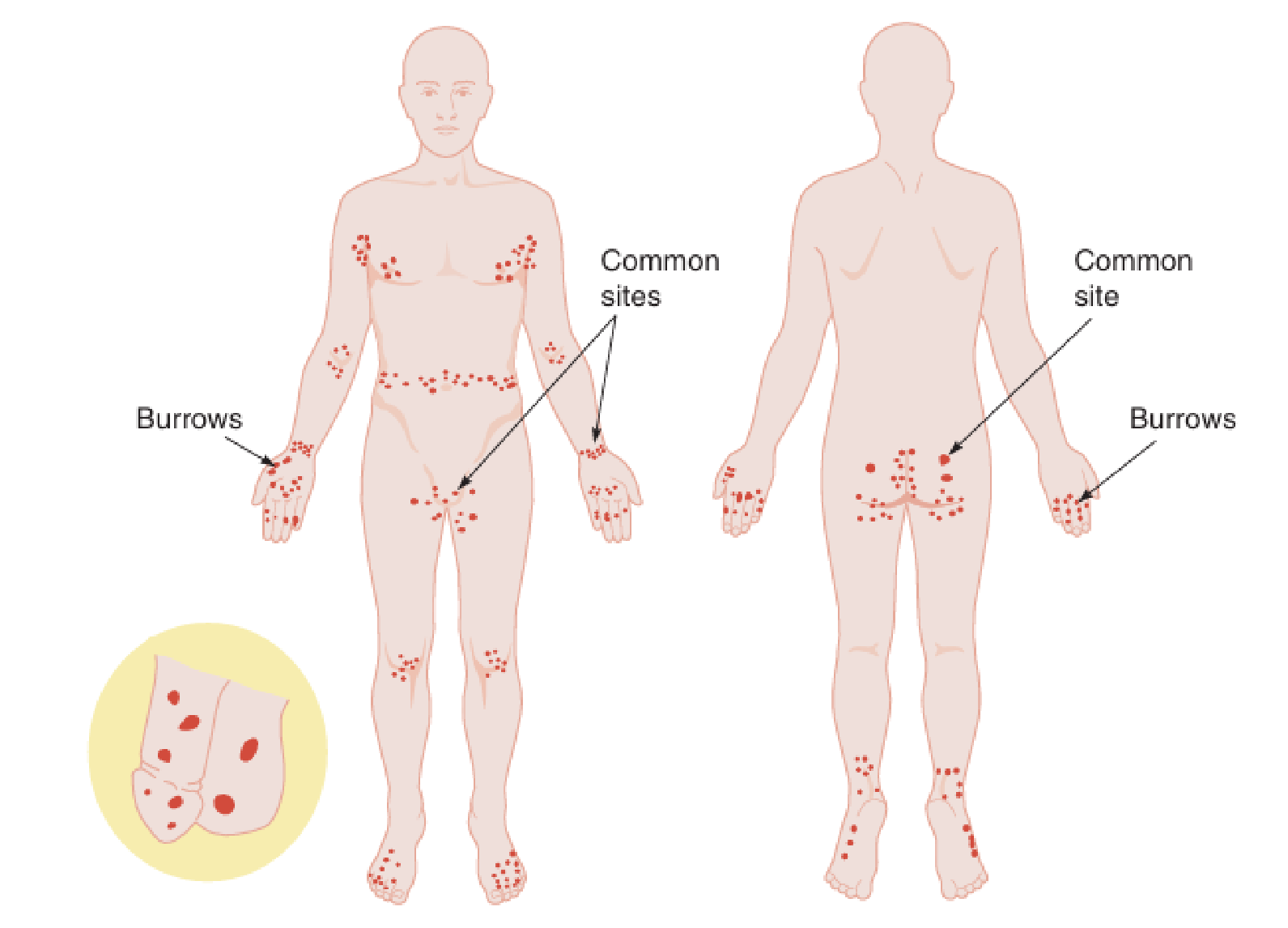
Predileksi: lesi terutama ditemukan pada area dengan stratum korneum tipis, seperti sela jari, pergelangan tangan bagian volar, siku, aksila, umbilikus, genital (skrotum, penis, labia), dan areola mammae, karena area tersebut memudahkan tungau menembus dan menggali kulit.¹,³.
Efloresensi:
Burrow (terowongan) merupakan lesi khas dan patognomonik, tampak sebagai garis tipis lurus atau berkelok berwarna putih keabu-abuan, akibat aktivitas tungau menggali stratum korneum.¹,³.
Pada ujung burrow sering ditemukan papul atau vesikel, sebagai manifestasi respons inflamasi terhadap tungau.².
Dapat disertai urtika, ekskoriasi, dan krusta, akibat garukan berulang karena pruritus.²,³.
Bila terjadi infeksi sekunder, dapat ditemukan pustul, yang dapat mengaburkan lesi primer.³.
Penjelasan: seluruh temuan merupakan akibat dari aktivitas tungau yang hidup di stratum korneum dan memicu reaksi hipersensitivitas, serta kerusakan kulit akibat garukan kronik.¹,³.
Pemeriksaan Penunjang
Ink burrow test: dilakukan dengan mengoleskan tinta pada kulit untuk menonjolkan burrow, sehingga terowongan tampak lebih jelas sebagai garis berkelok di permukaan kulit.³
Diagnosis Banding
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Dermatitis atopik | Pruritus kronik dengan riwayat atopi, lesi likenifikasi, tidak ditemukan burrow |
| Dermatitis kontak | Lesi sesuai area pajanan dengan batas tegas, sering ada riwayat iritan/alergen, tanpa burrow |
| Dermatitis herpetiformis | Vesikel berkelompok sangat gatal pada permukaan ekstensor, terkait gluten, tanpa burrow |
| Pedikulosis (corporis/pubis) | Ditemukan nits atau kutu, lokasi spesifik rambut/pakaian, tanpa burrow |
| Pioderma | Lesi berupa pustul, krusta, atau ulkus akibat infeksi bakteri primer, tanpa pruritus nokturnal khas |
| Insect bite dermatitis | Papul urtikaria pada area terbuka, onset akut, tidak ada burrow |
| Dyshidrotic eczema (pompholyx) | Vesikel kecil pada telapak tangan/kaki, gatal, tanpa burrow dan tanpa pola penularan |
Penatalaksanaan
Prinsip Terapi
Terapi bertujuan eradikasi tungau, telur, dan larva untuk memutus siklus hidup.¹,³
Dilakukan pengobatan semua kontak erat secara simultan untuk mencegah reinfeksi.²,⁴
Pengulangan terapi hari ke-7 wajib, karena telur dapat menetas setelah terapi awal.¹,³,⁴
Disertai edukasi higiene dan dekontaminasi lingkungan.¹,⁵
Nonfarmakologis
Mengobati semua kontak erat secara bersamaan, meskipun tanpa gejala.¹,³
Mencuci pakaian, handuk, dan linen dengan air panas (≥60°C) untuk membunuh tungau dan telur.³,⁵
Barang yang tidak dapat dicuci disimpan ≥3 hari, karena tungau tidak bertahan lama di luar tubuh manusia.¹,⁴
Menghindari kontak erat sementara hingga terapi selesai.²,³
Edukasi bahwa gatal dapat menetap (post-scabietic itch) meskipun tungau sudah tereradikasi.¹,³
Farmakologis
Terapi Utama (First Line)
| Golongan | Obat & Sediaan | Dosis & Cara Pakai | Farmakodinamik |
|---|---|---|---|
| Piretroid (DOC) | Permetrin 5% (krim) | Dioleskan ke seluruh tubuh dari leher ke bawah (bayi termasuk kepala), didiamkan 8–10 jam lalu dibilas; diulang hari ke-7 | Mengganggu kanal natrium neuron tungau, menyebabkan depolarisasi berkepanjangan → paralisis dan kematian |
Catatan :
Terapi paling efektif (drug of choice).
Aman untuk usia >2 bulan dan ibu hamil (kategori B).
Alternatif
| Golongan | Obat & Sediaan | Dosis & Cara Pakai | Farmakodinamik |
|---|---|---|---|
| Organochlorine | Lindane 1% (lotion) | Dioleskan seperti permetrin, didiamkan 8–12 jam lalu dibilas | Mengganggu transmisi saraf GABA, menyebabkan eksitasi berlebih → kematian tungau |
| Sulfur | Sulfur presipitatum 4–10% + asam salisilat 2% (salep) | Dioleskan malam hari selama 3 hari berturut, didiamkan ±8 jam | Bersifat keratolitik dan toksik terhadap tungau |
| Pedikulicidal | Benzyl benzoate 10–25% (lotion/emulsi) | Dioleskan ±24 jam kemudian dibilas | Bersifat neurotoksik terhadap tungau |
Catatan:
Lindane tidak direkomendasikan untuk anak usia <2 tahun, ibu hamil, dan ibu menyusui.
Memiliki peringatan kotak hitam (FDA) terkait risiko kejang dan neurotoksisitas.
Kasus Berat / Rekalsitran
| Golongan | Obat & Sediaan | Dosis | Farmakodinamik |
|---|---|---|---|
| Antiparasit sistemik | Ivermectin (tablet) | 200 µg/kgBB dosis tunggal, diulang 1–2 minggu (total 2–3 dosis) | Mengaktivasi kanal klorida tergantung glutamat, menyebabkan hiperpolarisasi → paralisis dan kematian tungau |
Indikasi: Skabies berat, Imunokompromais, Sulit terapi topikal
Kontraindikasi: Bayi, Ibu hamil atau menyusui
Rekomendasi khusus
| Kondisi | Obat & Sediaan | Dosis & Cara Pakai | Farmakodinamik |
|---|---|---|---|
| Pruritus | Antihistamin (CTM, loratadin, cetirizine) | CTM: 0,1–0,4 mg/kgBB/hari dibagi 2–3 dosis; loratadin: 5–10 mg/hari; cetirizine: 5–10 mg/hari | Menghambat reseptor H1, menurunkan efek histamin sehingga mengurangi gatal |
| Post-scabietic itch | Kortikosteroid topikal (hidrokortison, mometason) | Dioleskan 1–2×/hari pada lesi | Menghambat inflamasi melalui supresi mediator proinflamasi (sitokin, prostaglandin) |
| Kortikosteroid sistemik (prednison tablet) | 0,5–1 mg/kgBB/hari (kasus berat, jangka pendek) | Menekan respon imun dan inflamasi sistemik, mengurangi pruritus persisten | |
| Infeksi sekunder | Antibiotik topikal (mupirosin) / oral (amoksisilin-klavulanat, sefaleksin) | Topikal 2–3×/hari; oral sesuai dosis standar (25–50 mg/kgBB/hari) | Menghambat sintesis dinding sel bakteri, mengeradikasi infeksi |
| Nodular scabies | Triamcinolone (injeksi intralesi) | Injeksi intralesi dosis kecil sesuai ukuran lesi | Kortikosteroid kerja panjang yang menekan inflamasi lokal dan reaksi hipersensitivitas kronik |
Komplikasi
Penurunan kualitas hidup dan prestasi belajar akibat pruritus hebat terutama pada malam hari yang mengganggu tidur, sehingga menimbulkan kelelahan, gangguan konsentrasi, dan penurunan produktivitas.²
Infeksi sekunder bakteri (impetigo, folikulitis) dapat terjadi akibat garukan berulang yang merusak sawar kulit, sehingga mempermudah invasi bakteri.¹,³
Post-scabietic dermatitis berupa gatal yang menetap setelah eradikasi tungau, yang disebabkan oleh reaksi hipersensitivitas residual terhadap antigen tungau yang telah mati.¹,³
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena skabies merupakan penyakit jinak dan tidak mengancam nyawa, kecuali bila terjadi komplikasi berat, seperti infeksi sekunder yang tidak tertangani.¹,³
Ad functionam (terhadap fungsi): bonam, karena secara umum tidak menyebabkan gangguan fungsi organ. Namun, skabies dapat menurunkan kualitas hidup akibat pruritus yang mengganggu tidur.²
Ad sanationam (terhadap kesembuhan): bonam, karena dengan terapi adekuat, pengulangan yang tepat, serta pengobatan semua kontak, infestasi dapat sembuh sempurna, meskipun pruritus dapat menetap sementara (post-scabietic itch).¹,³
Edukasi
Menjelaskan bahwa skabies merupakan penyakit menular melalui kontak kulit langsung. Oleh karena itu, penting untuk mengobati semua kontak erat secara simultan guna mencegah reinfeksi.¹,³
Menjelaskan bahwa gatal dapat menetap hingga 2–4 minggu setelah terapi (post-scabietic itch) akibat reaksi hipersensitivitas terhadap sisa antigen tungau. Kondisi ini tidak selalu berarti terapi gagal.¹,³
Menganjurkan mencuci pakaian, handuk, dan linen dengan air panas (≥60°C), lalu mengeringkannya dengan baik, karena hal ini dapat membunuh tungau dan telur.³,⁵
Menyarankan barang yang tidak dapat dicuci untuk disimpan dalam kantong tertutup selama ≥3 hari, karena tungau tidak dapat bertahan lama di luar tubuh manusia.¹,⁴
Menganjurkan untuk menghindari kontak erat sementara hingga terapi selesai guna memutus rantai penularan.²,³
Menganjurkan untuk tidak menggaruk berlebihan karena dapat menyebabkan infeksi sekunder dan memperparah lesi.²
Kriteria Rujukan
Skabies berat (crusted scabies), karena membutuhkan terapi kombinasi intensif (topikal dan sistemik) serta pemantauan ketat.¹,³
Tidak merespons terapi standar, untuk evaluasi kemungkinan resistensi, reinfeksi, atau kesalahan diagnosis.²,³
Infeksi sekunder berat, seperti impetigo luas, selulitis, atau tanda sistemik, yang memerlukan terapi lanjutan.¹,³
Pasien imunokompromais, karena berisiko mengalami hiperinfestasi dan komplikasi berat.³,⁸
Diagnosis meragukan, terutama bila sulit dibedakan dengan dermatosis lain.²
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. Edisi ke-9. New York: McGraw-Hill Education; 2023.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Edisi ke-7. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2019.
Kang S, Amagai M, Bruckner AL, Enk AH, Margolis DJ, McMichael AJ, et al. Fitzpatrick's Dermatology. Edisi ke-9. New York: McGraw-Hill Education; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi di Indonesia. Jakarta: PERDOSKI; 2024.
Hylwa SA, Hurliman E, Liu J. Pocket Dermatology. New York: Springer; 2020.
Sehgal VN. Textbook of Clinical Dermatology. Edisi ke-5. New Delhi: Jaypee Brothers Medical Publishers; 2021.
Motta A. Atlas of Dermatology. Cham: Springer; 2022.
Shimizu H. Shimizu’s Textbook of Dermatology. Sapporo: Hokkaido University Press; 2021.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. London: Springer; 2020.
StatPearls Publishing. Scabies. Treasure Island (FL): StatPearls Publishing; 2022.
