
Sindroma Stevens-Johnson, Toxic Epidermal Necrolysis (TEN) [3B].
Nama Lain : Sindrom Stevens–Johnson, Stevens–Johnson syndrome (SJS), Toxic epidermal necrolysis (TEN), Lyell’s syndrome, epidermal necrolysis, severe cutaneous adverse reaction (SCAR), drug-induced epidermal necrolysis.¹,²,¹¹
Definisi
Sindrom Stevens–Johnson (SJS) dan Toxic Epidermal Necrolysis (TEN) adalah reaksi obat mukokutan berat yang ditandai oleh nekrosis luas epidermis, pelepasan epidermis, serta keterlibatan mukosa, dengan perbedaan utama berdasarkan luas permukaan tubuh yang terkena.¹,²
Etiologi
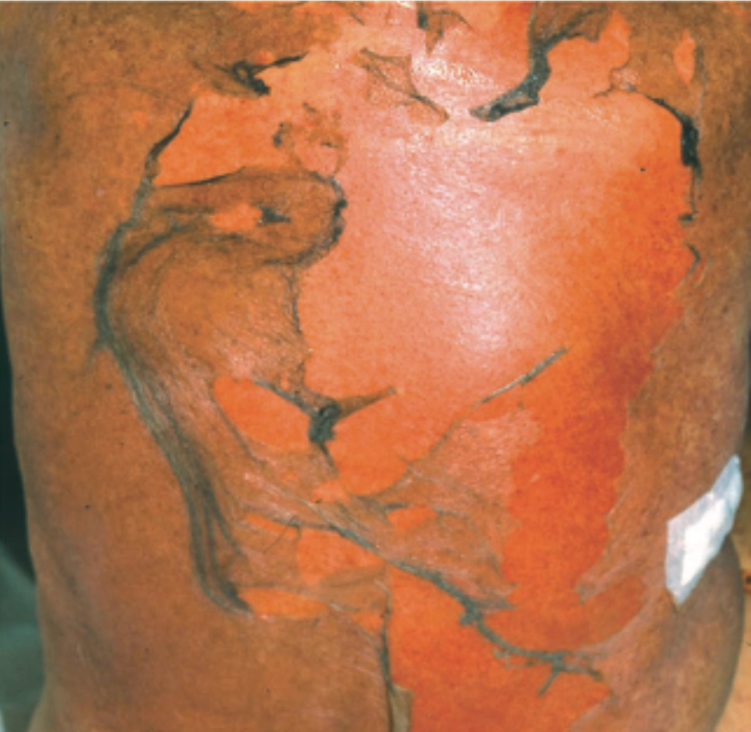
Obat-obatan (penyebab tersering):Allopurinol, antikonvulsan aromatik (karbamazepin, fenitoin, lamotrigin), sulfonamid, antibiotik β-laktam, dan NSAID golongan oksikam.
Reaksi hipersensitivitas obat berat (SCAR) yang dimediasi oleh respon imun seluler (sel T sitotoksik).
Infeksi, terutama Mycoplasma pneumoniae (lebih sering pada anak).
Faktor genetik (HLA tertentu) yang meningkatkan risiko reaksi obat, seperti HLA-B*1502 (karbamazepin) dan HLA-B*5801 (allopurinol).
Sebagian besar kasus SJS/TEN disebabkan oleh reaksi hipersensitivitas terhadap obat.
Selain obat, beberapa kasus juga dapat dipicu oleh infeksi seperti Mycoplasma pneumoniae, terutama pada anak.¹-⁴,⁶,⁷,¹⁰,¹¹
Faktor Risiko
Beberapa faktor meningkatkan risiko Sindrom Stevens–Johnson (SJS) dan Toxic Epidermal Necrolysis (TEN):
Obat berisiko tinggi: allopurinol, antikonvulsan aromatik (karbamazepin, fenitoin), sulfonamid, dan NSAID oksikam.
Predisposisi genetik: alel HLA-B*1502 (karbamazepin) dan HLA-B*5801 (allopurinol).
Usia lanjut dan polifarmasi, yang meningkatkan paparan dan interaksi obat.
Infeksi atau gangguan imun, seperti HIV atau Mycoplasma pneumoniae.²-⁷,⁹
Epidemiologi
Insidensi SJS sekitar 1–6 kasus per juta penduduk per tahun.
TEN lebih jarang, sekitar 0,4–1,2 kasus per juta penduduk.
Mortalitas SJS sekitar 5–10%, sedangkan TEN dapat mencapai 30–40%.
Risiko meningkat pada usia lanjut, penyakit kronis, dan penggunaan obat berisiko tinggi.
Beberapa populasi Asia memiliki predisposisi genetik seperti HLA-B*1502 pada pengguna karbamazepin.²-⁷,⁹
Klasifikasi
SJS dan TEN merupakan spektrum reaksi obat berat (SCAR) yang berbeda dengan eritema multiforme (EM), dan diklasifikasikan berdasarkan luas epidermal detachment terhadap body surface area (BSA). Semakin luas permukaan kulit yang terlibat, maka tingkat keparahan dan mortalitas semakin tinggi.
Perbedaan luas permukaan ini berkaitan dengan tingkat keparahan dan mortalitas penyakit.¹,²,³,¹¹
Tabel Klasifikasi SJS/TEN
| Kondisi | Epidermal detachment (BSA) | Keterangan klinis |
|---|---|---|
| Stevens–Johnson Syndrome (SJS) | < 10% | Bentuk lebih ringan dengan keterlibatan kulit terbatas namun tetap disertai lesi mukosa |
| SJS–TEN overlap | 10–30% | Bentuk transisi dengan derajat keparahan sedang |
| Toxic Epidermal Necrolysis (TEN) | > 30% | Bentuk paling berat dengan nekrosis epidermis luas menyerupai luka bakar |
1% BSA ≈ luas permukaan telapak tangan pasien.²
Fase SJS/TEN
Fase prodromal
Demam, malaise, sakit kepala, batuk, nyeri tenggorokan
Gejala menyerupai infeksi saluran napas atas
Terjadi 1–3 hari sebelum lesi kulit muncul
Disebabkan oleh aktivasi awal respon imun sistemik.²,³
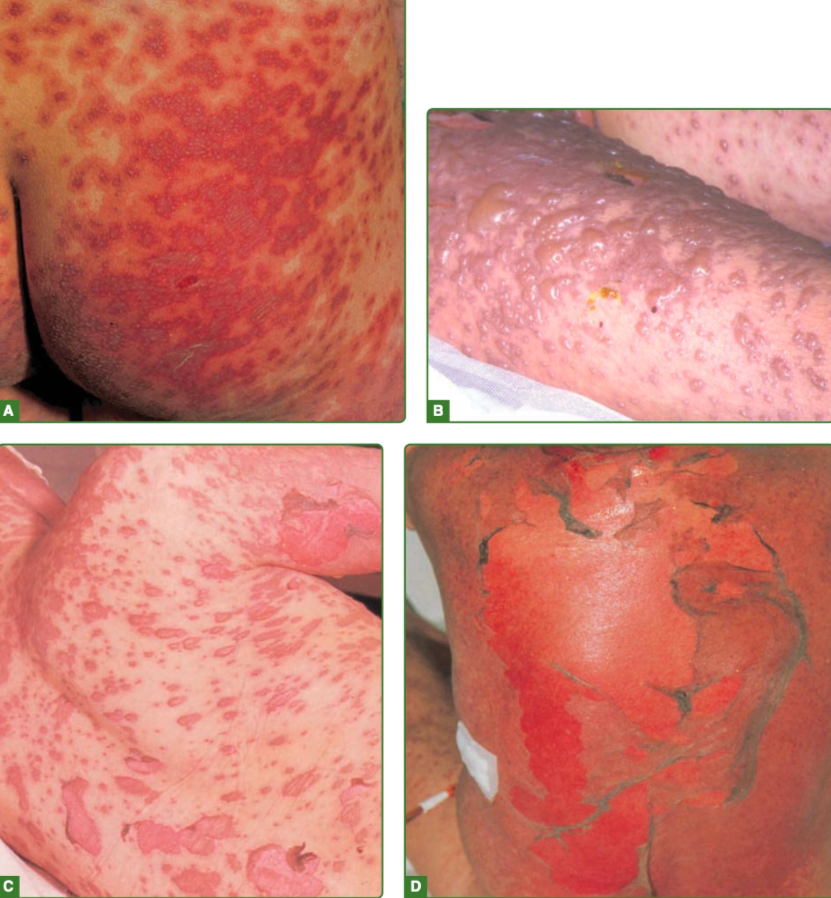
Fase akut (erupsi)
Makula eritematosa, lesi target atipikal, hingga vesikel atau bula kendur
Epidermal detachment luas
Tanda Nikolsky positif
Keterlibatan mukosa pada ≥2 lokasi (oral, okular, genital)
Terjadi akibat apoptosis keratinosit masif oleh limfosit T sitotoksik.¹,²
Fase resolusi (penyembuhan)
Re-epitelisasi kulit dalam beberapa hari hingga minggu
Penyembuhan lengkap sekitar 2–3 minggu bila stabil
Dapat tersisa sekuele: hiperpigmentasi, skar, komplikasi mata
Bergantung pada luas dan derajat kerusakan epidermis.³,⁶
Patofisiologi
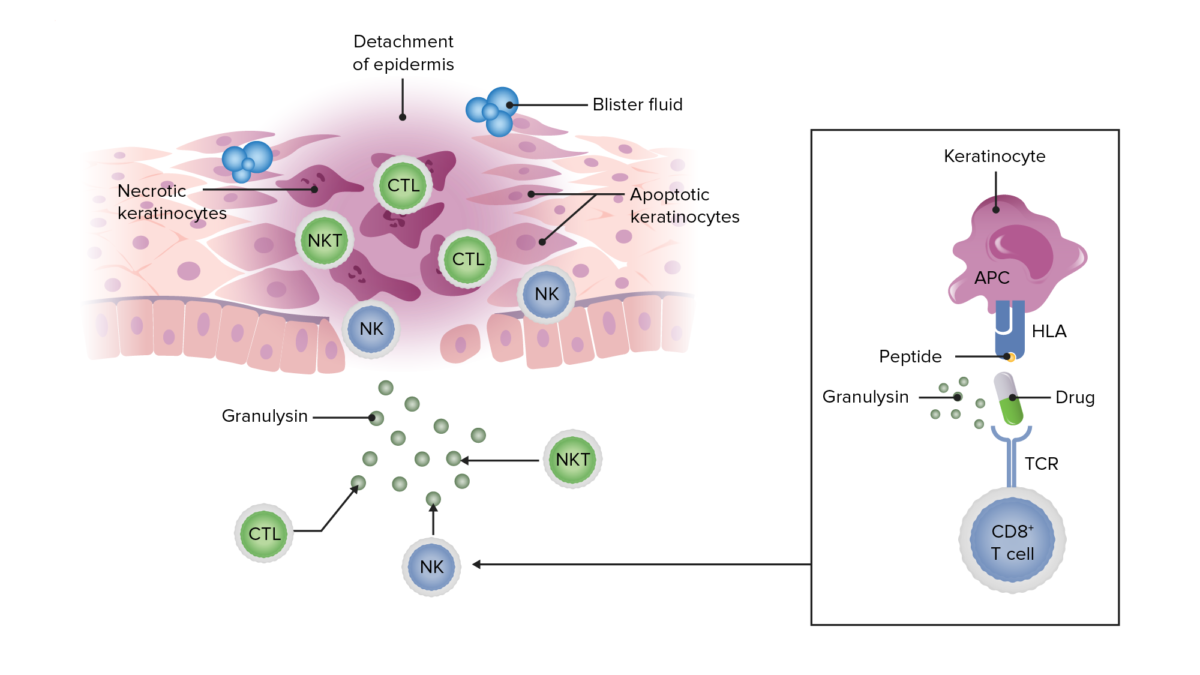
Obat atau metabolitnya bertindak sebagai antigen (hapten) yang berikatan pada permukaan keratinosit.
Terjadi aktivasi limfosit T sitotoksik (CD8⁺) dan sel NK sebagai respons imun terhadap antigen tersebut.
Sel imun melepaskan mediator sitotoksik seperti granulysin, perforin, granzyme B, dan Fas ligand.
Mediator ini menyebabkan apoptosis keratinosit secara masif melalui jalur kematian sel terprogram.
Diduga terdapat kontribusi deposit kompleks imun dan sitokin proinflamasi yang memperberat kerusakan jaringan.
Terjadi nekrosis epidermis luas dan pelepasan epidermis (epidermal detachment) sebagai manifestasi klinis utama.
Kerusakan barier kulit menyebabkan kehilangan cairan, gangguan elektrolit, serta peningkatan risiko infeksi dan sepsis.¹-⁶,¹⁰,¹¹
Anamnesis
Riwayat konsumsi obat 1–3 minggu sebelum onset, terutama obat berisiko tinggi (allopurinol, antikonvulsan, sulfonamid), karena reaksi hipersensitivitas membutuhkan waktu untuk sensitisasi imun.
Gejala prodromal 1–3 hari sebelum erupsi kulit, berupa demam, malaise, sakit kepala, batuk, nyeri tenggorokan, nyeri dada, dan mialgia, yang menyerupai infeksi sehingga sering menyesatkan diagnosis awal.
Setelah fase prodromal muncul ruam kulit yang cepat berkembang menjadi bula dan erosi, disertai nyeri kulit (skin pain) yang khas akibat nekrosis epidermis.
Keterlibatan mukosa (mulut, mata, genital) dengan keluhan nyeri, sulit makan, mata merah atau nyeri saat berkemih.
Riwayat penggunaan obat tambahan (antibiotik atau antiinflamasi) saat fase prodromal dapat menyulitkan identifikasi obat penyebab karena terjadi multiple drug exposure.¹-⁶
Pemeriksaan Fisik
Predileksi
Lesi awal sering muncul pada wajah, leher, dan trunk, lalu menyebar ke ekstremitas secara simetris seiring proses inflamasi sistemik.
Keterlibatan mukosa multipel (≥2 lokasi):
Oral (90–100%): eritema, bula → erosi → krusta hemoragik pada bibir, dapat meluas ke mukosa orofaring.
Okular (±80%): konjungtivitis, hiperemia, keratitis, hingga ulkus kornea.
Genital (±50%): bula hemoragik dan erosi pada mukosa genital.¹-⁶
Efloresensi
Makula eritematosa morbilliform dengan batas tidak tegas, tersebar luas dan simetris.
Dapat ditemukan lesi target (targetoid lesions) sebagai manifestasi awal, meskipun tidak selalu khas seperti eritema multiforme.
Lesi dapat berkembang menjadi vesikel dan bula flaksid (kendur) akibat nekrosis epidermis.
Fase lanjut berupa erosi luas dan nekrolisis epidermis (full-blown TEN).¹-⁶
Gejala Sisa (Sequelae)
Kulit: dapat terjadi skar, hipo/hiperpigmentasi, dan pertumbuhan kuku abnormal akibat kerusakan matriks kuku dan epidermis.
Mata: komplikasi dapat berupa entropion, trikiasis, neovaskularisasi kornea, keratitis, skar kornea, hingga kebutaan akibat inflamasi dan fibrosis okular.
Anogenital: dapat terjadi fimosis atau sinekia vagina akibat penyembuhan mukosa yang abnormal dan pembentukan adhesi.⁵-⁷
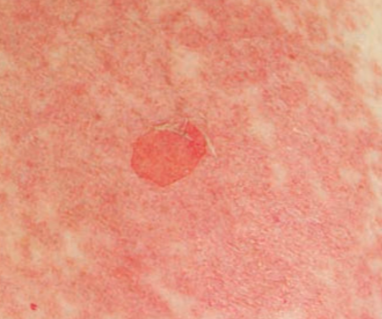
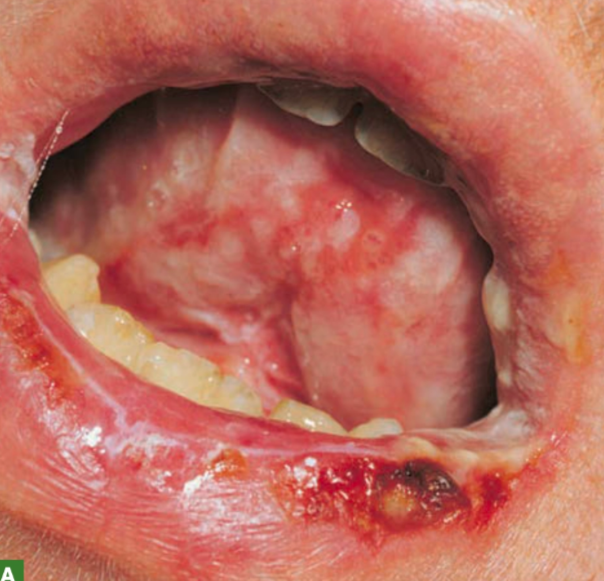
Pemeriksaan Penunjang
Biopsi kulit dilakukan untuk mengonfirmasi diagnosis melalui pemeriksaan histopatologi, dengan temuan berupa nekrosis epidermis luas, apoptosis keratinosit, dan pemisahan dermo-epidermal.
Pemeriksaan laboratorium darah bertujuan menilai keterlibatan sistemik dan komplikasi melalui evaluasi hematologi dan biokimia, yang dapat menunjukkan leukopenia, anemia, gangguan elektrolit, serta peningkatan marker inflamasi.
SCORTEN (Severity-of-Illness Score for TEN) digunakan untuk menilai prognosis melalui sistem skor klinis, di mana skor yang lebih tinggi berkorelasi dengan peningkatan mortalitas.²,⁵,⁶,⁸,¹²
Dasar Diagnosis
Diagnosis ditegakkan berdasarkan riwayat konsumsi obat, lesi mukokutan dengan nekrosis epidermis luas, serta keterlibatan mukosa multipel.¹,²
Diagnosis Banding
| Diagnosis | Perbedaan utama |
|---|---|
| Generalized bullous fixed drug eruption | Lesi bula muncul berulang pada lokasi yang sama dan tidak menyebabkan nekrosis epidermis luas seperti SJS/TEN. |
| Staphylococcal Scalded Skin Syndrome (SSSS) | Umumnya pada anak, disebabkan toksin stafilokokus, dan tidak melibatkan mukosa. |
| Acute generalized exanthematous pustulosis (AGEP) | Ditandai pustula steril difus tanpa nekrosis epidermis luas. |
| Pemphigus vulgaris/bullous | Penyakit autoimun kronis dengan bula flaksid, perjalanan lebih lambat, dan tidak terkait obat akut. |
| Dermatitis akibat iritan berat | Lesi sesuai area paparan bahan iritan, tanpa keterlibatan mukosa multipel dan tanpa nekrolisis luas. |
Penatalaksanaan
Non-Farmakologis
Hentikan obat penyebab segera untuk menghentikan progresi penyakit.
Pasien dirawat di ICU atau unit luka bakar dengan perawatan aseptik yang ketat untuk mencegah infeksi.
Monitoring ketat meliputi tanda vital, keseimbangan cairan, elektrolit, hematokrit, dan gas darah, karena kehilangan cairan melalui kulit yang luas.
Terapi cairan dan elektrolit intravena diberikan untuk mencegah dehidrasi dan syok.
Pemberian nutrisi tinggi kalori tinggi protein (TKTP) dilakukan untuk mendukung regenerasi epidermis.
Hentikan obat penyebab segera.
Pasien dirawat di rumah sakit dengan fasilitas ICU atau unit luka bakar.
Lakukan monitoring ketat tanda vital, keseimbangan cairan, dan fungsi organ.¹-⁶
Perawatan Lokal
Lesi basah/eksudatif: kompres dengan larutan NaCl 0,9% untuk menjaga kebersihan dan mencegah infeksi.
Lesi kering/tidak eksudatif: gunakan kasa dengan antibiotik topikal (misalnya framisetin 1%) untuk melindungi luka.
Perawatan mukosa oral: gunakan larutan boraks gliserin 10% untuk mengurangi nyeri dan mencegah infeksi.
Perawatan mata (wajib): konsultasi oftalmologi dan pemberian salep antibiotik (misalnya eritromisin) untuk mencegah komplikasi okular.⁵-⁷
Farmakologis (PPK PERDOSKI)
Prinsip terapi :
Menekan respon imun seluler (aktivasi limfosit T) untuk menghambat apoptosis keratinosit.
Menghambat progresi nekrolisis epidermis melalui terapi imunosupresif (kortikosteroid/IVIG).
Mengatasi infeksi sekunder secara selektif, bukan rutin, berdasarkan hasil kultur.
Terapi diberikan sebagai adjuvan terhadap terapi suportif, yang tetap menjadi tatalaksana utama.²,³,⁵,⁶,¹⁰
| Golongan | Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Kortikosteroid sistemik | Metilprednisolon | 1,5–2 mg/kgBB/hari | Menekan aktivasi limfosit T sitotoksik, menghambat sitokin proinflamasi, dan menurunkan apoptosis keratinosit |
| Deksametason injeksi | 0,15–0,2 mg/kgBB/hari | Efek antiinflamasi dan imunosupresif kuat pada respon imun seluler | |
| IVIG | Immunoglobulin intravena | ±2 g/kgBB total | Menghambat jalur Fas–Fas ligand sehingga menurunkan apoptosis keratinosit |
| Antibiotik | Gentamisin IV | 1–1,5 mg/kgBB/kali (2–3×/hari) | Menghambat sintesis protein bakteri (subunit 30S) untuk mengatasi infeksi sekunder |
| Topikal | NaCl 0,9% kompres | sesuai kebutuhan | Membersihkan luka dan menjaga lingkungan lembap optimal untuk re-epitelisasi |
| Framisetin 1% kasa | 1–2×/hari | Antibiotik topikal untuk mencegah infeksi sekunder pada kulit | |
| Boraks gliserin 10% | 2–3×/hari | Antiseptik mukosa untuk mengurangi nyeri dan mencegah infeksi oral |
Terapi farmakologis diberikan bersamaan dengan terapi suportif intensif di rumah sakit rujukan.
Antibiotik diberikan hanya bila terdapat infeksi sekunder, bukan secara rutin, dengan pemilihan berdasarkan hasil kultur (kulit, mukosa, sputum), serta menghindari antibiotik pemicu SJS/TEN seperti penisilin, sefalosporin, dan sulfonamid.
Penatalaksanaan utama adalah terapi suportif seperti pasien luka bakar, dengan re-epitelisasi biasanya terjadi dalam beberapa hari dan penyembuhan lengkap dalam ±3 minggu bila tanpa komplikasi.²,³,⁵,⁶,⁷
Komplikasi
Sepsis. Terjadi akibat hilangnya barier kulit yang luas, sehingga mempermudah invasi bakteri dan menimbulkan infeksi sistemik yang dapat berujung pada syok sepsis.
Pneumonia. Disebabkan oleh aspirasi atau infeksi sekunder, terutama pada pasien dengan kondisi umum buruk dan imunosupresi.
Gagal ginjal akut. Terjadi akibat dehidrasi berat, hipoperfusi ginjal, atau sepsis, yang menyebabkan penurunan fungsi ginjal secara akut.
Gangguan cairan dan elektrolit. Kehilangan cairan melalui kulit yang luas menyebabkan dehidrasi, hiponatremia, dan gangguan keseimbangan elektrolit.
Komplikasi okular (misalnya simblefaron, kebutaan). Terjadi akibat inflamasi dan ulserasi konjungtiva yang dapat menyebabkan jaringan parut permanen.
Infeksi kulit sekunder. Luka terbuka pada kulit menjadi portal masuk mikroorganisme, sehingga memperberat kondisi pasien.⁵-⁸
Prognosis
SCORTEN adalah skor prognostik untuk menilai mortalitas pada SJS/TEN, berdasarkan parameter klinis dan laboratorium saat awal perawatan. Semakin luas BSA (TEN)maka semakin buruk prognosisnya.
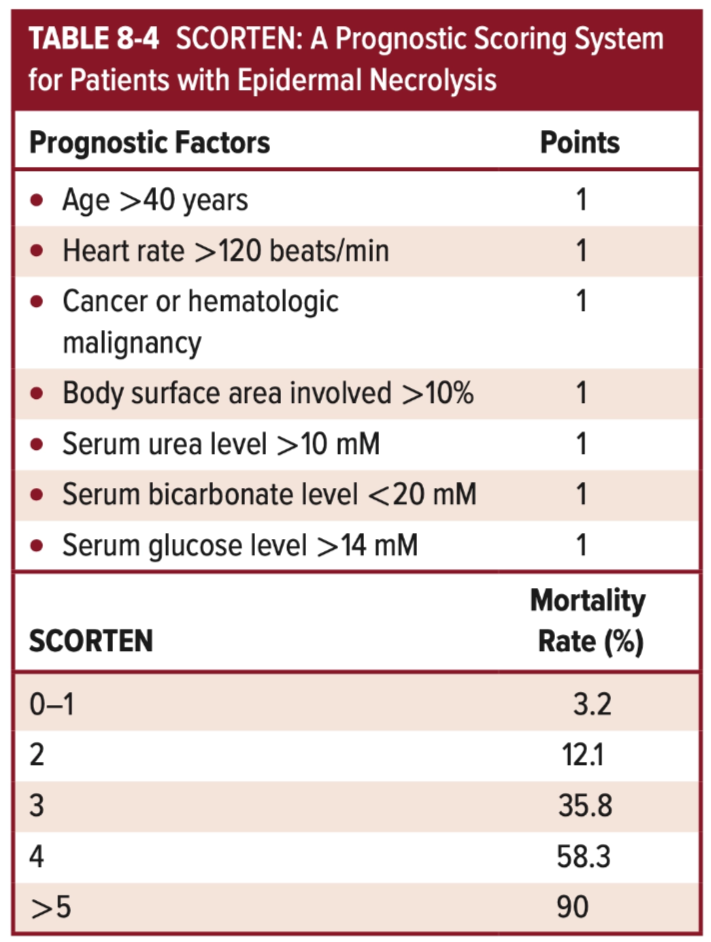
Ad vitam (keselamatan jiwa): Dubia ad malam, terutama pada TEN, karena tingginya risiko sepsis, gangguan cairan-elektrolit, dan kegagalan multiorgan yang meningkatkan mortalitas.
Ad functionam (fungsi organ): Dubia ad malam, karena adanya kemungkinan kerusakan mukosa permanen, seperti komplikasi okular (simblefaron, kebutaan) dan gangguan organ lain.
Ad sanationam (kesembuhan): Dubia ad malam, karena meskipun re-epitelisasi dapat terjadi dalam ±2–3 minggu, kondisi ini sering disertai sekuele jangka panjang seperti skar, gangguan pigmen, dan komplikasi mukosa.²,³,⁵,⁶,⁷,⁸,¹²
Edukasi
Hindari obat penyebab secara permanen, karena paparan ulang dapat memicu reaksi yang lebih berat dan mengancam jiwa.
Catat dan informasikan riwayat alergi obat kepada tenaga kesehatan, termasuk penggunaan kartu alergi obat.
Segera cari pertolongan medis bila muncul ruam disertai demam, nyeri kulit, atau keterlibatan mukosa setelah konsumsi obat.
Jelaskan bahwa kondisi ini serius dan memerlukan perawatan intensif di rumah sakit, terutama pada fase akut.
Edukasi mengenai kemungkinan komplikasi jangka panjang seperti gangguan mata, kulit, dan mukosa, sehingga diperlukan kontrol lanjutan.
Kriteria Rujukan
Semua pasien dengan kecurigaan SJS/TEN harus segera dirujuk ke rumah sakit dengan fasilitas ICU atau unit luka bakar, karena merupakan kegawatdaruratan dermatologis.
Adanya bula luas, nekrosis epidermis, atau epidermal detachment.
Keterlibatan mukosa multipel (oral, okular, genital).
Disertai gejala sistemik berat, seperti demam tinggi, malaise berat, atau tanda instabilitas hemodinamik.
Terdapat komplikasi, seperti dehidrasi, gangguan elektrolit, sepsis, atau keterlibatan organ.¹-⁷