
Pitiriasis Alba [4].
Definisi
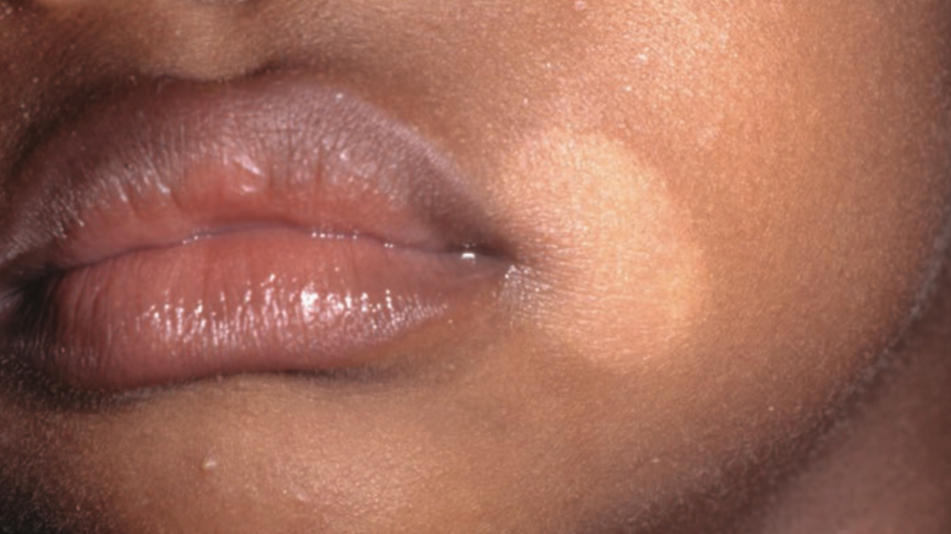
Pityriasis alba adalah dermatosis inflamasi ringan yang berkaitan dengan dermatitis atopik yang ditandai oleh makula atau plak hipopigmentasi dengan skuama halus terutama pada wajah anak-anak.¹
Etiologi
Penyebab pasti belum diketahui, namun beberapa faktor berperan:
Dermatitis atopik yang menyebabkan inflamasi ringan epidermis sehingga menurunkan aktivitas melanosit.
Xerosis kulit yang menimbulkan gangguan barier epidermis dan deskuamasi superfisial.
Paparan sinar matahari yang membuat lesi hipopigmentasi tampak lebih kontras dibanding kulit sekitar.
Defisiensi mikronutrien (misalnya zinc) yang dilaporkan sebagai faktor predisposisi pada beberapa populasi.¹-⁵
Epidemiologi
Paling sering terjadi pada anak usia 3–16 tahun.
Prevalensi pada anak diperkirakan 2–5% populasi.
Lebih sering pada anak dengan riwayat atopi.
Di Indonesia sering ditemukan pada anak sekolah dasar di daerah tropis karena paparan matahari tinggi.¹,²,³,⁶
Stadium
Stadium awal (inflamasi ringan), Lesi berupa eritema ringan dengan skuama halus pada permukaan kulit, kadang disertai gatal ringan.
Stadium berkembang (hipopigmentasi berskuama), Eritema berkurang dan muncul makula atau plak hipopigmentasi dengan skuama halus serta batas tidak tegas. Fase ini paling sering ditemukan saat pasien datang berobat.
Stadium resolusi, Skuama menghilang dan tersisa hipopigmentasi ringan yang akan membaik secara bertahap setelah fungsi melanosit pulih.¹,²
Patofisiologi
Inflamasi ringan pada epidermis sering terjadi pada kulit dengan predisposisi dermatitis atopik dan dapat menyebabkan gangguan fungsi barier kulit.
Inflamasi ini dapat menurunkan aktivitas melanosit serta mengganggu transfer melanin ke keratinosit, sehingga timbul hipopigmentasi pada lesi kulit.
Deskuamasi superfisial pada stratum korneum menyebabkan munculnya skuama halus (fine scale) pada permukaan lesi.
Setelah inflamasi mereda, dapat tersisa hipopigmentasi pasca-inflamasi yang tampak lebih kontras dibanding kulit sekitar, terutama setelah paparan sinar matahari.¹-³
Anamnesis
Bercak putih atau lebih terang pada wajah anak, biasanya muncul perlahan tanpa keluhan sistemik.
Lesi umumnya asimptomatik atau disertai gatal ringan akibat inflamasi kulit yang minimal.
Lesi tampak lebih jelas setelah paparan sinar matahari karena kulit normal di sekitarnya mengalami peningkatan pigmentasi.
Sering ditemukan riwayat kulit kering (xerosis) atau dermatitis atopik pada pasien maupun keluarga.
Pada sebagian pasien terdapat riwayat kekambuhan atau lesi yang muncul kembali di lokasi yang sama, terutama pada kulit yang kering.¹,²
Pemeriksaan Fisik
Predileksi
Wajah, terutama pipi dan perioral, merupakan lokasi tersering pada anak.
Lesi juga dapat ditemukan pada leher, lengan atas, atau trunkus, terutama pada anak dengan kulit kering atau riwayat dermatitis atopik.¹,²
Efloresensi
Stadium awal (inflamasi ringan), lesi berupa eritema ringan dengan skuama halus pada permukaan kulit.
Stadium berkembang (hipopigmentasi berskuama), terlihat makula atau plak hipopigmentasi dengan batas tidak tegas dan skuama halus (fine scale). Fase ini paling sering ditemukan saat pemeriksaan klinis.
Stadium resolusi, hipopigmentasi ringan tanpa skuama yang akan membaik secara bertahap seiring pemulihan fungsi melanosit.
Lesi umumnya berukuran sekitar 0,5–5 cm, berbentuk bulat atau oval, dan tidak disertai tanda inflamasi berat.¹,²
Pemeriksaan Penunjang
Umumnya tidak diperlukan karena diagnosis klinis.
Pemeriksaan lampu Wood dapat digunakan untuk membantu membedakan pityriasis alba dari kelainan hipopigmentasi lain. Pada pityriasis alba, lesi tampak hipopigmentasi ringan tanpa fluoresensi putih terang, sehingga kontrasnya tidak sejelas pada vitiligo.
Pemeriksaan KOH (scraping kulit) dilakukan bila ada kecurigaan tinea versicolor sebagai diagnosis banding. Pada pityriasis alba, hasil pemeriksaan KOH negatif karena tidak ditemukan hifa atau spora jamur.
Biopsi kulit jarang diperlukan dan umumnya hanya dilakukan pada kasus yang tidak khas. Pemeriksaan histopatologi biasanya menunjukkan spongiosis ringan, hiperkeratosis, dan penurunan pigmentasi epidermis.
Diagnosis ditegakkan berdasarkan makula/plak hipopigmentasi dengan skuama halus pada wajah anak, batas tidak tegas, tanpa tanda infeksi jamur.¹-³
Diagnosis Banding¹-⁴
| Diagnosis | Perbedaan dengan Pityriasis Alba |
|---|---|
| Vitiligo | Lesi depigmentasi putih susu dengan batas tegas, tanpa skuama; pada pemeriksaan lampu Wood tampak fluoresensi putih terang. |
| Tinea versicolor | Makula hipopigmentasi atau hiperpigmentasi dengan skuama halus, biasanya pada dada atau punggung; KOH positif menunjukkan hifa dan spora jamur. |
| Hipopigmentasi pasca inflamasi | Lesi hipopigmentasi muncul setelah riwayat inflamasi kulit sebelumnya seperti dermatitis atau trauma kulit. |
| Nevus depigmentosus | Lesi hipopigmentasi kongenital, stabil sejak lahir dan tidak mengalami perubahan ukuran atau jumlah secara signifikan. |
| Morbus Hansen (paucibacillary) | Lesi hipopigmentasi disertai penurunan atau hilangnya sensasi pada kulit serta dapat ditemukan penebalan saraf perifer. |
Penatalaksanaan
Non-Farmakologis
Edukasi bahwa penyakit bersifat benign dan self-limiting.
Menggunakan pelembap secara rutin untuk mengatasi xerosis.
Fotoproteksi (sunscreen) agar kontras lesi tidak semakin jelas.
Farmakologis
prinsip terapi
Mengurangi inflamasi ringan dengan kortikosteroid topikal potensi rendah.
Memperbaiki fungsi barier kulit dengan emolien untuk meningkatkan hidrasi.
Menekan respons imun lokal pada lesi persisten dengan calcineurin inhibitor topikal.
Mendukung repigmentasi melalui kontrol inflamasi dan perbaikan hidrasi kulit.¹,²
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik | Indikasi |
|---|---|---|---|---|
| Emolien | Petroleum jelly, moisturizer | Oles 2–3×/hari | Meningkatkan hidrasi kulit dan memperbaiki fungsi barier epidermis | Terapi dasar pada semua pasien untuk mengatasi xerosis |
| Kortikosteroid topikal potensi rendah | Hydrocortisone 1% krim | Oles 1–2×/hari selama 1–2 minggu | Anti-inflamasi ringan dengan menghambat mediator inflamasi | Lesi dengan inflamasi ringan atau eritema |
| Calcineurin inhibitor | Tacrolimus 0,03% salep / Pimecrolimus 1% krim | Oles 2×/hari | Menghambat aktivasi sel T dan produksi sitokin inflamasi | Lesi persisten atau lokasi sensitif seperti wajah |
Komplikasi
Hipopigmentasi persisten. Pemulihan fungsi melanosit yang lambat setelah inflamasi ringan dapat menyebabkan bercak hipopigmentasi bertahan lebih lama dibandingkan fase inflamasi penyakit.
Gangguan kosmetik atau psikologis ringan. Lesi pada wajah anak dapat menimbulkan kekhawatiran estetika pada pasien atau orang tua meskipun penyakit bersifat benign.
Kekambuhan lesi. Pada anak dengan kulit kering atau dermatitis atopik, lesi dapat muncul kembali terutama bila xerosis tidak terkontrol.¹,²
Prognosis
Ad vitam (terhadap kehidupan): Bonam, karena pityriasis alba merupakan penyakit kulit jinak dan tidak mengancam jiwa.
Ad functionam (terhadap fungsi organ): Bonam, karena penyakit ini tidak menyebabkan gangguan fungsi kulit secara permanen.
Ad sanationam (terhadap kesembuhan): Bonam, karena sebagian besar lesi membaik atau hilang secara spontan dalam beberapa bulan hingga tahun seiring pemulihan fungsi melanosit.¹,²
Edukasi
Hal yang perlu disampaikan kepada pasien/orang tua:
Menjelaskan bahwa pityriasis alba merupakan penyakit kulit jinak dan tidak menular, sehingga tidak perlu dikhawatirkan oleh pasien maupun orang tua.
Memberikan pemahaman bahwa lesi dapat membaik secara spontan, meskipun proses repigmentasi dapat berlangsung beberapa bulan hingga tahun.
Menggunakan pelembap (emolien) secara rutin untuk mengatasi kulit kering dan membantu memperbaiki fungsi barier kulit.
Menghindari penggunaan sabun keras atau iritan kulit, karena dapat memperburuk xerosis dan memperberat inflamasi ringan pada kulit.
Menggunakan fotoproteksi seperti sunscreen, terutama pada wajah, untuk mencegah kontras warna lesi semakin jelas akibat tanning pada kulit sekitar.¹,²
Kriteria Rujukan
Diagnosis meragukan, terutama bila dicurigai vitiligo, tinea versicolor, atau morbus Hansen yang memerlukan evaluasi lebih lanjut.
Lesi luas atau atipikal, misalnya distribusi tidak khas atau hipopigmentasi yang semakin meluas.
Tidak ada perbaikan setelah terapi standar di layanan primer selama ±4–6 minggu, meskipun sudah diberikan emolien dan kortikosteroid topikal potensi rendah.
Muncul tanda atau gejala lain yang tidak khas, seperti hilangnya sensasi pada lesi atau perubahan warna kulit yang sangat mencolok.¹,²