
Pemphigus Vulgaris [2].
Nama Lain : Pemphigus vulgaris, pemphigus, mucocutaneous pemphigus, autoimmune blistering disease (pemphigus group).
Definisi
Pemphigus vulgaris adalah penyakit autoimun pada kulit dan mukosa yang ditandai terbentuknya bula flaksid akibat autoantibodi terhadap protein desmoglein yang menyebabkan akantolisis intraepidermal.¹,²
Etiologi
Pemphigus vulgaris disebabkan oleh interaksi beberapa faktor, meliputi:
Proses autoimun, yaitu terbentuknya autoantibodi IgG terhadap desmoglein-3 dan desmoglein-1 yang menyebabkan gangguan adhesi antar keratinosit.
Predisposisi genetik, terutama terkait HLA-DR4 dan HLA-DR5, yang meningkatkan kerentanan terhadap penyakit autoimun.
Obat-obatan (drug-induced pemphigus), seperti captopril, enalapril, penicillin, nifedipine, piroxicam, dan rifampicin, yang dapat memicu pembentukan autoantibodi atau mengubah respon imun.
Gangguan regulasi sistem imun, yang menyebabkan hilangnya toleransi imun terhadap antigen desmosomal.²-⁵
Epidemiologi
Insidensi sekitar 0,5–3 kasus per 100.000 populasi per tahun.
Umumnya terjadi pada usia 40–60 tahun.
Tidak terdapat perbedaan bermakna antara pria dan wanita.
Lesi mukosa oral sering menjadi manifestasi awal penyakit.²-⁵
Patofisiologi
Autoantibodi IgG terhadap desmoglein-3 dan desmoglein-1. Desmoglein merupakan protein desmosomal yang berperan sebagai perekat antar keratinosit pada epidermis; autoantibodi ini mengganggu adhesi sel.
Kerusakan desmosom antar keratinosit. Ikatan antar sel epidermis melemah sehingga terjadi kehilangan kohesi antar keratinosit (akantolisis).
Terjadinya akantolisis suprabasal. Pemisahan sel terjadi di atas stratum basale, sehingga terbentuk celah intraepidermal suprabasal.
Pembentukan bula flaksid. Ruang intraepidermal terisi cairan sehingga terbentuk bula kendur (flaksid) yang mudah pecah.
Ruptur bula menjadi erosi. Karena atap bula tipis, lesi mudah pecah dan meninggalkan erosi luas yang nyeri, terutama pada mukosa.²-⁶,¹⁰
Faktor Risiko
Predisposisi genetik (HLA tertentu). Terutama HLA-DR4 dan HLA-DR5, yang meningkatkan kerentanan terhadap penyakit autoimun.
Usia dewasa tengah hingga lanjut. Paling sering terjadi pada usia 40–60 tahun, kemungkinan berkaitan dengan perubahan regulasi sistem imun.
Obat-obatan tertentu. Misalnya captopril, enalapril, penicillin, nifedipine, piroxicam, dan rifampicin, yang dapat memicu pembentukan autoantibodi.
Penyakit autoimun lain. Adanya penyakit autoimun lain mengindikasikan disregulasi sistem imun yang meningkatkan risiko terbentuknya autoantibodi.
Faktor imunologis. Gangguan toleransi imun menyebabkan tubuh mengenali desmoglein sebagai antigen, sehingga memicu respons autoimun.²-⁵
Anamnesis
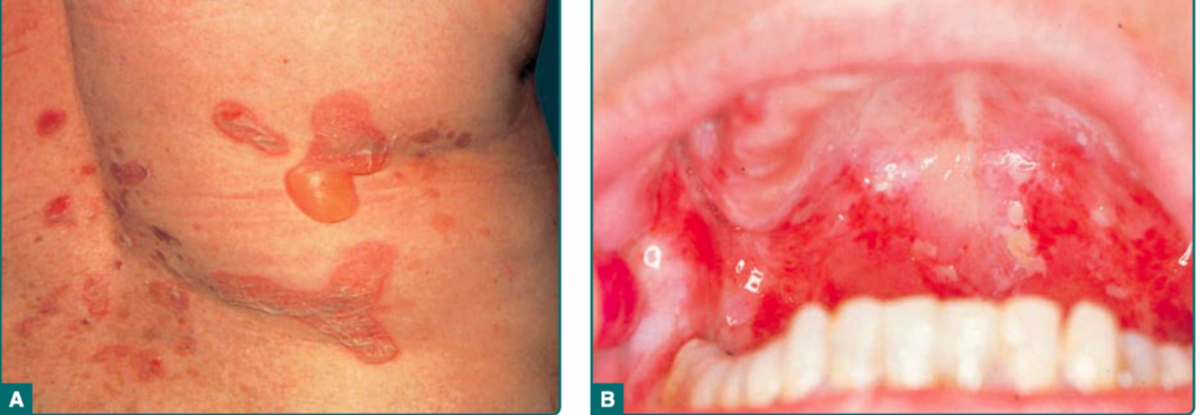
Lepuh pada kulit (bula flaksid) yang mudah pecah Terjadi akibat akantolisis intraepidermal, sehingga atap bula tipis dan mudah pecah menjadi erosi.
Erosi nyeri pada mukosa mulut (sering sebagai manifestasi awal) Mukosa lebih rentan karena dominasi desmoglein-3, sehingga sering tampak sebagai sariawan yang tidak sembuh.
Rasa nyeri atau sensasi terbakar pada lesi Terjadi akibat erosi luas yang mengenai ujung saraf superfisial setelah bula pecah.
Nyeri saat makan atau menelan Terjadi karena keterlibatan mukosa oral dan orofaring, sehingga mengganggu asupan nutrisi.
Lesi dapat menyebar ke kulit tubuh Awalnya pada mukosa, lalu melibatkan kulit wajah, dada, dan tubuh.
Gejala sistemik Misalnya lemah, letih, dan penurunan berat badan, akibat nyeri kronik, penurunan asupan, dan inflamasi sistemik.²-⁶
Pemeriksaan Fisik
Predileksi
Lesi sering dimulai pada mukosa oral (±60%), kemudian menyebar ke area kulit seperti scalp, wajah, dada, aksila, lipatan paha, umbilikus, dan punggung; dapat pula mengenai mukosa lain seperti laring, esofagus, konjungtiva, dan genital, karena distribusi desmoglein pada epitel mukokutan.
Efloresensi
Bula flaksid berdinding tipis Terjadi akibat akantolisis intraepidermal, sehingga bula mudah pecah dengan dasar kulit normal atau eritematosa.
Isi bula Berupa cairan jernih, seropurulen, atau hemoragis, tergantung derajat inflamasi dan infeksi sekunder.
Erosi setelah bula pecah Bula mudah ruptur dan meninggalkan erosi luas, basah, dan eksudatif, yang kemudian dapat mengering menjadi krusta.
Penyembuhan lesi Lesi sembuh dengan hiperpigmentasi pascainflamasi tanpa jaringan parut, karena kerusakan terbatas pada epidermis.
Lesi luas Dapat disertai infeksi sekunder yang menyebabkan bau tidak sedap akibat kolonisasi bakteri.²-⁵
Pemeriksaan Khusus
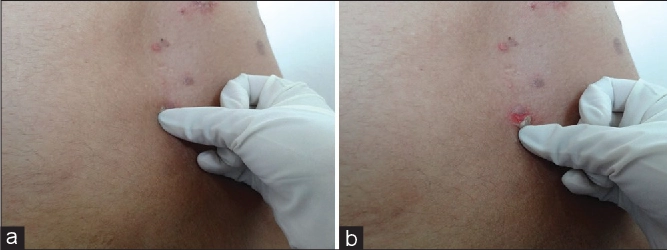
Tanda Nikolsky positif Tekanan atau gosokan ringan pada kulit menyebabkan epidermis terlepas dan lesi meluas, akibat kehilangan adhesi antar keratinosit.
Bulla spread phenomenon (Asboe-Hansen sign) Penekanan pada bula menyebabkan cairan menyebar ke area sekitarnya, karena lemahnya kohesi intraepidermal.²,³
Pemeriksaan Penunjang
Tzanck smear Spesimen diambil dari dasar bula lalu dilakukan pewarnaan Giemsa. Hasilnya dapat ditemukan sel akantolitik (keratinosit kehilangan adhesi) atau sel giant sebagai tanda proses akantolisis, namun pemeriksaan ini tidak spesifik.
Histopatologi (biopsi kulit) Bahan diambil dari bula baru yang utuh atau tepi bula. Hasilnya menunjukkan bula intraepidermal suprabasal dengan gambaran khas akantolisis, yaitu pemisahan lapisan epidermis bagian atas dengan stratum basale yang tetap melekat (row of tombstone).
Imunofluoresensi langsung (Direct Immunofluorescence/DIF) Pemeriksaan utama untuk diagnosis dini yang menunjukkan deposit IgG dan C3 secara interseluler pada permukaan keratinosit. Temuan ini membentuk pola khas fishnet atau chicken-wire sepanjang epidermis atau epitel mukosa.
Imunofluoresensi tidak langsung (Indirect Immunofluorescence/IIF) Digunakan untuk mendeteksi autoantibodi sirkulasi terhadap desmoglein. Pemeriksaan ini ditemukan pada sekitar 80–90% pasien, dengan titer yang berkaitan dengan aktivitas penyakit.
Serologi (ELISA anti-desmoglein) Untuk mengidentifikasi autoantibodi terhadap desmoglein-1 dan desmoglein-3, serta membantu pemantauan perjalanan penyakit dan respons terapi.²,³,⁶,⁷,⁸,⁹,¹⁰
Diagnosis Banding²-⁶
| Diagnosis | Perbedaan dengan Pemphigus Vulgaris |
|---|---|
| Pemfigoid bulosa | Bula tegang (subepidermal), Nikolsky negatif, jarang mengenai mukosa. |
| Dermatitis herpetiformis (Duhring) | Vesikel kecil sangat gatal pada area ekstensor, terkait gluten, tanpa bula flaksid dan tanpa akantolisis. |
| Herpes gestationis (pemphigoid gestationis) | Terjadi pada kehamilan, bula tegang dengan distribusi khas abdomen, bukan intraepidermal. |
| Epidermolisis bulosa | Kelainan genetik sejak lahir dengan bula akibat trauma minimal, bukan autoimun. |
| Eritema multiforme / Toxic epidermal necrolysis (TEN) | Lesi target atau nekrosis epidermis luas akibat reaksi obat, onset akut, bukan akantolisis dan tidak ada antibodi desmoglein. |
| Impetigo bulosa | Infeksi bakteri dengan bula superfisial berisi pus, sering pada anak, tidak ada Nikolsky khas PV dan bukan autoimun. |
Penatalaksanaan
Non-Farmakologis
Perawatan luka dan kebersihan kulit Dilakukan untuk mencegah infeksi sekunder dan mempercepat penyembuhan erosi.
Perawatan mukosa oral Menjaga kebersihan mulut serta menghindari makanan iritatif karena lesi sering menimbulkan nyeri saat makan.
Nutrisi adekuat dan rehidrasi Penting karena pasien dapat mengalami dehidrasi dan malnutrisi akibat erosi luas.
Edukasi penyakit kronis Menjelaskan bahwa penyakit bersifat autoimun kronik dan dapat mengalami relaps.²,⁴,⁵
Prinsip Terapi
Menekan produksi autoantibodi Menggunakan imunosupresan dan terapi biologik untuk menghambat respons imun.
Mengontrol inflamasi Menggunakan kortikosteroid sistemik sebagai terapi utama.
Mencegah komplikasi dan infeksi sekunder Melalui terapi suportif dan kontrol penyakit yang adekuat.
Terapi kombinasi Digunakan untuk meningkatkan efektivitas dan menurunkan dosis steroid.²,⁴,⁸,¹¹
Farmakologis
Topikal²,⁴,⁵
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Kortikosteroid topikal | Betamethasone, Clobetasol (krim/salep) | 1–2×/hari pada lesi | Menekan inflamasi lokal dan respon imun pada kulit. |
| Antiseptik topikal | Larutan antiseptik (misal klorheksidin) | sesuai kebutuhan | Mencegah infeksi sekunder dengan menurunkan kolonisasi bakteri. |
| Antibiotik topikal | Mupirocin, fusidic acid (salep) | 2–3×/hari | Menghambat pertumbuhan bakteri pada lesi erosi terinfeksi. |
| Anestetik topikal (mukosa) | Lidokain gel | sebelum makan | Mengurangi nyeri pada lesi mukosa oral sehingga membantu asupan nutrisi. |
Sistemik (Antibiotik)⁴
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antibiotik β-laktam (parenteral) | Ceftriaxone injeksi 1 g, 2 g | 1–2 g/hari IV | Menghambat sintesis dinding sel bakteri, digunakan pada infeksi sekunder berat. |
| Antibiotik sefalosporin oral | Cefixime tablet 100 mg, 200 mg | 200 mg 2×/hari | Antibiotik spektrum luas untuk infeksi bakteri sekunder ringan–sedang. |
| Penisilin + β-laktamase inhibitor | Amoxicillin-clavulanate tablet 625 mg, 1 g | 625–1000 mg 2–3×/hari | Menghambat sintesis dinding sel + β-laktamase inhibitor. |
| Lincosamide | Clindamycin kapsul 150 mg, 300 mg | 300–450 mg 3–4×/hari | Menghambat sintesis protein bakteri, efektif pada infeksi kulit. |
Kortikosteroid²,⁸,¹¹
| Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|
| Prednison tablet 5 mg, 10 mg, 20 mg | 0,5–1 mg/kgBB/hari per oral, dosis awal kemudian tapering | Menekan respon imun dan inflamasi dengan menghambat sitokin, aktivasi limfosit, dan produksi autoantibodi. |
| Metilprednisolon tablet 4 mg, 8 mg, 16 mg; injeksi 125 mg, 500 mg, 1000 mg | Oral setara prednison atau IV pada kasus sedang–berat | Efek antiinflamasi dan imunosupresif kuat, menekan aktivitas penyakit. |
| Pulse steroid (Metilprednisolon IV 500–1000 mg) | 500–1000 mg/hari IV selama 3 hari (kasus berat) | Menekan cepat aktivitas autoimun berat dengan imunosupresi intensif. |
Immunosupresan²,⁸
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antimetabolit purin | Azathioprine tablet 50 mg | 1–3 mg/kgBB/hari per oral (dosis disesuaikan TPMT) | Menghambat proliferasi limfosit T dan B sehingga menurunkan produksi autoantibodi. |
| Antimetabolit purin selektif | Mycophenolate mofetil tablet 500 mg | 1–2 g/hari dibagi 2 dosis | Menghambat inosine monophosphate dehydrogenase, sehingga menekan proliferasi limfosit. |
| Alkylating agent | Cyclophosphamide tablet 50 mg; injeksi 500 mg | 1–2 mg/kgBB/hari oral atau IV sesuai protokol | Menghambat replikasi DNA sel imun, menekan respon autoimun berat. |
| Calcineurin inhibitor | Cyclosporine kapsul 25 mg, 50 mg, 100 mg | 3–5 mg/kgBB/hari | Menghambat aktivasi limfosit T melalui inhibisi calcineurin. |
Terapi Tambahan²,⁴,⁵,⁸
| Golongan / Terapi | Tindakan / Obat | Dosis / Frekuensi | Farmakodinamik / Tujuan |
|---|---|---|---|
| Terapi biologik | Rituximab injeksi IV (500 mg / 1000 mg vial) | Regimen: 1000 mg hari ke-1 & ke-15 atau sesuai protokol | Antibodi anti-CD20 yang menyebabkan deplesi sel B, sehingga menurunkan produksi autoantibodi. |
| IVIG (Intravenous Immunoglobulin) | IVIG infus | ±2 g/kgBB/siklus dibagi 3–5 hari | Menetralkan autoantibodi dan memodulasi sistem imun. |
| Plasmapheresis | Prosedural | sesuai indikasi | Mengeluarkan autoantibodi sirkulasi dari plasma. |
| Analgesik | Parasetamol tablet 500 mg | 3–4× sehari bila nyeri | Mengurangi nyeri akibat erosi mukokutan. |
| Terapi mukosa oral | Mouthwash antiseptik / anestetik | sesuai kebutuhan | Menurunkan nyeri dan infeksi sekunder pada mukosa. |
| Suplementasi nutrisi | Nutrisi tinggi kalori-protein | sesuai kebutuhan | Mencegah malnutrisi akibat gangguan makan. |
Komplikasi
Infeksi sekunder kulit. Terjadi akibat kerusakan barier epidermis pada lesi erosi luas, sehingga mempermudah kolonisasi bakteri.
Sepsis. Infeksi kulit yang tidak terkontrol dapat menyebar secara sistemik menjadi sepsis, terutama pada pasien dengan imunosupresi dan luka luas.
Pneumonia. Dapat terjadi akibat imunosupresi jangka panjang (kortikosteroid atau imunosupresan) atau aspirasi pada pasien dengan lesi mukosa berat.
Dehidrasi dan gangguan elektrolit. Disebabkan oleh kehilangan cairan melalui erosi luas serta asupan yang menurun akibat nyeri.
Malnutrisi dan penurunan berat badan. Terjadi akibat nyeri saat makan dan keterlibatan mukosa oral, sehingga asupan nutrisi berkurang.
Kehilangan protein (protein-losing state). Erosi luas menyebabkan kehilangan protein melalui permukaan kulit, sehingga memperburuk kondisi umum pasien.³,⁴,⁵,¹⁰
Prognosis
Ad vitam (terhadap kehidupan): dubia ad bonam. Prognosis bergantung pada kecepatan diagnosis dan terapi. Dengan terapi modern, mortalitas menurun, tetapi risiko tetap ada pada kasus berat dengan komplikasi seperti sepsis.
Ad functionam (terhadap fungsi): dubia ad bonam. Dapat terjadi gangguan fungsi seperti nyeri, kesulitan makan, dan aktivitas terganggu, tetapi umumnya membaik dengan terapi yang adekuat.
Ad sanationam (terhadap kesembuhan): dubia ad malam. Penyakit bersifat kronis, relaps-remitting, sehingga sulit sembuh total dan sering memerlukan terapi jangka panjang.²,⁴,⁵,⁸
Edukasi
Penyakit kronis dan dapat relaps, terapi bertujuan kontrol jangka panjang.
Hindari trauma kulit karena dapat memicu lesi baru (Nikolsky positif).
Jaga kebersihan luka dan mukosa untuk mencegah infeksi sekunder.
Gunakan makanan lunak untuk mengurangi nyeri saat makan.
Patuh terapi, jangan menghentikan obat tanpa instruksi dokter.
Waspada efek samping obat dan tanda infeksi (demam, luka bernanah).²,³,⁴,⁵,⁸,¹¹
Kriteria Rujukan
Semua kasus pemphigus vulgaris Karena merupakan penyakit autoimun berat yang memerlukan terapi imunosupresif sistemik dan monitoring ketat.
Lesi luas atau progresif Berisiko tinggi menyebabkan dehidrasi, infeksi, dan komplikasi sistemik.
Keterlibatan mukosa berat Dapat menyebabkan gangguan makan, nyeri hebat, dan meningkatkan risiko malnutrisi.
Tanda infeksi atau komplikasi Misalnya demam, luka bernanah, atau kecurigaan sepsis.
Kebutuhan terapi khusus Misalnya kortikosteroid dosis tinggi, imunosupresan, atau rituximab, yang memerlukan pengawasan spesialis.²,⁴,⁵,⁸,¹¹