
Pemphigoid Bulosa [2].
Nama Lain : Bullous pemphigoid, pemfigoid bulosa, subepidermal autoimmune blistering disease, BP (bullous pemphigoid).
Definisi
Pemfigoid bulosa adalah penyakit autoimun blister pada kulit yang ditandai terbentuknya bula tegang akibat autoantibodi terhadap komponen hemidesmosom pada membran basal epidermis.¹,²
Etiologi
Autoimun. Terbentuknya autoantibodi terhadap BP180 dan BP230 sebagai antigen target utama pada penyakit ini.
Faktor genetik. Adanya predisposisi genetik tertentu yang meningkatkan kerentanan terhadap penyakit autoimun.
Obat-obatan (drug-induced pemphigoid). Beberapa obat yang berperan sebagai pencetus antara lain furosemid, ACE inhibitor, antibiotik, dan DPP-4 inhibitor.
Faktor lingkungan dan penyakit terkait. Termasuk penyakit neurologis (misalnya demensia, Parkinson) serta faktor eksternal yang memicu disregulasi imun.²,³,⁴,⁵,¹²
Epidemiologi
Merupakan penyakit blister autoimun tersering pada usia lanjut.
Umumnya terjadi pada usia di atas 60 tahun.
Insidensi sekitar 6–13 kasus per juta populasi per tahun.
Lesi mukosa relatif jarang dibandingkan pemphigus vulgaris.²-⁵
Klasifikasi
Menurut varian klinis: klasifikasi berkaitan dengan lokasi keterlibatan kulit dan mukosa.
Bullous pemphigoid sebagai bentuk klasik dengan bula tegang pada usia lanjut
Mucous membrane pemphigoid dengan keterlibatan dominan pada mukosa
Pemphigoid gestationis yang terjadi pada kehamilan.
Menurut luas penyakit:
Bentuk terbatas (localized) bila lesi hanya pada area tertentu
Bentuk generalisata bila lesi melibatkan area luas tubuh.²,⁵,⁶
Patofisiologi
Penyebab pasti belum diketahui. Pemfigoid bulosa adalah penyakit autoimun yang melibatkan respons imun terhadap komponen kulit sendiri.
Pembentukan autoantibodi terhadap antigen BP. Terbentuk autoantibodi IgG terhadap BP180 (BPAG2) dan BP230 (BPAG1) yang terdapat pada hemidesmosom di membran basal epidermis.
Interaksi antigen–antibodi pada dermoepidermal junction. Ikatan ini terjadi pada membran basalis, yaitu tempat adhesi antara epidermis dan dermis.
Aktivasi komplemen dan sel inflamasi. Terjadi aktivasi komplemen (C3) dan sel mast, yang kemudian menarik neutrofil dan eosinofil ke lokasi lesi.
Pelepasan mediator inflamasi dan enzim proteolitik. Sel inflamasi melepaskan mediator yang menyebabkan kerusakan hemidesmosom dan membran basal.
Terbentuk blister subepidermal. Akibat kerusakan tersebut terjadi pemisahan epidermis dari dermis, sehingga terbentuk bula tegang khas pemfigoid bulosa.²-⁶,¹⁰,¹²
Faktor Risiko
Usia lanjut (>60 tahun). Merupakan faktor risiko utama karena terjadi penurunan regulasi sistem imun pada usia lanjut.
Penyakit neurologis. Seperti demensia dan penyakit Parkinson, yang berhubungan dengan meningkatnya kejadian pemfigoid bulosa.
Penggunaan obat-obatan tertentu. Termasuk diuretik (furosemid), ACE inhibitor, antibiotik, dan DPP-4 inhibitor yang dapat memicu penyakit.
Penyakit autoimun lain. Pasien dengan penyakit autoimun cenderung lebih sering mengalami disregulasi imun.²,³,⁴,⁵,¹²
Anamnesis
Awal berupa erupsi prodromal Pasien dapat mengalami lesi urtikaria atau papular selama beberapa minggu hingga bulan sebelum bula muncul.
Muncul bula tegang secara bertahap Lesi berkembang menjadi bula luas yang tidak mudah pecah, terutama pada ekstremitas dan abdomen.
Pruritus sedang hingga berat Gatal sering menjadi keluhan utama dan dapat muncul sebelum bula terbentuk.
Nyeri pada lesi erosi Nyeri timbul akibat pecahnya bula dan terbentuknya erosi pada kulit.
Tidak disertai gejala konstitusional Umumnya tidak ditemukan demam atau malaise, kecuali pada kasus berat atau bila terjadi komplikasi.²,³,⁴,⁵,¹²
Pemeriksaan Fisik
Predileksi
Area fleksural dan lipatan tubuh Meliputi aksila, abdomen bagian bawah, paha medial, lipatan paha, lengan bawah fleksor, dan tungkai bawah, karena area ini rentan terhadap gesekan dan tekanan ringan.
Distribusi lesi Lesi dapat bersifat lokal maupun generalisata dan sering menyebar atau berkelompok.
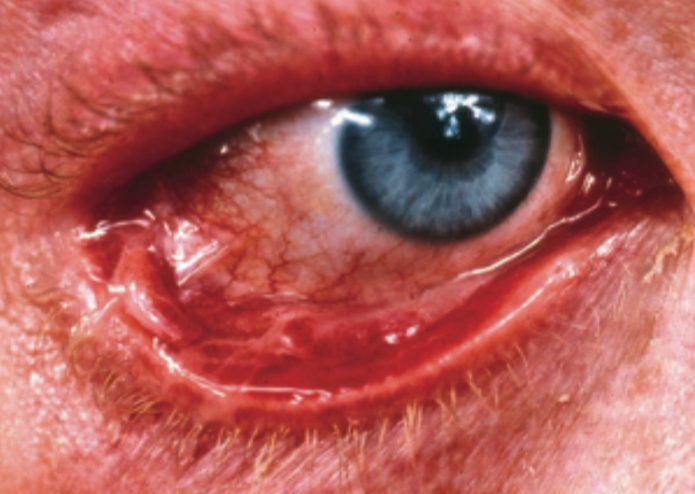
Keterlibatan mukosa Ditemukan pada sekitar 10–35% kasus, terutama pada mukosa oral, namun lebih jarang dibandingkan pemphigus vulgaris.²-⁵
Efloresensi
Lesi awal (non-bula) Berupa makula eritematosa, papula, atau lesi urtikaria sebagai manifestasi inflamasi awal.
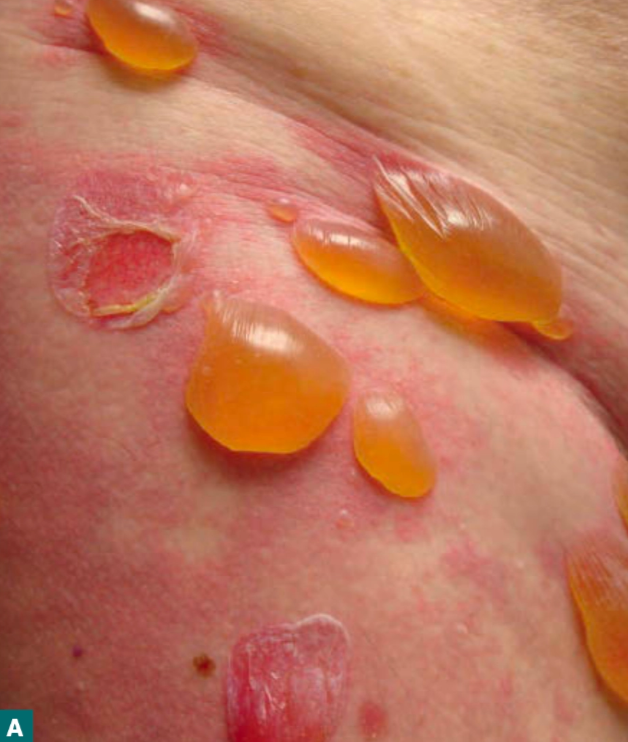
Lesi utama (bula) Ditemukan bula tegang berisi cairan jernih atau hemoragik di atas kulit normal atau eritematosa akibat blister subepidermal sehingga tidak mudah pecah.
Perkembangan lesi Bula dapat menyebar atau berkelompok dengan ukuran bervariasi.
Lesi setelah bula pecah Terbentuk erosi yang kemudian sembuh dengan hiperpigmentasi, umumnya tanpa jaringan parut.
Tanda Nikolsky negatif, karena tidak terjadi kehilangan adhesi intraepidermal.²-⁶,¹⁰
Pemeriksaan Penunjang
Hematologi Pemeriksaan darah rutin untuk menilai inflamasi; dapat ditemukan eosinofilia (~50% kasus).
Histopatologi Biopsi dari lesi aktif untuk konfirmasi; ditemukan bula subepidermal dengan infiltrasi eosinofil, neutrofil, dan limfosit.
Imunofluoresensi langsung (DIF) Pemeriksaan utama dengan biopsi tepi lesi; menunjukkan deposit IgG dan C3 linear pada membran basal.
Serologi (ELISA anti-BP180/BP230) Deteksi autoantibodi dalam darah; biasanya anti-BP180 positif.²,⁴,⁶,⁷,⁸,¹⁰,¹²
Diagnosis Banding²-⁶
| Diagnosis | Perbedaan Dengan Pemphigoid Bulosa |
|---|---|
| Pemphigus vulgaris | Bula flaksid, mudah pecah, Nikolsky positif, lesi intraepidermal dan sering disertai kondisi umum lebih buruk. |
| Dermatitis herpetiformis | Sangat gatal, lesi pada area ekstensor, imunofluoresensi menunjukkan deposit IgA granular. |
| Stevens-Johnson syndrome / TEN | Onset akut, nekrosis epidermis luas, disertai gejala sistemik berat. |
| Impetigo bulosa | Infeksi bakteri, bula superfisial dengan krusta madu, sering pada anak. |
| Epidermolysis bullosa | Kelainan genetik sejak lahir dengan bula akibat trauma ringan. |
Penatalaksanaan
Non-Farmakologis
Perawatan luka dan kebersihan kulit.
Edukasi pasien mengenai penyakit autoimun kronis.
Pencegahan infeksi sekunder.²-⁴
Farmakologis (PPK PERDOSKI 2024)
Prinsip Penatalaksanaan
Menekan respon autoimun dengan kortikosteroid dan imunosupresan.
Mengontrol inflamasi kulit untuk mencegah pembentukan bula baru.
Mencegah komplikasi dan infeksi sekunder melalui terapi adekuat.
Menggunakan terapi kombinasi untuk meningkatkan efektivitas dan menurunkan dosis steroid.²,⁴,⁸,¹¹
Terapi Topikal²,¹¹
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Kortikosteroid topikal poten | Clobetasol propionate 0,05% krim/salep | 1–2×/hari pada lesi | Menghambat inflamasi lokal dan menekan respon imun kulit. |
| Kortikosteroid topikal | Mometasone furoate 0,1% krim | 1×/hari | Antiinflamasi, mengurangi eritema dan pruritus. |
Terapi Sistemik
Kortikosteroid²,¹¹
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Kortikosteroid sistemik | Prednison tablet 5 mg, 10 mg, 20 mg | 0,5 mg/kgBB/hari (dapat ditingkatkan sesuai respon) | Menekan respon imun dan inflamasi, menghambat pembentukan autoantibodi. |
Imunosupresan²,⁵,⁸
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antimetabolit purin (utama) | Azathioprine tablet 50 mg | 1–3 mg/kgBB/hari | Menghambat proliferasi limfosit T dan B sehingga menurunkan produksi autoantibodi. |
| Calcineurin inhibitor | Cyclosporine kapsul 25 mg, 50 mg, 100 mg | 3–5 mg/kgBB/hari | Menghambat aktivasi limfosit T (IL-2) sehingga menekan respon imun. |
| Alkylating agent | Cyclophosphamide tablet 50 mg; injeksi 500 mg | 1–2 mg/kgBB/hari oral atau IV sesuai protokol | Menghambat replikasi DNA sel imun pada kasus berat. |
| Antimetabolit selektif | Mycophenolate mofetil tablet 500 mg | 1–2 g/hari dibagi 2 dosis | Menghambat sintesis purin limfosit secara selektif. |
| Biologik anti-CD20 | Rituximab injeksi IV 500 mg / 1000 mg | 1000 mg hari ke-1 & ke-15 | Menyebabkan deplesi sel B → menurunkan autoantibodi. |
| Antiinflamasi alternatif | Tetrasiklin 500 mg ± Nicotinamide 500 mg | 2×/hari | Efek antiinflamasi dan imunomodulator ringan. |
Sulfon (Dapson)²,⁸
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Sulfon | Dapson tablet 25 mg, 50 mg, 100 mg | 50–100 mg/hari | Menghambat aktivitas neutrofil dan respon inflamasi, efektif pada penyakit blister tertentu. |
Komplikasi
Infeksi sekunder kulit akibat kerusakan barrier kulit.
Sepsis pada kasus berat, terutama usia lanjut dan imunosupresi.
Dehidrasi dan gangguan elektrolit akibat kehilangan cairan dari lesi luas.
Malnutrisi akibat penurunan intake.
Efek samping terapi seperti infeksi oportunistik dan gangguan metabolik.²,³,⁴,⁵,⁸
Prognosis
Ad vitam (terhadap kehidupan): dubia ad bonam Umumnya baik dengan terapi, namun dapat memburuk pada usia lanjut atau bila terjadi komplikasi seperti sepsis.
Ad functionam (terhadap fungsi): bonam. Fungsi umumnya kembali baik setelah penyakit terkontrol dan lesi sembuh.
Ad sanationam (terhadap kesembuhan): dubia. Penyakit bersifat kronis dengan kemungkinan relaps, namun dapat terkontrol dengan terapi.²,⁴,⁵,¹²
Edukasi
Penyakit bersifat autoimun kronis dan memerlukan kontrol serta terapi jangka panjang.
Hindari trauma pada kulit karena dapat memicu terbentuknya bula baru.
Jaga kebersihan kulit dan luka untuk mencegah infeksi sekunder.
Gunakan obat sesuai anjuran dan jangan menghentikan terapi tanpa pengawasan dokter.
Waspada efek samping obat dan tanda infeksi, seperti demam atau luka bernanah.²,⁴,⁵,¹¹
Kriteria Rujukan
Semua kasus pemfigoid bulosa Karena merupakan penyakit autoimun yang memerlukan konfirmasi diagnosis dan terapi spesialis.
Lesi luas atau progresif (generalisata) Berisiko menyebabkan komplikasi sistemik, seperti dehidrasi dan infeksi.
Terdapat tanda infeksi atau komplikasi Seperti demam, luka bernanah, atau kecurigaan sepsis.
Keterlibatan mukosa atau gangguan fungsi Dapat menyebabkan gangguan makan dan kondisi umum.
Membutuhkan terapi sistemik Seperti kortikosteroid dosis tinggi atau imunosupresan yang memerlukan monitoring ketat.²,⁴,⁵,⁸,¹¹