Melasma [2].
Nama Lain : chloasma, chloasma faciei, dan mask of pregnancy (chloasma gravidarum), kloasma, hiperpigmentasi wajah.¹,²
Definisi
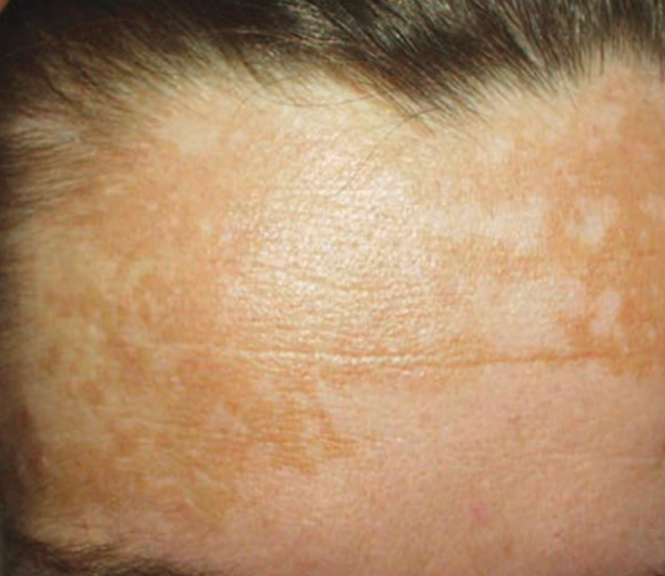
Melasma adalah hiperpigmentasi kulit kronis yang didapat, ditandai oleh makula coklat hingga coklat keabu-abuan yang simetris terutama pada wajah, akibat peningkatan produksi dan deposisi melanin oleh melanosit.¹,²,¹¹
Etiologi
Paparan sinar ultraviolet (UV) merupakan faktor utama yang merangsang aktivitas melanosit dan meningkatkan produksi melanin.
Perubahan hormonal, seperti kehamilan (chloasma gravidarum) dan penggunaan kontrasepsi hormonal, dapat meningkatkan stimulasi melanogenesis.
Faktor genetik, termasuk riwayat keluarga, dapat meningkatkan kerentanan individu terhadap melasma.
Penggunaan kosmetik atau obat yang bersifat fotosensitisasi dapat memicu reaksi pigmentasi melalui iritasi atau fotosensitivitas.
Obat-obatan tertentu dapat meningkatkan sensitivitas terhadap cahaya dan memicu hiperpigmentasi.²-⁵,⁹,¹¹,¹²
Faktor Resiko
Paparan sinar ultraviolet (UV) yang menstimulasi melanosit dan meningkatkan mediator seperti α-MSH (melanocyte-stimulating hormone) sehingga meningkatkan melanogenesis.
Perubahan hormonal seperti kehamilan dan penggunaan kontrasepsi oral atau terapi estrogen, yang dapat membaik setelah melahirkan atau penghentian hormon.
Kelainan endokrin termasuk disfungsi tiroid yang berhubungan dengan gangguan regulasi melanosit.
Faktor genetik (riwayat keluarga) yang meningkatkan kerentanan individu terhadap melasma.
Penggunaan obat-obatan tertentu seperti antiepilepsi yang dapat memicu hiperpigmentasi.
Penggunaan kosmetik atau bahan fotosensitizing yang menyebabkan iritasi atau meningkatkan sensitivitas terhadap cahaya.
Idiopatik, pada sebagian kasus tanpa faktor pencetus yang jelas.²-⁵,⁹,¹¹,¹²
Epidemiologi
Lebih sering terjadi pada wanita usia reproduktif, dengan rasio wanita : pria sekitar 9 : 1.
Sekitar 15–50% wanita hamil dapat mengalami melasma (chloasma gravidarum).
Lebih sering ditemukan pada populasi dengan paparan sinar matahari tinggi, terutama di daerah tropis seperti Indonesia.
Lokasi lesi terutama pada area wajah yang terpapar sinar UV kronis, seperti pipi, dahi, dan hidung.²,³,⁵,⁹,¹¹,¹²
Klasifikasi
Berdasarkan distribusi lesi, melasma diklasifikasikan menjadi:
Centrofacial, melibatkan dahi, pipi, hidung, bibir atas, dan dagu, merupakan tipe paling sering ditemukan.
Malar, mengenai pipi dan hidung dengan distribusi lebih terbatas.
Mandibular, mengenai area rahang bawah dan relatif jarang ditemukan.
Berdasarkan kedalaman pigmen, melasma diklasifikasikan menjadi:
Epidermal, dengan peningkatan melanin pada epidermis dan tampak lebih jelas pada pemeriksaan lampu Wood.
Dermal, dengan deposisi melanin pada dermis sehingga tidak mengalami peningkatan kontras pada lampu Wood.
Mixed, kombinasi antara epidermal dan dermal, merupakan bentuk yang sering ditemukan secara klinis.²,⁶,¹¹
Patofisiologi
Patogenesis belum sepenuhnya diketahui, namun dipengaruhi oleh interaksi faktor genetik, hormonal, dan paparan sinar ultraviolet (UV).
Paparan sinar UV menstimulasi melanosit melalui peningkatan mediator seperti α-MSH dan aktivasi enzim tirosinase, sehingga meningkatkan produksi melanin.
Hormon estrogen dan progesteron meningkatkan sensitivitas melanosit terhadap rangsangan UV dan memperkuat proses melanogenesis.
Terjadi peningkatan produksi dan transfer melanin ke keratinosit epidermis, serta dapat terjadi deposisi melanin pada dermis.
Akumulasi melanin tersebut menimbulkan makula hiperpigmentasi simetris pada wajah.
Pada sebagian kasus, melasma bersifat idiopatik, terutama pada pria, tanpa faktor pencetus yang jelas.¹-⁴,⁶,¹¹,¹²
Anamnesis
Bercak coklat pada wajah yang muncul perlahan, akibat peningkatan deposisi melanin pada kulit.
Lesi biasanya simetris dan tidak disertai keluhan gatal atau nyeri, karena tidak terdapat proses inflamasi aktif.
Riwayat paparan sinar matahari berlebihan sebagai faktor utama pemicu melanogenesis.
Riwayat kehamilan atau penggunaan kontrasepsi hormonal, yang berkaitan dengan stimulasi melanosit oleh hormon.
Riwayat penggunaan kosmetik atau obat fotosensitizing, yang dapat memperberat pigmentasi.
Riwayat keluarga dengan keluhan serupa, yang mengarah pada faktor genetik.²-⁵,⁹,¹¹,¹²
Pemeriksaan Fisik
Predileksi:
Wajah (area terpapar sinar matahari) terutama:
Pola centrofacial (±63%): dahi, hidung, pipi, bibir atas, dan dagu (paling sering)
Pola malar (±21%): pipi dan hidung
Pola mandibular (±16%): area rahang bawah
Distribusi simetris bilateral, sesuai paparan UV kronis
Efloresensi:
Makula hiperpigmentasi coklat hingga coklat keabu-abuan
Batas tegas namun ireguler (seperti peta/geografik)
Lesi simetris pada kedua sisi wajah
Tidak ditemukan skuama atau tanda inflamasi, karena proses bersifat non-inflamasi.¹-³,¹¹
Pemeriksaan Penunjang
Lampu Wood digunakan untuk menilai kedalaman pigmen melanin melalui fluoresensi sinar UV yang meningkatkan kontras pigmen;
Tipe epidermal lesi tampak lebih jelas dengan batas tegas
Tipe dermal batas menjadi kurang jelas,
Tipe campuran tampak kombinasi area dengan batas jelas dan kurang jelas.
Dermoskopi membantu mengevaluasi distribusi pigmen melalui pembesaran struktur kulit, dan dapat menunjukkan pola pigmen retikular atau granular pada melasma.
Biopsi kulit dilakukan pada kasus atipikal untuk konfirmasi, melalui pemeriksaan histopatologi yang menunjukkan deposit melanin pada epidermis dan/atau dermis.²,⁶,⁷,¹¹
Diagnosis Banding²-⁶,¹¹
| Diagnosis | Perbedaan utama |
|---|---|
| Post-inflammatory hyperpigmentation | Terdapat riwayat inflamasi atau trauma sebelumnya sebelum muncul hiperpigmentasi. |
| Lentigo solaris | Lesi diskret, berbatas tegas, tidak selalu simetris, terkait fotoaging. |
| Freckles (ephelides) | Lesi lebih kecil, menyebar, muncul sejak masa kanak-kanak/pra-pubertas. |
| Nevus Ota | Pigmentasi kebiruan, unilateral, mengikuti distribusi saraf trigeminus. |
| Drug-induced hyperpigmentation | Terdapat riwayat penggunaan obat tertentu sebagai pencetus. |
| Acanthosis nigricans | Hiperpigmentasi dengan penebalan kulit (velvety), sering pada lipatan, terkait diabetes melitus/insulin resistance. |
Penatalaksanaan
Non-Farmakologis
Fotoproteksi ketat dengan sunscreen SPF ≥30.
Menghindari paparan sinar matahari berlebihan.
Menghindari faktor pencetus seperti kosmetik iritan.²-⁵
Farmakologis
Prinsip terapi :
Menghambat melanogenesis melalui inhibisi enzim tirosinase.
Meningkatkan turnover epidermis untuk mempercepat eliminasi melanin.
Terapi kombinasi untuk meningkatkan efektivitas dan mencegah kekambuhan.²,⁸,¹¹
| Golongan | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Depigmentasi | Hidrokuinon 2–5% krim | 1–2×/hari | Menghambat enzim tirosinase dan sintesis melanin |
| Retinoid | Tretinoin 0.025–0.1% krim | malam hari | Meningkatkan turnover epidermis dan distribusi melanin |
| Alternatif | Asam azelat 15–20% | 2×/hari | Menghambat tirosinase dan aktivitas melanosit |
| Asam kojik 1–4% | 1–2×/hari | Inhibitor tirosinase | |
| Asam askorbat | 1–2×/hari | Antioksidan dan menghambat pembentukan melanin | |
| Kombinasi | Formula Kligman (hidrokuinon + tretinoin + kortikosteroid) | malam hari | Kombinasi efek depigmentasi, peningkatan regenerasi epidermis, dan antiinflamasi sehingga lebih efektif dibanding monoterapi |
Fotoproteksi
Tabir surya SPF ≥30 digunakan setiap pagi
Disarankan physical sunscreen (titanium dioksida, zinc oksida)
Berperan dalam mencegah stimulasi melanosit oleh sinar UV.²,¹¹
Respons Terapi
Perbaikan mulai terlihat setelah ±2 bulan
Hasil optimal sekitar ±6 bulan
Melasma mudah kambuh tanpa fotoproteksi
Catatan
Melasma dermal memberikan respons terapi minimal
Kontrasepsi hormonal dapat memperburuk atau menghambat perbaikan
Pada kehamilan dan menyusui, terapi dibatasi pada fotoproteksi saja
Tindakan Dermatologis
Chemical peeling menggunakan agen seperti asam glikolat 20–50% atau larutan Jessner untuk mengelupas epidermis sehingga mengurangi deposisi melanin.
Terapi laser (misalnya Nd:YAG) digunakan untuk menargetkan pigmen melanin, namun hasilnya bervariasi dan tidak selalu efektif terutama pada melasma dermal.
Tindakan ini digunakan sebagai terapi tambahan (adjuvan) pada kasus yang tidak respons terhadap terapi topikal.²,¹¹
Komplikasi
Rekurensi melasma sering terjadi akibat paparan sinar ultraviolet berulang yang kembali merangsang melanogenesis.
Hiperpigmentasi pascainflamasi dapat terjadi akibat iritasi atau terapi yang terlalu agresif, terutama pada fototipe kulit gelap.
Gangguan kosmetik dan psikologis dapat menurunkan kualitas hidup pasien akibat perubahan penampilan wajah.
Okronosis eksogen (exogenous ochronosis) ditandai dengan perubahan warna menjadi kehitaman atau kebiruan setelah penggunaan hidrokuinon jangka panjang atau pada konsentrasi tinggi, akibat deposisi pigmen pada dermis.³,⁵,⁷,¹¹,¹²
Prognosis
Ad vitam (terhadap kehidupan): bonam karena melasma merupakan kondisi jinak dan tidak mengancam jiwa.
Ad functionam (terhadap fungsi): bonam karena tidak menyebabkan gangguan fungsi organ.
Ad sanationam (terhadap kesembuhan): dubia ad bonam karena melasma bersifat kronis dan mudah rekuren, terutama bila paparan sinar UV tidak dikontrol.¹,²,¹¹,¹²
Edukasi
Melasma merupakan kondisi kronis yang cenderung kambuh, sehingga terapi memerlukan waktu dan kepatuhan pasien.
Penggunaan tabir surya setiap hari (SPF ≥30) sangat penting untuk mencegah kekambuhan dan memperbaiki hasil terapi.
Hindari paparan sinar matahari berlebihan, terutama pada pukul 10.00–16.00.
Hindari penggunaan kosmetik iritan atau obat tanpa indikasi jelas yang dapat memperberat hiperpigmentasi.
Pada pasien dengan faktor hormonal, perlu dilakukan evaluasi penggunaan kontrasepsi hormonal.²,³,⁵,⁹,¹¹,¹²
Kriteria Rujukan
Tidak membaik setelah terapi topikal adekuat (≥2–3 bulan).
Membutuhkan tindakan dermatologis seperti peeling kimia atau laser.
Diagnosis meragukan atau tidak khas.
Melasma berat yang menyebabkan gangguan psikologis signifikan.²,⁶,⁷,¹¹
