
Liken Limpleks Kronik/ Neurodermatitis [3A].
Nama lain: Neurodermatitis, neurodermatitis circumscripta, atau localized neurodermatitis.¹,²
Definisi
⭐ Liken simpleks kronik (LSK) atau neurodermatitis adalah dermatosis inflamasi kronik yang ditandai plak likenifikasi akibat garukan berulang pada area kulit tertentu karena pruritus persisten, sehingga terbentuk siklus gatal–garuk kronik (itch–scratch cycle).
⭐ Istilah neurodermatitis digunakan karena peran mekanisme saraf dan faktor psikologis dalam memicu serta mempertahankan pruritus kronik, yang menyebabkan garukan berulang dan penebalan kulit.¹-³
Etiologi
LSK terjadi akibat siklus gatal–garuk kronik yang dipicu oleh beberapa kondisi:
Dermatitis atopik atau dermatitis kontak sebagai penyakit dasar yang menimbulkan pruritus kronik.
Faktor psikologis seperti stres dan kecemasan yang meningkatkan aktivitas saraf pruritus.
Gigitan serangga atau iritasi kulit lokal yang memicu sensasi gatal awal.
Kelainan saraf perifer atau sensitisasi saraf kulit yang meningkatkan persepsi pruritus.²-⁷
Epidemiologi
Paling sering terjadi pada usia dewasa 30–50 tahun.
Perempuan sedikit lebih sering terkena dibanding laki-laki.
Sekitar 10–12% pasien dermatologi mengalami pruritus kronik, dan sebagian berkembang menjadi LSK.
Di daerah tropis termasuk Indonesia, kasus sering berhubungan dengan dermatitis kronik dan faktor psikologis¹,³,⁴,⁵,⁶,⁹
Klasifikasi
Berdasarkan lokasi lesi:
LSK lokal. Lesi terbatas pada area tertentu, seperti tengkuk, pergelangan tangan, pergelangan kaki, atau tungkai, yang merupakan lokasi predileksi garukan kronik.
LSK genital. Lesi terjadi pada vulva atau skrotum, sering disertai pruritus hebat yang menyebabkan likenifikasi pada kulit genital.
LSK anogenital. Lesi mengenai area perianal atau perineal, dan biasanya berkaitan dengan pruritus kronik pada daerah anogenital.
Distribusi ini berkaitan dengan area kulit yang mudah dijangkau untuk digaruk.¹-⁴
Patofisiologi
Stimulus pruritus awal dapat dipicu oleh dermatitis, iritasi kulit, gigitan serangga, atau faktor psikologis, sehingga timbul sensasi gatal pada area kulit tertentu.
Faktor neurogenik berperan melalui hiperaktivitas serabut saraf sensorik kulit dan pelepasan neuropeptida (misalnya substance P), yang meningkatkan persepsi pruritus dan inflamasi kulit.
Garukan berulang sebagai respons terhadap pruritus menimbulkan trauma mekanik kronik pada epidermis.
Trauma kronik menyebabkan hiperkeratosis, akantosis, dan hiperplasia epidermis, sehingga terjadi penebalan kulit dan peningkatan garis kulit (likenifikasi).
Sensitisasi saraf pruritus dan inflamasi lokal mempertahankan siklus gatal–garuk kronik (itch–scratch cycle), sehingga lesi menjadi menetap.¹-⁵,⁸
Anamnesis
Pruritus kronik hebat yang memburuk pada malam hari atau saat stres akibat aktivasi saraf pruritus.
Riwayat garukan berulang pada area kulit tertentu.
Lesi menetap lama (bulan hingga tahun) tanpa penyembuhan spontan.
Kadang terdapat riwayat dermatitis atau alergi sebelumnya.¹,²,³,⁵,⁶
Pemeriksaan Fisik
Predileksi
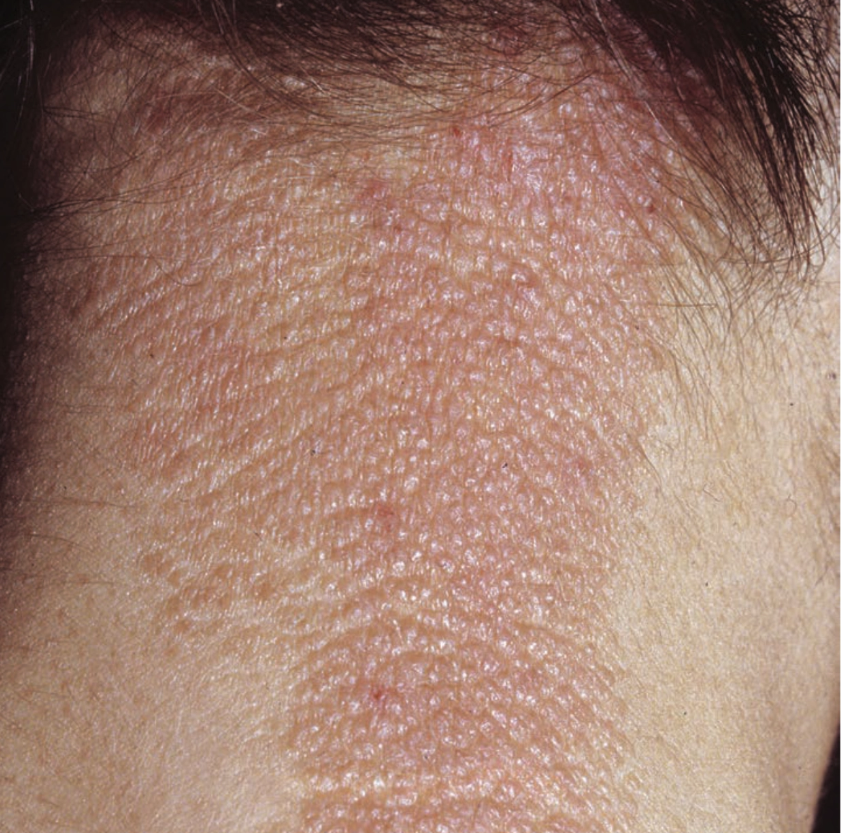
Tengkuk (nape of neck). Lokasi predileksi tersering karena mudah dijangkau untuk digaruk, sehingga sering mengalami trauma mekanik kronik.
Pergelangan tangan dan lengan bawah. Garukan berulang pada area ini dapat menyebabkan plak likenifikasi lokal.
Pergelangan kaki dan tungkai. Area ini sering mengalami pruritus kronik yang diikuti penebalan kulit akibat garukan.
Area genital (vulva atau skrotum). Pruritus kronik di area ini dapat menyebabkan likenifikasi dan hiperpigmentasi kulit genital.
Area anogenital (perianal atau perineal). Lesi sering berkaitan dengan pruritus anogenital kronik.¹-⁴
Efloresensi
Plak likenifikasi. Lesi berupa plak tebal dengan garis kulit yang makin menonjol (accentuated skin markings) akibat hiperplasia epidermis kronik.
Hiperpigmentasi atau eritema kronik. Perubahan warna kulit terjadi akibat inflamasi kronik dan trauma mekanik berulang.
Skuama halus. Deskuamasi ringan dapat ditemukan pada permukaan lesi akibat hiperkeratosis epidermis.
Ekskoriasi. Tampak bekas garukan atau luka superfisial akibat pruritus kronik.
Penebalan kulit lokal. Terjadi akibat akantosis dan hiperkeratosis epidermis yang berkembang pada lesi kronik.¹-⁴,⁸
Pemeriksaan Penunjang
Biasanya tidak diperlukan, namun dilakukan bila diagnosis meragukan.
Biopsi kulit. Dilakukan pada kasus dengan diagnosis yang meragukan. Pemeriksaan histopatologi menunjukkan hiperkeratosis, akantosis, hipergranulosis, dan fibrosis dermal yang sesuai dengan likenifikasi kronik.
Patch test. Dilakukan untuk menyingkirkan dermatitis kontak alergi sebagai penyebab pruritus kronik yang memicu garukan berulang.
Pemeriksaan KOH. Digunakan untuk menyingkirkan infeksi dermatofit seperti tinea corporis yang dapat menyerupai lesi likenifikasi kronik.
Pemeriksaan dermoskopi. Dapat membantu menilai penebalan garis kulit dan perubahan vaskular yang mendukung diagnosis likenifikasi kronik.¹-⁵,⁸
Diagnosis Banding
| Diagnosis | Perbedaan dengan Liken Simpleks Kronik |
|---|---|
| Psoriasis kronik | Plak eritematosa berbatas tegas dengan skuama tebal keperakan, biasanya pada area ekstensor seperti siku dan lutut. |
| Lichen planus | Papul violaseus datar dengan Wickham striae dan sering mengenai pergelangan tangan atau mukosa. |
| Prurigo nodularis | Lesi berupa nodul pruritik multipel, bukan plak likenifikasi lokal. |
| Dermatitis kontak kronik | Lesi lebih difus dan berkaitan dengan riwayat paparan alergen atau iritan. |
| Tinea corporis | Lesi annular dengan tepi aktif dan clearing di tengah, serta KOH positif. |
Perbedaan utama LSK adalah plak likenifikasi akibat garukan kronik lokal.¹-⁴
Penatalaksanaan
Non-Farmakologis
Edukasi untuk memutus siklus gatal–garuk (itch–scratch cycle), karena garukan berulang merupakan faktor utama yang mempertahankan likenifikasi.
Menghindari faktor pencetus pruritus, seperti iritasi kulit, pakaian kasar, keringat berlebihan, atau stres psikologis.
Perawatan kulit dengan emolien secara rutin untuk memperbaiki fungsi barier kulit dan mengurangi xerosis yang dapat memperberat pruritus.
Menjaga kuku tetap pendek untuk mengurangi trauma kulit akibat garukan berulang.
Manajemen stres atau faktor psikologis melalui teknik relaksasi atau konseling bila diperlukan, karena faktor neuropsikologis dapat memperberat pruritus.
Menutup atau melindungi area lesi (misalnya dengan dressing atau pakaian pelindung) untuk mengurangi kebiasaan menggaruk tanpa disadari.¹-⁵
Farmakologis
Prinsip terapi
Menurunkan inflamasi kulit dengan kortikosteroid topikal.
Mengurangi pruritus dengan antihistamin untuk memutus siklus gatal–garuk.
Menekan respons imun lokal dengan calcineurin inhibitor topikal, terutama pada area sensitif.
Terapi tambahan untuk kasus refrakter, seperti kortikosteroid intralesi.¹-⁴
| Golongan Obat | Obat dan Sediaan | Dosis dan Frekuensi | Indikasi | Farmakodinamik |
|---|---|---|---|---|
| Kortikosteroid topikal potensi kuat | Clobetasol propionate 0,05% krim/salep | 1–2×/hari pada lesi | Lesi likenifikasi tebal atau kronik | Anti-inflamasi kuat yang menekan mediator inflamasi dan mengurangi penebalan kulit. |
| Antihistamin generasi kedua | Cetirizine 10 mg; Loratadine 10 mg | 1×/hari | Pruritus kronik pada siang hari | Antagonis reseptor H1 yang mengurangi sensasi gatal. |
| Antihistamin generasi pertama | Chlorpheniramine maleate (CTM) 4 mg | 2–3×/hari atau malam hari | Pruritus malam hari yang menyebabkan garukan saat tidur | Antagonis reseptor H1 dengan efek sedatif sehingga menurunkan garukan saat tidur. |
| Calcineurin inhibitor topikal | Tacrolimus 0,03–0,1% salep; Pimecrolimus 1% krim | 2×/hari | Lesi pada area sensitif (wajah, genital) | Menghambat aktivasi sel T dan produksi sitokin inflamasi. |
| Kortikosteroid intralesi | Triamcinolone acetonide injeksi | Injeksi intralesi tiap 3–4 minggu bila perlu | Lesi tebal atau refrakter | Menekan inflamasi lokal dan mengurangi likenifikasi kronik. |
Komplikasi
Likenifikasi menetap. Trauma mekanik berulang dapat menyebabkan penebalan kulit menetap akibat hiperplasia epidermis kronik.
Hiperpigmentasi pascainflamasi. Inflamasi kronik dan trauma kulit dapat menyebabkan perubahan pigmentasi pada area lesi setelah peradangan mereda.
Gangguan kualitas hidup. Pruritus kronik dapat menyebabkan gangguan tidur, stres psikologis, dan penurunan kualitas hidup pasien.
Ekskoriasi kronik dan ulserasi superfisial. Garukan berulang dapat menimbulkan luka kulit kronik yang memperpanjang proses inflamasi.
Infeksi sekunder bakteri. Garukan kronik merusak barrier kulit sehingga memudahkan kolonisasi bakteri seperti Staphylococcus aureus.
Likenifikasi permanen. Hiperplasia epidermis kronik dapat menyebabkan perubahan kulit menetap.
Gangguan kualitas hidup. Pruritus kronik menyebabkan gangguan tidur dan stres psikologis.¹-⁵,⁸
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena liken simpleks kronik merupakan penyakit kulit jinak dan tidak mengancam jiwa.
Ad functionam (terhadap fungsi organ): bonam, karena umumnya tidak menyebabkan gangguan fungsi organ permanen, meskipun pruritus kronik dapat mengganggu aktivitas dan tidur.
Ad sanationam (terhadap kesembuhan): dubia ad bonam, karena lesi dapat membaik dengan terapi yang adekuat, namun kekambuhan dapat terjadi bila siklus gatal–garuk tidak terputus.¹-⁴
Edukasi
Menjelaskan bahwa liken simpleks kronik terjadi akibat siklus gatal–garuk kronik, sehingga menghindari garukan adalah kunci utama terapi.
Menjaga kuku tetap pendek untuk mengurangi trauma kulit akibat garukan berulang.
Menggunakan emolien secara rutin untuk memperbaiki barier kulit dan mengurangi xerosis yang dapat memicu pruritus.
Menghindari faktor pencetus pruritus, seperti iritasi kulit, pakaian kasar, keringat berlebihan, atau stres psikologis.
Menggunakan obat topikal sesuai anjuran dokter, serta kontrol bila lesi tidak membaik atau semakin meluas.¹-⁴
Kriteria Rujukan
Diagnosis tidak jelas atau terdapat kecurigaan penyakit lain seperti psoriasis atau lichen planus.
Lesi tidak membaik setelah terapi standar 4–6 minggu.
Lesi luas atau mengenai area genital/anogenital yang memerlukan terapi khusus.
Diperlukan terapi lanjutan seperti injeksi steroid intralesi atau fototerapi.¹,²,³,⁴,⁶,⁷