Kandidosis Mukokutan [3A].
Nama Lain :Chronic mucocutaneous candidiasis, mucocutaneous candidiasis, moniliasis mukokutan, kandidiasis mukosa dan kulit.¹,²,⁶
Definisi
Kandidosis mukokutan adalah infeksi kronik oleh Candida spp. yang melibatkan kulit, kuku, dan mukosa. Kondisi ini sering berkaitan dengan gangguan imunitas seluler, sehingga bersifat persisten dan sulit sembuh.¹,²,⁶
Epidemiologi
Kandidosis mukokutan merupakan kondisi yang jarang dan sering berkaitan dengan gangguan imunitas seluler.¹,²,⁶
Kondisi ini dapat muncul sejak masa kanak-kanak, terutama pada bentuk kronik yang berhubungan dengan defek imun genetik.²
Kondisi ini lebih sering ditemukan pada individu dengan imunokompromais, seperti HIV atau kelainan endokrin.³,⁶
Tidak ada distribusi geografis yang khas, tetapi infeksi Candida lebih mudah terjadi pada lingkungan lembap dan hangat.¹
Etiologi
Candida albicans merupakan penyebab utama kandidosis mukokutan.¹,²,⁶.
Spesies lain, seperti Candida glabrata dan Candida tropicalis, dapat ditemukan pada sebagian kasus.²,⁶.
Infeksi terjadi akibat proliferasi Candida yang tidak terkontrol pada jaringan mukokutan.²,⁶.
Faktor Risiko
Imunokompromais, seperti HIV, yang menurunkan kontrol terhadap infeksi Candida.²,⁶
Gangguan imunitas seluler (defek sel T) yang menyebabkan infeksi kronik dan persisten.²,⁶
Kelainan endokrin, seperti diabetes mellitus, atau sindrom autoimun yang berkaitan dengan kandidosis kronik.²,⁶
Penggunaan obat imunosupresan atau kortikosteroid jangka panjang.³,⁶
Kondisi kronik yang menurunkan daya tahan tubuh sehingga mempermudah proliferasi Candida.²
Klasifikasi
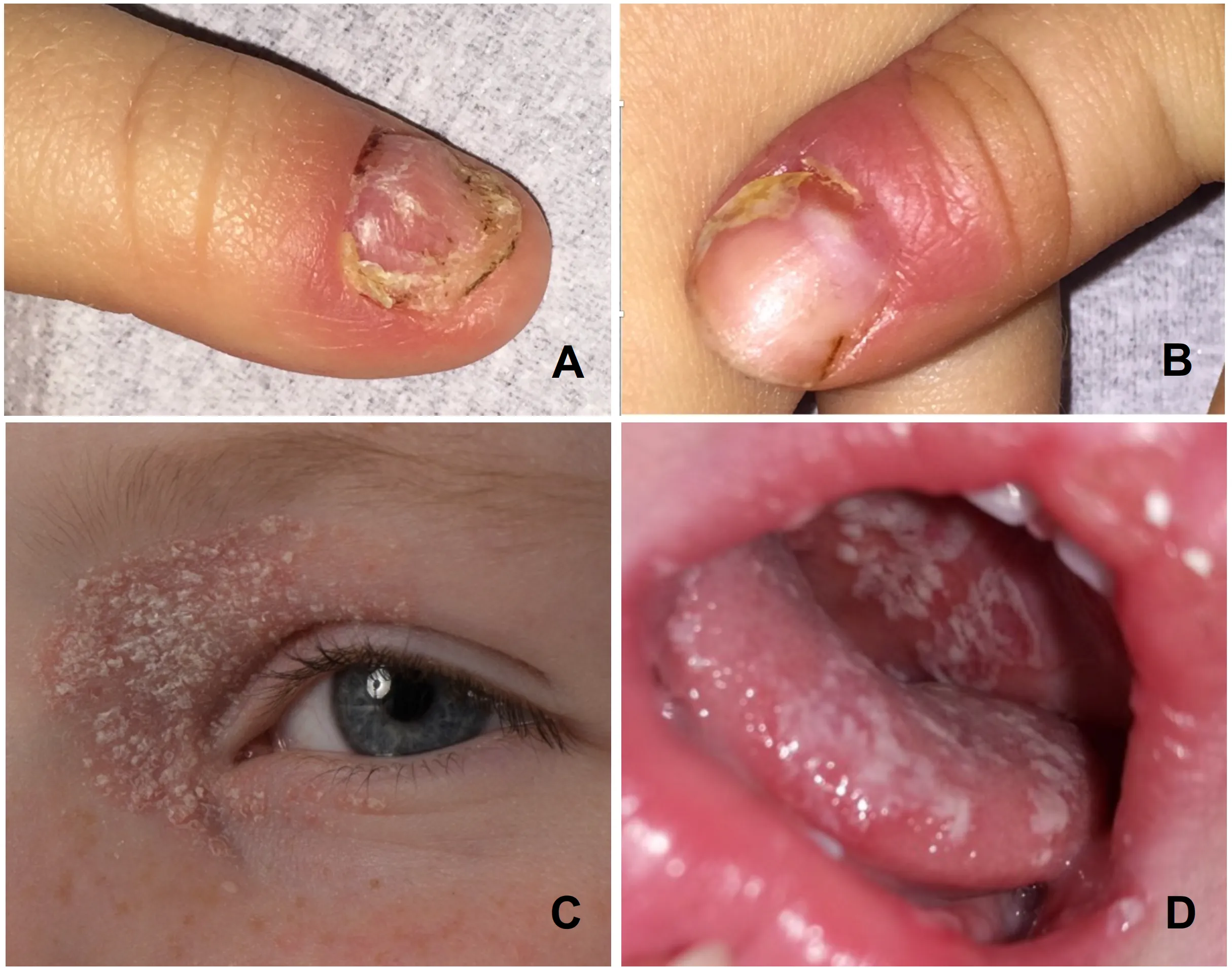
Kandidosis Mukokutan Kronik
Infeksi Candida yang persisten dan rekuren
Melibatkan kulit, kuku, dan mukosa
Sering muncul sejak usia dini
Berkaitan dengan gangguan imunitas seluler (defek sel T)
Lesi sulit sembuh meskipun sudah diterapi
Sering memerlukan terapi sistemik jangka panjang.¹,²,⁶
Kandidosis Mukosa
Mengenai mukosa, seperti rongga mulut, genital, dan esofagus.
Lesi berupa plak putih yang dapat dikerok.
Dasar lesi tampak eritematosa dan dapat berdarah.
Dapat disertai rasa nyeri atau terbakar.
Sering berkaitan dengan kondisi imunokompromais atau penggunaan antibiotik.¹,²
Kandidosis Kutis Luas (Ekstensi Mukokutan)
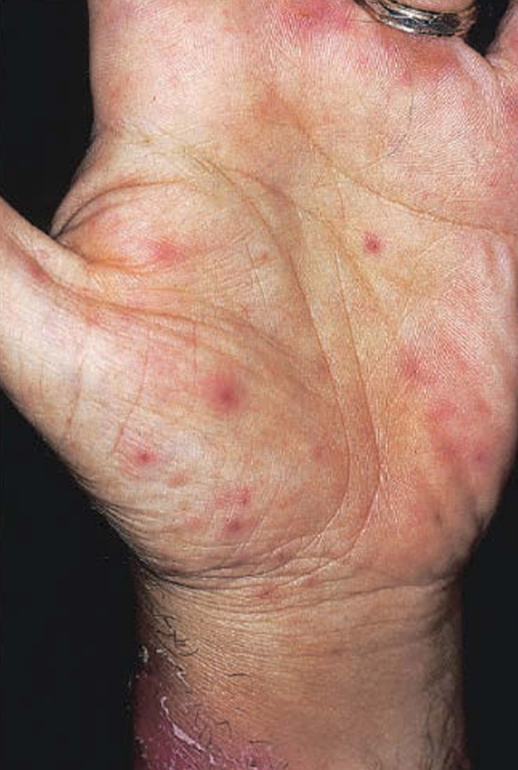
Infeksi kulit yang meluas di luar area intertriginosa
Lesi berupa plak eritem lembap dengan lesi satelit
Sering rekuren dan sulit dikontrol
Berkaitan dengan kondisi sistemik seperti diabetes mellitus atau imunosupresi.²,⁶
Dapat menjadi tanda adanya gangguan imunitas yang mendasari
Patofisiologi
Candida yang merupakan flora normal dapat berubah menjadi patogen ketika kontrol sistem imun terganggu.¹,²,⁶
Terjadi defek pada imunitas seluler (sel T) sehingga respons terhadap Candida menjadi tidak adekuat.²,⁶
Jamur berproliferasi dan bertransformasi menjadi bentuk invasif (pseudohifa) yang menembus epitel.¹,⁴
Invasi pada mukosa dan kulit memicu pelepasan sitokin proinflamasi yang menyebabkan eritem dan kerusakan jaringan.²,⁶
Kegagalan eliminasi jamur menyebabkan infeksi menjadi kronik dan rekuren dengan keterlibatan luas pada kulit, kuku, dan mukosa.²
Anamnesis
Lesi kronik dan rekuren pada kulit, mukosa, atau kuku karena eliminasi Candida yang tidak adekuat.¹,²
Keluhan pada mukosa, seperti plak putih di mulut yang dapat dikerok, disertai nyeri atau rasa terbakar.¹
Keluhan pada kulit berupa ruam lembap di lipatan, atau lesi yang meluas akibat proliferasi jamur.²
Riwayat infeksi berulang sejak usia dini yang mengarah pada gangguan imunitas.²,⁶
Riwayat penyakit atau kondisi yang menyebabkan imunokompromais, seperti HIV atau gangguan endokrin.²,⁶
Pemeriksaan Fisik
Predileksi
Mukosa: rongga mulut, genital, dan esofagus karena lingkungan lembap mendukung pertumbuhan Candida.¹
Kulit: area intertriginosa seperti aksila, inframammae, lipat paha, dan perianal.²
Kuku: lipatan kuku dan lempeng kuku pada kasus kronik.²
Efloresensi
Pada mukosa tampak plak putih yang dapat dikerok dengan dasar eritematosa akibat invasi Candida.¹
Pada kulit tampak plak eritematosa lembap dengan maserasi akibat inflamasi dan kelembapan.²
Ditemukan lesi satelit berupa papul atau pustul kecil di sekitar lesi utama sebagai tanda khas kandidiasis.²
Pada kuku tampak eritem, edema, serta kerusakan jaringan periungual akibat infeksi kronik.²
Pemeriksaan Penunjang
Pemeriksaan KOH 10–20% dilakukan untuk mengonfirmasi infeksi. Prinsipnya adalah melarutkan keratin agar elemen jamur dapat terlihat, dengan hasil berupa pseudohifa dan blastospora khas Candida.¹,⁴
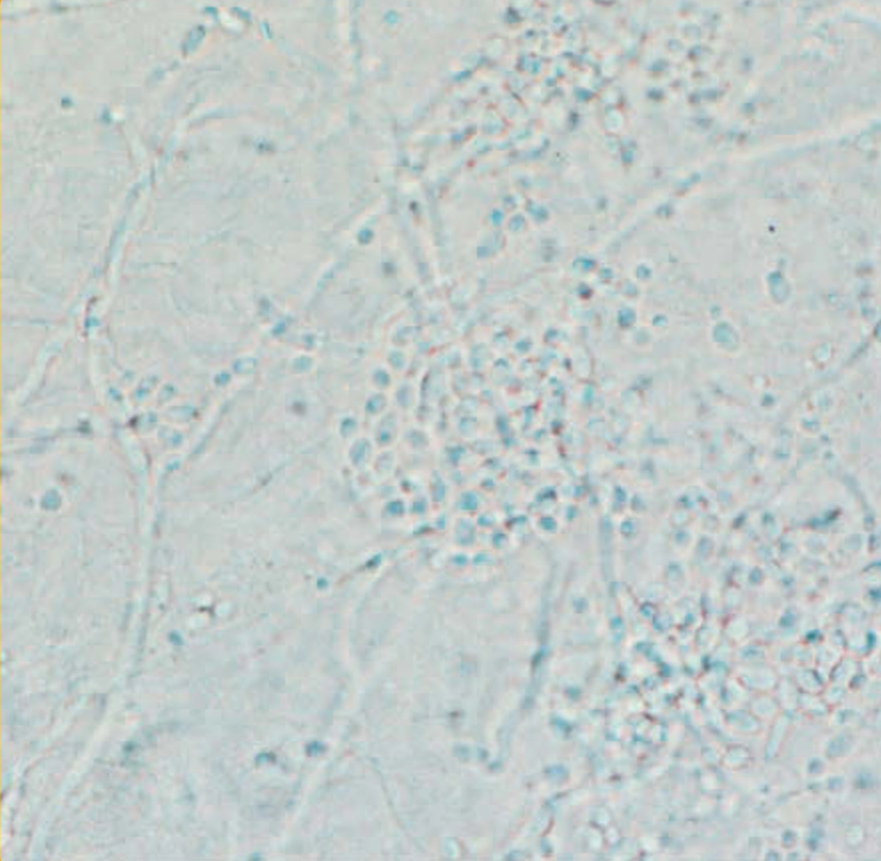
Kultur jamur bertujuan untuk mengidentifikasi spesies Candida. Pemeriksaan ini dilakukan dengan menumbuhkan jamur pada media khusus, dengan hasil berupa koloni Candida spp..²,⁶
Pemeriksaan tambahan, seperti darah lengkap atau evaluasi imun, dilakukan pada kasus kronik untuk menilai kondisi sistemik. Pemeriksaan ini dapat menemukan adanya gangguan imunitas yang mendasari.²,⁶
Dasar Diagnosis
Diagnosis ditegakkan berdasarkan adanya plak putih pada mukosa atau lesi lembap dengan lesi satelit pada kulit yang bersifat kronik dan rekuren, serta dapat dikonfirmasi melalui pemeriksaan KOH. ¹,²
Diagnosis Banding
| Diagnosis | Perbedaan dengan Kandidosis Mukokutan |
|---|---|
| Tinea (dermatofitosis) | Lesi berbatas tegas dengan tepi aktif dan KOH menunjukkan hifa. |
| Eritrasma | Fluoresensi merah koral pada lampu Wood tanpa pseudohifa. |
| Psoriasis inversa | Lesi eritem pada lipatan tanpa lesi satelit. |
| Dermatitis kontak | Riwayat pajanan iritan/alergen tanpa temuan jamur pada KOH. |
| Leukoplakia (mukosa) | Plak putih tidak dapat dikerok. |
| Lichen planus oral | Lesi putih dengan pola retikular tanpa plak yang mudah dilepas. |
Penatalaksanaan
Terapi bertujuan mengeradikasi Candida, mengendalikan inflamasi, dan mengatasi faktor predisposisi. Pendekatan sistemik dipertimbangkan pada kasus kronik atau luas.²,³,⁶
Nonfarmakologis
Menjaga area tetap kering dan bersih untuk menghambat pertumbuhan jamur.²
Mengurangi kelembapan dan friksi pada kulit.¹
Mengontrol penyakit dasar seperti diabetes mellitus.²,⁶
Farmakologis
Prinsip Terapi Farmakologis
Eradikasi Candida dengan antijamur sebagai terapi utama.²,³,⁶
Pemilihan terapi berdasarkan derajat dan luas lesi (lokal vs sistemik).³
Terapi topikal menjadi lini pertama pada lesi terbatas.²
Terapi sistemik diperlukan pada kasus kronik, luas, rekuren, atau imunokompromais.³,⁶
Terapi diberikan dengan durasi yang adekuat untuk mencegah kekambuhan.²
Kombinasikan terapi dengan koreksi faktor predisposisi untuk hasil yang optimal.²,⁶
Antijamur Topikal
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Azol topikal | Klotrimazol 1%, mikonazol 2% (krim/gel) | 2×/hari selama 2–4 minggu | Menghambat sintesis ergosterol |
| Polien | Nistatin (krim/suspensi oral) | 2–4×/hari | Merusak membran sel jamur |
Antijamur Sistemik (Khas Mukokutan / Kronik)
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Azol sistemik | Flukonazol 100–200 mg | 1×/hari selama 2–4 minggu atau lebih | Menghambat sintesis ergosterol |
| Azol sistemik | Itrakonazol 100–200 mg | 1–2×/hari | Menghambat enzim sitokrom P450 jamur |
Terapi simptomatik
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antihistamin | Cetirizine 10 mg, loratadin 10 mg (tablet) | 1×/hari | Menghambat reseptor H1 sehingga mengurangi pruritus |
| Antihistamin sedatif | CTM 4 mg (tablet) | 2–3×/hari | Antagonis H1 dengan efek sedatif untuk mengurangi gatal dan meningkatkan kenyamanan tidur |
| Analgesik (bila nyeri) | Parasetamol 500 mg | 3–4×/hari | Menghambat sintesis prostaglandin sehingga mengurangi nyeri |
Komplikasi
Infeksi kronik persisten terjadi akibat kegagalan sistem imun dalam mengeradikasi Candida, sehingga lesi menetap dan sulit sembuh.²,⁶
Infeksi sekunder bakteri dapat terjadi akibat kerusakan barier kulit dan mukosa, sehingga kolonisasi bakteri lebih mudah terjadi.²
Keterlibatan luas mukokutan dapat terjadi pada kondisi imunokompromais, sehingga infeksi menyebar ke kulit, kuku, dan mukosa secara bersamaan.²,⁶
Kandidiasis sistemik (jarang) dapat terjadi pada pasien dengan imunosupresi berat akibat penyebaran hematogen Candida.⁶
Gangguan kualitas hidup dapat berupa nyeri, gatal, dan gangguan makan (pada lesi oral) akibat inflamasi kronik.¹
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena umumnya tidak mengancam jiwa, kecuali pada kondisi imunokompromais berat yang berisiko berkembang menjadi infeksi sistemik.²,⁶.
Ad functionam (terhadap fungsi): dubia ad bonam, karena keterlibatan mukosa dan kuku dapat menyebabkan gangguan fungsi, seperti nyeri atau gangguan makan, tetapi umumnya reversibel dengan terapi.².
Ad sanationam (terhadap kesembuhan): dubia ad malam, karena penyakit bersifat kronik dan rekuren, terutama pada gangguan imunitas, sehingga sulit mencapai penyembuhan total.²,⁶.
Edukasi
Menjelaskan bahwa penyakit bersifat kronik dan rekuren, sehingga memerlukan terapi jangka panjang serta kepatuhan yang baik.²
Menjaga kebersihan dan memastikan kulit tetap kering, terutama pada area lipatan, untuk mencegah pertumbuhan Candida.²
Menghindari faktor predisposisi, seperti kelembapan berlebih, penggunaan pakaian ketat, dan higiene yang buruk.²
Mengontrol penyakit dasar, seperti diabetes mellitus, atau kondisi lain yang menurunkan daya tahan tubuh.²,⁶
Menggunakan obat sesuai anjuran dan tidak menghentikan terapi sebelum waktunya, untuk mencegah kekambuhan.²
Segera kontrol atau dirujuk bila lesi meluas, tidak membaik, atau sering kambuh, sebagai tanda kemungkinan gangguan imunitas.²,⁶
Kriteria Rujukan
Kasus kronik dan rekuren yang tidak membaik dengan terapi awal di layanan primer.²,⁶
Lesi luas dengan keterlibatan kulit, kuku, dan mukosa secara bersamaan.²
Kecurigaan adanya gangguan imunitas seluler atau penyakit sistemik yang mendasari.²,⁶
Pasien dengan kondisi imunokompromais, seperti HIV atau penyakit kronik lainnya.²,⁶
Tidak respons terhadap terapi topikal maupun terapi sistemik awal.³
Kecurigaan komplikasi, seperti kandidiasis sistemik atau infeksi sekunder berat.⁶
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. New York: McGraw Hill; 2023.
Kang S, Amagai M, Bruckner AL, dkk. Fitzpatrick's Dermatology. Edisi ke-9. New York: McGraw Hill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi di Indonesia. Jakarta: PERDOSKI; 2024.
Hylwa SA, Liu J. Pocket Dermatology. New York: Springer; 2020.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
StatPearls Publishing. Candidiasis. Treasure Island (FL): StatPearls Publishing; 2024.
Pappas PG, dkk. Clinical Practice Guideline for the Management of Candidiasis. Clinical Infectious Diseases. 2020.
