Kandidiasis Intertrigenosa [4].
Nama Lain: Kandidiasis kutis, kandidiasis intertrigo, cutaneous candidiasis, intertriginous candidiasis, moniliasis kutis
Definisi
Kandidiasis intertriginosa adalah infeksi jamur superfisial oleh Candida spp. yang terutama mengenai area lipatan kulit (intertriginosa), ditandai oleh eritema, maserasi, dan lesi satelit khas pada lingkungan lembap.¹,²,³
Epidemiologi
Lebih sering terjadi di daerah tropis dan lembap karena kondisi tersebut mendukung pertumbuhan Candida.¹,⁴.
Dapat mengenai semua usia, tetapi lebih sering pada bayi (diaper rash) dan lansia.²,⁶.
Insidensi meningkat pada pasien dengan diabetes mellitus dan kondisi imunokompromais.³,⁸.
Sering terjadi pada individu dengan kelembapan kronis di lipatan kulit, seperti obesitas atau hiperhidrosis.¹,².
Merupakan salah satu infeksi jamur superfisial tersering pada area intertriginosa.¹,³.
Etiologi
Candida albicans merupakan penyebab tersering infeksi. ¹,³
Spesies lain yang dapat berperan adalah Candida glabrata, Candida tropicalis, Candida krusei, Candida parapsilosis. ²,⁸
Candida merupakan flora normal pada kulit, mukosa mulut, saluran cerna, dan genital, tetapi dapat menjadi patogen pada kondisi tertentu. ³,⁵
Infeksi bersifat oportunistik dan muncul ketika terdapat gangguan barier kulit atau penurunan imunitas host. ³,⁸
Faktor Risiko
Kelembapan dan maserasi kulit pada area lipatan (intertriginosa).¹,²
Obesitas, hiperhidrosis, dan pakaian ketat atau oklusi yang meningkatkan gesekan dan kelembapan.²,⁶
Faktor mekanis: trauma, friksi, balutan tertutup.
Faktor nutrisi: defisiensi vitamin A, C, dan besi, malnutrisi.
Perubahan fisiologis: bayi, lansia, kehamilan, menstruasi.²,⁶
Penyakit sistemik: diabetes mellitus, CKD, keganasan, sindrom Down, imunodefisiensi (HIV/AIDS).³,⁸
Faktor iatrogenik: penggunaan antibiotik, kortikosteroid, imunosupresan, kemoterapi, kontrasepsi oral, pemasangan kateter, rawat inap lama.²,⁶
Patofisiologi
Candida spp. merupakan flora normal pada kulit dan mukosa, tetapi dapat menjadi patogen ketika terjadi gangguan barier kulit atau penurunan imunitas host.¹,³.
Kelembapan, maserasi, dan oklusi meningkatkan hidrasi stratum korneum sehingga mempermudah adhesi Candida ke keratinosit melalui protein adhesin, misalnya ALS (agglutinin-like sequence proteins).³,⁵.
Candida albicans mengalami dimorfisme menjadi bentuk hifa atau pseudohifa. Perubahan ini merupakan faktor virulensi utama untuk invasi jaringan.³,⁸.
Jamur menghasilkan enzim hidrolitik seperti secreted aspartyl proteinase (SAP) dan fosfolipase, yang menyebabkan kerusakan jaringan dan membantu penetrasi stratum korneum.³,⁵.
Aktivasi sistem imun lokal terjadi melalui pengenalan oleh pattern recognition receptors (PRRs), seperti TLR (Toll-like receptor) dan Dectin-1, yang memicu pelepasan sitokin proinflamasi (IL-1, IL-6, TNF-α).³,⁸.
Respon inflamasi ini menyebabkan eritem, edema, dan maserasi, serta penyebaran lokal yang membentuk lesi satelit khas akibat autoinokulasi mikro.²,⁶.
Pada kondisi imunitas seluler terganggu (Th1/Th17), kontrol terhadap Candida menurun sehingga infeksi menjadi lebih luas, kronik, dan rekuren.³,⁸.
Anamnesis
Gatal (pruritus) merupakan keluhan utama akibat inflamasi kulit.¹,²
Dapat disertai nyeri atau rasa terbakar, terutama bila terjadi erosi atau maserasi.
Kemerahan pada daerah lipatan atau area lembap, seperti ketiak, lipat paha, dan inframammae.
Keluhan sering memburuk pada kondisi berkeringat, panas, atau lembap.
Riwayat faktor predisposisi, seperti diabetes mellitus, obesitas, penggunaan antibiotik atau steroid, atau kelembapan kronis.
Pemeriksaan Fisik
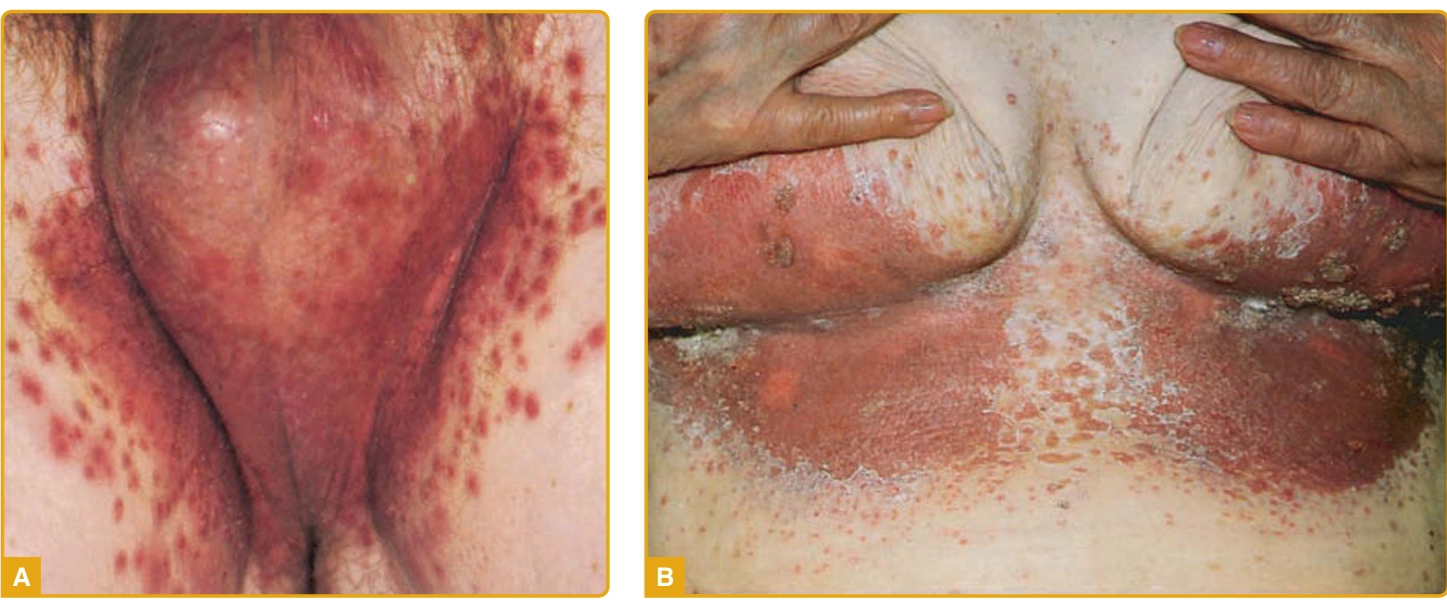
Predileksi: Area intertriginosa (lipatan kulit) seperti aksila, inframammae, lipat paha, intergluteal, dan interdigital. Dapat mengenai skrotum dan penis, sehingga membantu membedakan dari dermatofitosis.¹,²
Efloresensi:
Plak eritematosa lembap dengan batas tidak tegas.¹,³
Maserasi pada permukaan kulit akibat kelembapan.¹,²
Lesi satelit berupa papul atau pustul kecil di sekitar lesi utama (khas).²,³
Lesi dapat mengalami erosi dengan permukaan basah/mengkilap.¹,³
Pada kasus berat dapat ditemukan fissura dan nyeri tekan.²,⁶
Pemeriksaan Penunjang
Pemeriksaan KOH 10–20% dilakukan sebagai pemeriksaan utama dengan prinsip melarutkan keratin. Hasil khas berupa budding yeast (seperti angka 8) dan pseudohifa (seperti untaian sosis).¹,⁴,⁹
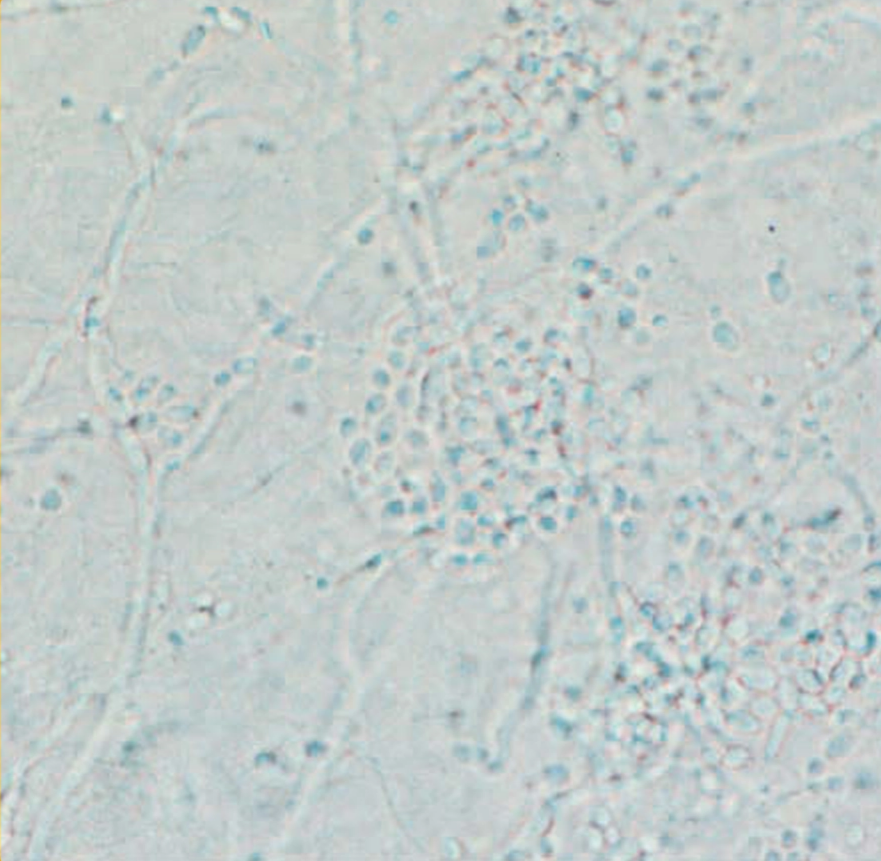
Kultur jamur digunakan untuk identifikasi spesies Candida, terutama pada kasus atipikal atau refrakter. Spesimen harus baru dan dapat ditanam pada beberapa media berikut:
Sabouraud Dextrose Agar (SDA) dengan kloramfenikol + gentamisin
Mycobiotic/Mycosel (SDA + kloramfenikol + sikloheksimid)
Cornmeal agar dengan Tween 80 untuk melihat morfologi (pseudohifa/blastospora)
CHROMagar Candida untuk identifikasi spesies berdasarkan warna koloni Hasil kultur biasanya positif dalam 2–5 hari, tetapi sensitivitas tidak selalu tinggi sehingga pemeriksaan ini tidak rutin dilakukan.³,⁸.
Pemeriksaan glukosa darah dianjurkan untuk mendeteksi diabetes mellitus sebagai faktor predisposisi penting.²,⁶.
Dasar Diagnosis
Diagnosis Banding
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Dermatofitosis (tinea cruris/intertrigo) | Lesi annular dengan tepi aktif meninggi dan central healing, tidak ada lesi satelit.¹,² |
| Eritrasma | Plak coklat kemerahan, tidak ada lesi satelit, lampu Wood fluoresensi merah koral.²,⁶ |
| Dermatitis seboroik | Eritema dengan skuama kuning berminyak, sering mengenai wajah/kulit kepala.³,⁵ |
| Psoriasis inversa | Plak eritem batas tegas, skuama minimal, sering ada lesi di tempat lain.⁴,⁷ |
| Intertrigo non-infeksi | Eritema pada lipatan akibat gesekan/kelembapan, tanpa pustula satelit dan KOH negatif.²,³ |
Penatalaksanaan
Nonfarmakologis
Menjaga area lipatan tetap kering dan bersih.²,⁴
Menghindari kelembapan berlebih serta pakaian ketat.²
Farmakologis
Prinsip Terapi Farmakologis
Menggunakan antijamur (terutama golongan azol) untuk eradikasi Candida dengan menghambat sintesis ergosterol membran jamur.¹,⁴
Terapi topikal sebagai lini pertama pada kasus ringan–lokal.²
Terapi sistemik diberikan bila lesi luas, berat, atau pada pasien imunokompromais.²,⁶
Pengobatan harus dilanjutkan 1–2 minggu setelah lesi klinis sembuh untuk mencegah rekurensi.¹,⁴
Mengombinasikan terapi dengan perbaikan faktor predisposisi (kelembapan, higiene) untuk meningkatkan keberhasilan terapi jangka panjang.²,³
Topikal
| Golongan Obat | Obat & Sediaan | Dosis / Cara Pakai | Farmakodinamik |
|---|---|---|---|
| Azol topikal | Mikonazol krim 2% | Dioleskan 2 kali sehari selama 2 sampai 4 minggu, dilanjutkan 1 sampai 2 minggu setelah sembuh | Menghambat sintesis ergosterol membran jamur.¹,⁴ |
| Azol topikal | Ketokonazol krim 2% | Dioleskan 2 kali sehari selama 2 sampai 4 minggu hingga eradikasi | Menghambat enzim sitokrom P450 jamur sehingga merusak membran sel.¹,⁴ |
Sistemik
Lesi luas atau multipel yang melibatkan area intertriginosa yang luas.¹,²
Tidak responsif terhadap terapi topikal setelah penggunaan yang adekuat.²,⁴
Infeksi berat atau inflamasi signifikan.³
Pasien imunokompromais, seperti diabetes mellitus, HIV, atau penggunaan imunosupresan.²,⁶
Rekurensi atau kronik akibat faktor predisposisi yang menetap.¹,³
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Azol sistemik | Ketokonazol tablet 200 mg | 200 mg sekali sehari selama 1 sampai 2 minggu | Menghambat sintesis ergosterol membran jamur.²,⁶ |
| Azol sistemik | Itrakonazol kapsul 100 mg | 200 mg per hari selama 7 hari | Menghambat enzim sitokrom P450 jamur sehingga mengganggu membran sel.³,⁸ |
Prognosis
Ad vitam (kehidupan): bonam, karena kandidiasis intertriginosa merupakan infeksi superfisial yang tidak mengancam jiwa.¹,²
Ad functionam (fungsi): bonam, fungsi kulit tidak terganggu permanen bila ditangani dengan baik.²,³
Ad sanationam (kesembuhan): bonam, dengan terapi adekuat dapat sembuh sempurna, namun dapat menjadi dubia ad bonam bila faktor predisposisi, seperti kelembapan atau diabetes, tidak dikontrol sehingga mudah kambuh.¹,⁴
Edukasi
Menjaga area lipatan tetap kering dan bersih untuk mencegah pertumbuhan jamur.¹,²
Menghindari kelembapan berlebih, pakaian ketat, dan bahan yang tidak menyerap keringat.²,³
Mengganti pakaian dalam secara rutin dan memilih bahan katun yang menyerap keringat.²
Mengontrol faktor predisposisi seperti diabetes mellitus dan obesitas.¹,⁴
Menggunakan obat secara teratur dan sampai tuntas, meskipun gejala sudah membaik.¹,³
Menyadari bahwa penyakit dapat kambuh bila faktor risiko tidak dikontrol.²,⁴
Kriteria Rujukan
Lesi luas, berat, atau tidak membaik dengan terapi topikal adekuat.¹,²
Kecurigaan diagnosis lain atau gambaran klinis atipikal.²,³
Pasien imunokompromais berat seperti HIV/AIDS, keganasan, atau penggunaan imunosupresan jangka panjang.²,⁴
Infeksi berulang atau kronik yang tidak terkontrol meskipun terapi sudah sesuai.¹,³
Diperlukan terapi sistemik lanjutan atau evaluasi faktor predisposisi kompleks.²,⁴
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. New York: McGraw Hill; 2023.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw Hill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi. Jakarta: PERDOSKI; 2024.
Sehgal VN. Textbook of Clinical Dermatology. New Delhi: Jaypee; 2016.
Shimizu H. Shimizu’s Textbook of Dermatology. Sapporo: Hokkaido University Press; 2017.
Motta A. Atlas of Dermatology. Cham: Springer; 2022.
Hylwa SA, Hurliman E, Liu J. Pocket Dermatology. Philadelphia: Wolters Kluwer; 2019.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. Cham: Springer; 2017.
Oakley A. Dermatology Made Easy. London: Scion Publishing; 2017.
Murtiastutik D, Ervianti E, Agusni I, et al., editors. Atlas Penyakit Kulit dan Kelamin. 2nd ed. Surabaya: Airlangga University Press; 2018.
Murlistyarini S, Prawitasari S, Setyowatie L, et al., editors. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
