Impetigo [4].
Nama lain: Impetigo, impetigo contagiosa, bacterial impetigo, non-bullous impetigo (impetigo krustosa), bullous impetigo
Definisi
Impetigo adalah infeksi bakteri superfisial pada epidermis yang ditandai dengan vesikel atau bula yang mudah pecah dan membentuk krusta khas berwarna madu (honey-colored crust). ¹,²
Etiologi
Staphylococcus aureus merupakan penyebab utama, terutama pada impetigo bulosa. Bakteri ini mencakup MSSA (methicillin-sensitive) dan MRSA (methicillin-resistant). Staphylococcus aureus menghasilkan toksin eksfoliatif (ETA dan ETB) yang menyebabkan pemisahan sel epidermis (akantolisis), serta dapat berperan pada Staphylococcal Scalded Skin Syndrome (SSSS).¹,²
Streptococcus pyogenes (Group A β-hemolytic streptococcus / SBHGA) lebih sering menyebabkan impetigo krustosa (non-bulosa) melalui mekanisme inflamasi superfisial pada epidermis.²,³
Infeksi terjadi melalui mikroabrasi atau kerusakan kulit yang memungkinkan bakteri masuk dan berkolonisasi pada lapisan epidermis.²,⁴
Faktor Risiko
Usia anak-anak, karena barier kulit belum matang dan mudah terjadi mikroabrasi.²,³
Higiene buruk meningkatkan kolonisasi bakteri pada kulit.³,⁵
Lingkungan padat (daycare, sekolah) mempermudah transmisi melalui kontak langsung.⁴,¹²
Trauma kulit (luka, gigitan serangga, dermatitis) menjadi pintu masuk bakteri.²,⁴
Iklim panas dan lembap mendukung pertumbuhan bakteri pada permukaan kulit.³,⁵
Penyakit kulit sebelumnya (misalnya dermatitis, skabies) menyebabkan kerusakan barier kulit.²,³
Imunosupresi atau penyakit kronik menurunkan daya tahan tubuh terhadap infeksi.⁵,⁷
Klasifikasi
Impetigo Non-Bulosa (Krustosa)
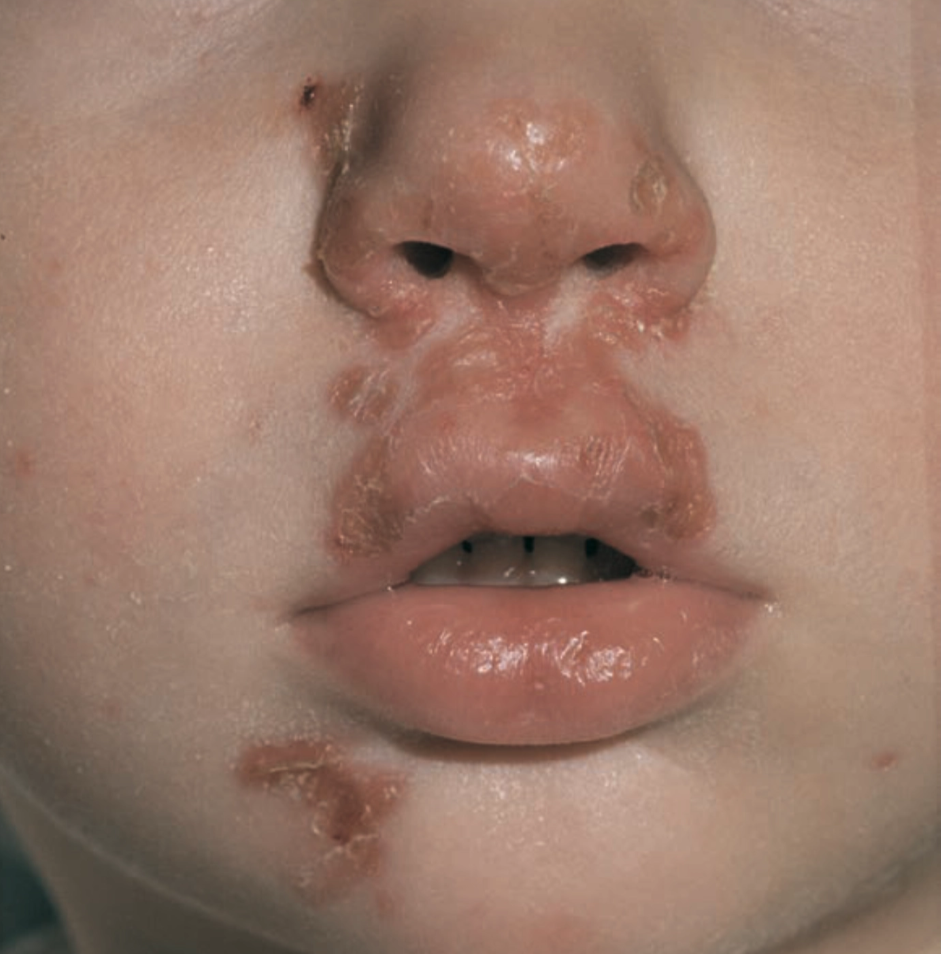
Nama Lain : Impetigo krustosa, non-bullous impetigo, impetigo contagiosa, superficial streptococcal impetigo
Epidemiologi
Merupakan bentuk tersering (±70% kasus impetigo), terutama pada anak usia 2–5 tahun karena barier kulit belum matang dan mudah terjadi mikroabrasi. ¹,²
Lebih banyak ditemukan di daerah tropis dan iklim panas-lembap, yang mendukung kolonisasi serta pertumbuhan bakteri pada kulit. ³,⁵,¹²
Berhubungan dengan higiene buruk dan lingkungan padat (daycare, sekolah), sehingga mempermudah penularan melalui kontak langsung. ⁴,¹²
Sering terjadi pada anak dengan penyakit kulit lain (dermatitis, skabies) yang menyebabkan kerusakan barier kulit. ²,³
Patofisiologi
Infeksi diawali oleh masuknya bakteri (Streptococcus pyogenes ± Staphylococcus aureus) melalui mikroabrasi kulit sebagai pintu masuk infeksi.¹,²
Bakteri berproliferasi pada epidermis superfisial tanpa menembus dermis, sehingga inflamasi tetap terbatas pada lapisan kulit luar.¹,²
Respons inflamasi menyebabkan terbentuknya vesikel atau pustul superfisial akibat akumulasi neutrofil dan eksudat.²,³
Lesi yang rapuh kemudian pecah dan menghasilkan eksudat berupa serum, sel inflamasi, serta debris bakteri.¹,²
Eksudat mengering dan membentuk krusta kuning madu (honey-colored crust) yang merupakan ciri khas impetigo krustosa.¹,²
Pemeriksaan Fisik
Predileksi: terutama pada wajah (sekitar hidung dan mulut), ekstremitas, dan area terbuka, karena area ini sering mengalami mikrotrauma dan terjadi autoinokulasi akibat garukan.¹,³,⁵
Efloresensi primer: vesikel atau pustul kecil superfisial yang mudah pecah karena inflamasi terbatas pada epidermis dan dinding lesi tipis, sehingga vesikel jarang terlihat.¹,²
Efloresensi sekunder (khas): krusta kuning madu (honey-colored crust) di atas dasar eritema, terbentuk dari pengeringan eksudat yang mengandung serum, neutrofil, dan debris bakteri.¹,²
Lesi sering tampak multipel, konfluen, dan menyebar akibat autoinokulasi melalui garukan atau kontak langsung.³,⁴
Umumnya tidak meninggalkan skar karena proses infeksi terbatas pada epidermis tanpa kerusakan dermis.¹,²
Kadang disertai limfadenopati regional ringan sebagai respons imun terhadap infeksi superfisial.²,³
Impetigo Bulosa
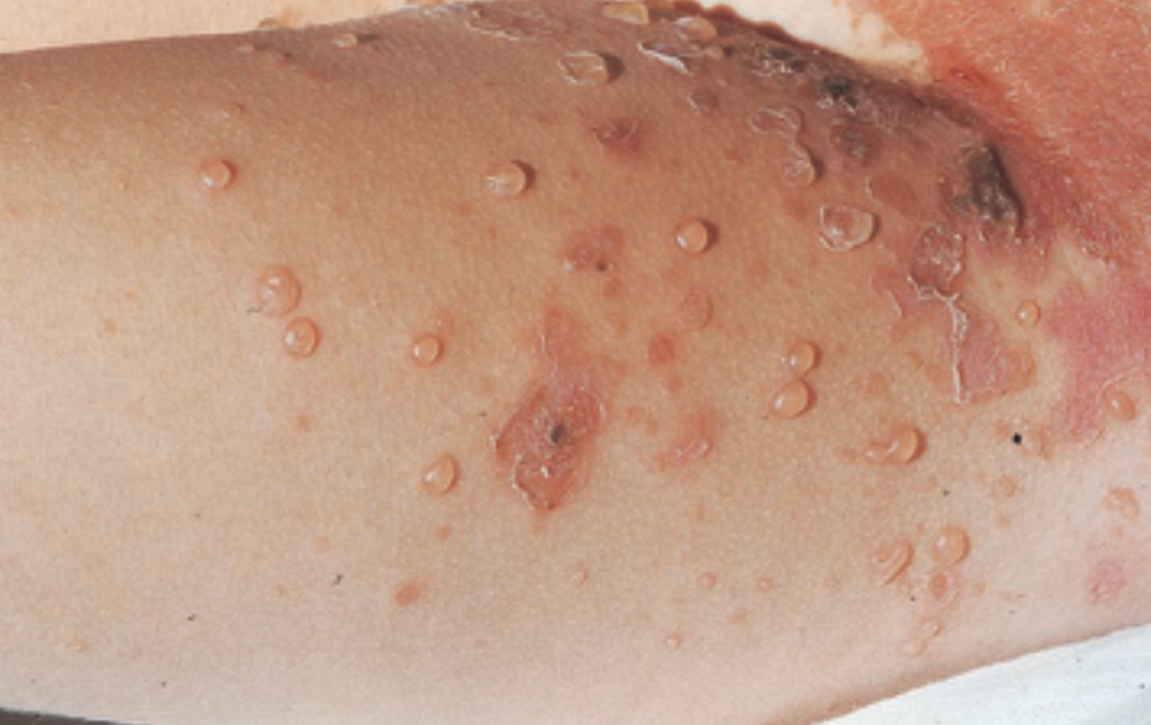
Nama Lain : Impetigo bulosa, bullous impetigo, staphylococcal bullous impetigo
Epidemiologi
Lebih sering pada bayi dan anak kecil karena kulit lebih rentan terhadap toksin eksfoliatif.¹,²
Hampir selalu disebabkan oleh Staphylococcus aureus dan berbeda dengan krustosa yang dominan streptokokus.²,³
Dapat terjadi pada dewasa imunokompromais, meskipun lebih jarang.³,⁵
Lebih sering pada lingkungan panas dan lembap yang mendukung kolonisasi bakteri.³,⁵,¹²
Patofisiologi Impetigo Bulosa
Infeksi disebabkan oleh Staphylococcus aureus yang memproduksi toksin eksfoliatif (Exfoliative Toxin A dan B) sebagai faktor virulensi utama.¹,²
Toksin tersebut secara spesifik merusak desmoglein-1, yaitu protein adhesi antarkeratinosit pada epidermis.¹,²
Kerusakan desmoglein-1 menyebabkan hilangnya kohesi antarsel (akantolisis intraepidermal) sehingga terbentuk ruang berisi cairan di dalam epidermis.¹,²
Proses ini menghasilkan bula flaksid berdinding tipis yang mudah pecah karena atap bula sangat rapuh.¹,²
Setelah bula pecah, terbentuk erosi superfisial dengan sisa kolaret skuama, tanpa krusta madu tebal seperti pada impetigo krustosa.¹,³
Karena kerusakan terbatas pada lapisan epidermis atas, lesi tidak meninggalkan jaringan parut (skar).¹,²
Pemeriksaan Fisik Impetigo Bulosa
Predileksi: terutama pada trunk, lipatan (aksila, inguinal), dan ekstremitas, karena area ini mendukung kolonisasi Staphylococcus aureus serta efek toksin eksfoliatif.¹,³,⁵
Efloresensi primer: bula flaksid berdinding tipis berisi cairan jernih atau keruh, akibat akantolisis intraepidermal karena kerusakan desmoglein-1 oleh toksin.¹,²
Efloresensi sekunder: setelah bula pecah, tampak erosi superfisial dengan kolaret skuama di tepi lesi, tanpa krusta madu tebal.¹,²
Lesi dapat tampak multipel dan menyebar, akibat efek toksin dan autoinokulasi.³,⁴
Kulit sekitar dapat tampak normal atau sedikit eritem, karena proses lebih dominan toksin dibandingkan inflamasi lokal.¹,²
Umumnya tidak meninggalkan skar, karena kerusakan hanya pada lapisan epidermis atas.¹,²
Impetigo bulosa menunjukkan tanda Nikolsky negatif karena toksin eksfoliatif Staphylococcus aureus bekerja lokal pada lesi, sehingga kulit sekitar tetap utuh dan tidak mudah terlepas saat digesek.¹,²
Anamnesis
Keluhan lesi kulit yang cepat menyebar, awalnya berupa vesikel, pustul, atau bula yang mudah pecah, akibat infeksi bakteri superfisial pada epidermis.¹,²
Pada impetigo krustosa, pasien mengeluh munculnya luka dengan krusta kuning madu.¹,² Pada impetigo bulosa, keluhan berupa lepuhan (bula) berisi cairan.¹,²
Gatal ringan hingga sedang dapat memicu garukan dan autoinokulasi, sehingga lesi bertambah banyak.³,⁴
Nyeri biasanya ringan atau minimal karena infeksi terbatas pada lapisan superfisial kulit.³,⁵
Riwayat kontak dengan penderita atau berada di lingkungan padat (sekolah atau penitipan anak) yang mendukung penularan langsung.⁴,¹²
Riwayat trauma kulit, gigitan serangga, atau penyakit kulit sebelumnya (dermatitis, skabies) sebagai pintu masuk bakteri.²,³
Pemeriksaan Penunjang
Kultur bakteri. Bertujuan mengidentifikasi etiologi melalui pertumbuhan mikroorganisme pada media kultur. Hasil menunjukkan Staphylococcus aureus atau Streptococcus pyogenes.²,⁷
Pewarnaan Gram. Bertujuan mengidentifikasi jenis bakteri melalui pewarnaan dinding sel bakteri. Hasil berupa kokus Gram positif, yaitu Staphylococcus (bergerombol) atau Streptococcus (berderet).³,⁸
Pemeriksaan KOH. Bertujuan menyingkirkan infeksi jamur melalui pelarutan keratin untuk melihat elemen jamur. Pada impetigo, hasil negatif (tidak ditemukan hifa atau spora).³,⁹
Pemeriksaan darah rutin (bila perlu). Bertujuan menilai derajat infeksi sistemik melalui evaluasi respons inflamasi. Hasil dapat berupa leukositosis pada kasus luas atau komplikasi.²,⁷
Dasar Diagnosis
Diagnosis impetigo ditegakkan berdasarkan gambaran klinis khas berupa krusta kuning madu pada impetigo krustosa atau bula flaksid pada impetigo bulosa, dengan distribusi pada wajah atau area tubuh tertentu, serta riwayat lesi yang cepat menyebar dan mudah pecah. Penegakan diagnosis dapat didukung oleh pemeriksaan Gram atau kultur bila diperlukan.¹,²,³
Diagnosis Banding
| Diagnosis | Perbedaan dengan Impetigo |
|---|---|
| Herpes simplex | Vesikel berkelompok pada dasar eritem, sering rekuren dan nyeri, tidak membentuk krusta madu.²,⁹ |
| Varisela | Lesi polimorf (papul, vesikel, krusta) dalam berbagai stadium disertai gejala sistemik.³,⁹ |
| Dermatitis kontak | Lesi eritem dengan riwayat paparan iritan/alergen, sering disertai vesikel dan pruritus dominan.³,⁹ |
| Skabies | Gatal hebat terutama malam hari, dengan burrow dan distribusi khas sela jari.³,⁹ |
| Tinea corporis | Lesi annular dengan tepi aktif berskuama dan central clearing, bukan krusta madu atau bula.³,⁹ |
| Pemfigus | Bula flaksid yang mudah pecah dengan Nikolsky positif, bersifat autoimun, tidak terbatas superfisial.²,⁹ |
Penatalaksanaan
Nonfarmakologis
Menjaga kebersihan kulit untuk mengurangi kolonisasi bakteri dan mencegah penularan.²,⁴
Kompres NaCl 0,9% untuk melunakkan dan mengangkat krusta agar terapi topikal lebih efektif.³
Menghindari garukan serta menjaga kuku tetap pendek untuk mencegah autoinokulasi.³,⁵
Tidak berbagi barang pribadi, seperti handuk dan pakaian, untuk mencegah penularan.⁴,¹²
Farmakologis
Prinsip Terapi Farmakologis
Terapi disesuaikan dengan luas lesi dan tipe impetigo.¹,²
Kasus ringan atau lokal: gunakan terapi topikal.²,¹¹
Kasus luas, bulosa, atau dengan komplikasi: gunakan antibiotik sistemik.²,¹¹
Topikal
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antibiotik topikal | Mupirocin 2% | 2–3×/hari selama 5–7 hari | Menghambat isoleucyl-tRNA synthetase bakteri sehingga sintesis protein terhenti.⁸ |
| Asam fusidat 2% | 2–3×/hari selama 5–7 hari | Menghambat elongation factor G pada sintesis protein bakteri.⁸ |
Sistemik
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Penisilinase-resistant penicillin | Kloksasilin (kapsul 250 mg, 500 mg; sirup 125 mg/5 mL) | 25–50 mg/kgBB/hari dibagi 4 dosis | Antibiotik β-laktam yang menghambat enzim transpeptidase (penicillin-binding proteins) sehingga mengganggu sintesis peptidoglikan dinding sel bakteri, menyebabkan lisis sel |
| Aminopenisilin + inhibitor β-laktamase | Amoksisilin–klavulanat (tablet 375 mg, 625 mg; sirup 125/31,25 mg per 5 mL) | 25–45 mg/kgBB/hari dibagi 2–3 dosis | Amoksisilin menghambat sintesis dinding sel, sedangkan asam klavulanat menginhibisi enzim β-laktamase, sehingga memperluas spektrum terhadap bakteri resisten |
| Sefalosporin generasi I | Sefaleksin (kapsul 250 mg, 500 mg; sirup 125 mg/5 mL) | 25–50 mg/kgBB/hari dibagi 3–4 dosis | Antibiotik β-laktam yang menghambat sintesis dinding sel bakteri melalui ikatan dengan penicillin-binding proteins, menyebabkan bakterisidal |
Terapi Simtomatik
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antipiretik–analgetik | Parasetamol (tablet 500 mg; sirup 120 mg/5 mL; drop 100 mg/mL) | 10–15 mg/kgBB/dosis tiap 4–6 jam bila perlu | Menghambat enzim siklooksigenase (COX) di sistem saraf pusat, sehingga menurunkan sintesis prostaglandin yang berperan dalam regulasi nyeri dan suhu tubuh |
| Antihistamin | Klorfeniramin maleat/CTM (tablet 4 mg; sirup 2 mg/5 mL) | 3–4×/hari sesuai usia | Antagonis reseptor H1 generasi pertama yang menghambat efek histamin pada pembuluh darah dan ujung saraf, sehingga menurunkan pruritus dan reaksi alergi |
| Loratadin (tablet 10 mg; sirup 5 mg/5 mL) | 1×/hari sesuai usia | Antagonis reseptor H1 selektif perifer yang menghambat respon histamin tanpa penetrasi signifikan ke SSP, sehingga mengurangi pruritus dengan efek sedasi minimal |
Komplikasi
Selulitis terjadi akibat penyebaran infeksi ke dermis dan jaringan subkutan, sehingga menyebabkan inflamasi yang lebih dalam. ²,³
Glomerulonefritis pasca-streptokokus disebabkan oleh reaksi imun terhadap infeksi Streptococcus pyogenes yang menyebabkan deposit kompleks imun di ginjal. ²,¹⁴
Limfangitis atau limfadenitis terjadi akibat penyebaran bakteri melalui sistem limfatik dan ditandai dengan pembesaran kelenjar getah bening. ²,³
Sepsis (jarang) dapat terjadi bila bakteri masuk ke sirkulasi sistemik, terutama pada pasien dengan imunosupresi atau infeksi luas. ²,¹⁴
Staphylococcal Scalded Skin Syndrome (SSSS) pada impetigo bulosa terjadi akibat penyebaran toksin eksfoliatif secara sistemik, terutama pada bayi dan anak kecil. ¹,²
Prognosis
Ad vitam (kehidupan): bonam, karena impetigo merupakan infeksi superfisial yang jarang mengancam jiwa jika ditangani dengan terapi adekuat.¹,²
Ad functionam (fungsi): bonam, karena tidak terjadi kerusakan jaringan dalam sehingga fungsi kulit tetap baik.¹,³
Ad sanationam (kesembuhan): bonam, karena sebagian besar kasus sembuh sempurna dengan terapi topikal atau sistemik. Namun, prognosis dapat menjadi dubia ad bonam jika higiene buruk atau faktor risiko tidak dikontrol sehingga terjadi rekurensi.²,⁵
Edukasi
Menjelaskan bahwa impetigo adalah infeksi kulit yang menular melalui kontak langsung. Karena itu, pasien perlu menghindari kontak erat dengan orang lain.²,⁴
Menjaga kebersihan kulit dan lingkungan, termasuk mandi teratur dan membersihkan lesi, untuk mengurangi kolonisasi bakteri.²,³
Tidak berbagi barang pribadi, seperti handuk, pakaian, atau alat mandi, untuk mencegah penularan.⁴,¹²
Menghindari menggaruk lesi dan menjaga kuku tetap pendek untuk mencegah autoinokulasi dan penyebaran lesi.³,⁵
Menggunakan obat sesuai anjuran dan menyelesaikan terapi, meskipun lesi sudah membaik, untuk mencegah kekambuhan dan resistensi.²,⁷
Menjelaskan tanda bahaya, seperti lesi meluas, demam, atau tidak membaik dalam beberapa hari, yang memerlukan evaluasi medis lebih lanjut.²,¹¹
Kriteria Rujukan
Lesi luas, multipel, atau berat, terutama pada impetigo bulosa atau dengan penyebaran cepat.²,¹¹
Tidak ada respons terhadap terapi dalam 3–5 hari atau terjadi perburukan klinis.²,¹¹
Adanya komplikasi, seperti selulitis, limfangitis, atau kecurigaan glomerulonefritis.²,¹⁴
Pasien dengan komorbid, seperti imunosupresi, malnutrisi, atau penyakit kronik.³,⁵
Kecurigaan diagnosis lain atau gambaran atipikal, sehingga memerlukan evaluasi lanjutan oleh spesialis.²,¹¹
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. Edisi ke-9. New York: McGraw Hill; 2023.
Kang S, Amagai M, Bruckner AL, Enk AH, Margolis DJ, McMichael AJ, dkk. Fitzpatrick's Dermatology. Edisi ke-9. New York: McGraw Hill Education; 2019.
Sehgal VN. Textbook of Clinical Dermatology. New Delhi: Jaypee; 2021.
Shimizu H. Shimizu's Textbook of Dermatology. Sapporo: Hokkaido University Press; 2021.
Motta A. Atlas of Dermatology. Cham: Springer; 2022.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. Cham: Springer; 2020.
Hylwa SA, Hurliman E, Liu J. Pocket Dermatology. Philadelphia: Wolters Kluwer; 2019.
Mikailov A. Dermatology Prescriptions. New York: McGraw Hill; 2020.
Oakley A. Dermatology Made Easy. London: Scion Publishing; 2017.
Ferringer T. Atlas of Essential Dermatopathology. London: Springer; 2013.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi. Jakarta: PERDOSKI; 2024.
Murtiastutik D, Ervianti E, Agusni I, dkk., editor. Atlas Penyakit Kulit dan Kelamin. Edisi ke-2. Surabaya: Airlangga University Press; 2018.
Murlistyarini S, Prawitasari S, Setyowatie L, dkk., editor. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
NCBI Bookshelf. Impetigo. Bethesda: National Institutes of Health; 2023.
