Fixed Drug Eruption [3B].
Nama Lain : drug-induced fixed eruption, localized drug eruption, dan erythema fixum.
Definisi
Fixed drug eruption (FDE) adalah reaksi obat pada kulit yang ditandai oleh makula atau plak eritematosa berbatas tegas yang berulang pada lokasi yang sama setiap kali pasien terpapar obat penyebab.¹,² Fenomena ini terjadi karena keberadaan sel T memori yang menetap pada lokasi kulit tertentu, sehingga paparan ulang obat memicu inflamasi lokal pada area yang sama.³
Etiologi
Golongan sulfonamid (sulfa) sebagai penyebab tersering reaksi FDE.²,⁴
Tetrasiklin dan derivatnya yang sering menimbulkan lesi pada kulit dan mukosa.³,⁵
NSAID dan antipiretik (misalnya ibuprofen, naproksen, parasetamol) yang dapat memicu reaksi hipersensitivitas kulit.⁴,⁶
Barbiturat dan obat sedatif melalui mekanisme imun seluler.⁵,⁷
Kuinin (quinine) yang dikenal sebagai pencetus FDE pada beberapa kasus.³,⁶
Reaksi hipersensitivitas tipe IV (sel T-mediated) sebagai mekanisme utama patogenesis.¹–³
Epidemiologi
Menyumbang sekitar 10–20% dari seluruh cutaneous adverse drug reaction (CADR).²,³
Dapat terjadi pada semua kelompok usia, namun lebih sering pada dewasa muda.⁴,⁸
Predileksi lokasi sering pada bibir, wajah, genital, tangan, dan ekstremitas.⁵,⁹
Pada paparan ulang obat, lesi muncul lebih cepat (beberapa jam) dibanding paparan pertama.¹,⁶
Patofisiologi
Patogenesis belum sepenuhnya diketahui, namun diduga merupakan reaksi hipersensitivitas tipe IVc (sel T sitotoksik).¹,³
Obat atau metabolitnya bertindak sebagai hapten yang berikatan dengan protein kulit dan dikenali oleh sistem imun.²
Terjadi aktivasi limfosit T CD8⁺ intraepidermal yang menetap sebagai sel memori pada lokasi tertentu.³,⁴
Sel T CD8⁺ yang teraktivasi menghasilkan sitokin seperti interferon-γ (IFN-γ) yang memicu respon inflamasi lokal.³,⁵
Sitokin dan mediator sitotoksik menyebabkan apoptosis keratinosit, sehingga terbentuk lesi khas berupa makula atau plak eritematosa.³–⁵
Pada paparan ulang obat, sel T memori tersebut akan teraktivasi kembali di lokasi yang sama, sehingga lesi muncul berulang pada area identik.¹,⁴
Anamnesis
Bercak merah atau keunguan pada kulit setelah konsumsi obat tertentu, akibat reaksi hipersensitivitas sel T pada kulit.¹,²
Lesi muncul cepat dengan onset 30 menit hingga beberapa jam (≤24 jam) setelah konsumsi obat.³
Keluhan biasanya asimptomatik, namun dapat disertai rasa terbakar, gatal, atau nyeri ringan akibat inflamasi lokal.⁴
Riwayat khas berupa lesi yang muncul berulang pada lokasi yang sama setiap paparan obat, karena adanya sel T memori yang menetap pada area tersebut.¹,³
Riwayat penggunaan obat pencetus seperti sulfonamid, NSAID, atau tetrasiklin sebelum munculnya lesi.²,⁴
Pemeriksaan Fisik
Predileksi:
Bibir, wajah, genital, tangan, dan ekstremitas
Lesi dapat berupa soliter (paling sering) atau multipel
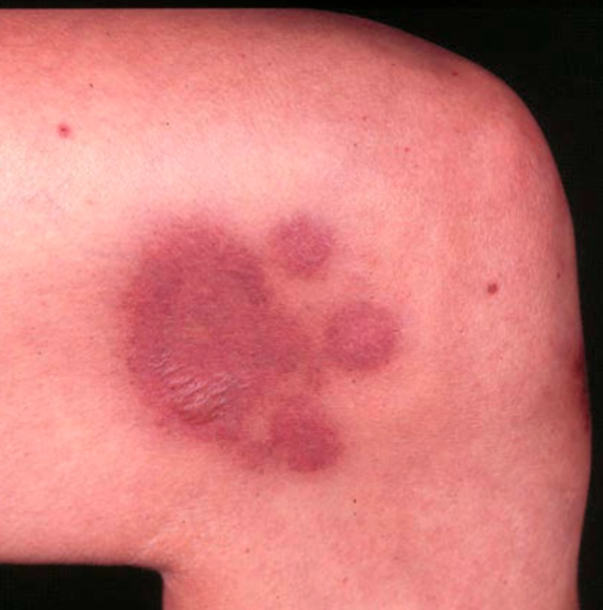
Lesi muncul pada lokasi yang sama setiap paparan obat akibat sel T memori lokal.⁴,⁸
Efloresensi:
Awal berupa makula eritematosa berbatas tegas, berbentuk oval atau bulat
Lesi dapat berubah menjadi violaseus atau hiperpigmentasi pada fase lanjut
Pada beberapa kasus berkembang menjadi vesikel atau bula
Bula dapat pecah menjadi erosi yang nyeri, terutama pada genital dan mukosa mulut
Lesi akan muncul kembali di tempat yang sama setelah konsumsi obat.¹–³
Pada fase penyembuhan terjadi hiperpigmentasi pasca inflamasi yang dapat menetap dalam jangka panjang.¹–³
Pemeriksaan Penunjang
Biopsi kulit (histopatologi) pada kasus atipikal untuk konfirmasi diagnosis, menunjukkan dermatitis interface dengan nekrosis keratinosit.⁷
Uji tempel obat (patch test) untuk identifikasi obat penyebab, dengan hasil positif pada sekitar ±30% pasien dan biasanya pada lokasi bekas lesi.⁸
Uji provokasi oral dilakukan bila uji tempel negatif namun kecurigaan klinis kuat, dengan prinsip pemberian ulang obat secara terkontrol untuk memastikan hubungan kausal.¹⁰
Dasar Diagnosis
Diagnosis Banding
| Diagnosis | Perbedaan utama |
|---|---|
| Exanthematous drug eruption | Ruam difus dan tidak menetap pada satu lokasi, berbeda dengan FDE yang selalu di tempat yang sama.¹,² |
| Eritema multiforme | Lesi berupa target lesion khas dengan distribusi akral.²,³ |
| Dermatitis kontak alergi | Lesi terbatas pada area kontak alergen dan tidak berulang pada lokasi yang sama tanpa paparan lokal.² |
| Herpes simplex (labialis/genitalis) | Lesi berupa vesikel berkelompok nyeri dengan riwayat infeksi virus rekuren.³ |
| Mastositosis | Lesi berupa makula atau papula kecoklatan dengan tanda Darier positif, bukan dipicu obat.³ |
| Diskoid lupus eritematosus | Lesi kronik dengan atrofi, skuama, dan skar, tidak berkaitan dengan konsumsi obat.² |
Penatalaksanaan
Non-Farmakologis
Menghentikan obat penyebab segera.¹,²
Menghindari penggunaan kembali obat tersebut di masa depan.³
Edukasi pasien untuk mencatat riwayat alergi obat.⁴
Farmakologis (PPK PERDOSKI)
Terapi bertujuan menekan inflamasi lokal dan mengurangi gejala akibat reaksi hipersensitivitas tipe IV.¹,²
Antihistamin untuk mengontrol pruritus, sedangkan kortikosteroid topikal untuk menekan inflamasi lesi.¹
Kortikosteroid sistemik dipertimbangkan pada kasus luas atau berat.²
| Golongan obat | Obat dan sediaan | Dosis | Farmakodinamik |
|---|---|---|---|
| Antihistamin | Cetirizine, Loratadine, CTM (tablet) | Cetirizine 10 mg/hari | Antagonis reseptor H1 yang menurunkan pruritus akibat histamin |
| Kortikosteroid sistemik | Prednison (tablet) | ±0,5–1 mg/kgBB/hari, kemudian tapering off | Menekan aktivasi sel T dan produksi sitokin, sehingga mengurangi inflamasi sistemik |
Terapi Topikal
| Kondisi lesi | Terapi | Farmakodinamik |
|---|---|---|
| Lesi akut, eksudatif | Kompres NaCl 0,9% | Menurunkan inflamasi lokal dan eksudasi |
| Lesi kering | Kortikosteroid topikal (mometasone, hydrocortisone) | Menekan inflamasi lokal dan mediator sitokin |
Terapi Tambahan
Antibiotik (eritromisin, klindamisin) bila terdapat infeksi sekunder, bekerja dengan menghambat pertumbuhan bakteri.³
Hidrokuinon topikal untuk hiperpigmentasi pasca inflamasi, dengan menghambat enzim tirosinase sehingga menurunkan produksi melanin.³
Komplikasi
Hiperpigmentasi residu terjadi akibat peningkatan deposisi melanin setelah inflamasi kulit, yang dapat menetap dalam jangka panjang.³,⁴
Generalized fixed drug eruption dapat terjadi pada paparan ulang, menyebabkan lesi lebih luas dan menyerupai reaksi obat berat.⁵,⁶
Infeksi kulit sekunder terjadi akibat kerusakan barrier kulit, terutama pada lesi erosi atau bula, sehingga mempermudah invasi mikroorganisme.³
Prognosis
Ad vitam (terhadap kehidupan): bonam karena umumnya tidak mengancam jiwa dan jarang menimbulkan komplikasi sistemik.¹
Ad functionam (terhadap fungsi): bonam karena tidak menyebabkan gangguan fungsi organ permanen.¹,²
Ad sanationam (terhadap kesembuhan): dubia ad bonam karena lesi dapat kambuh berulang pada lokasi yang sama bila pasien terpapar kembali obat penyebab.²,³
Edukasi
Hindari penggunaan ulang obat penyebab karena dapat menimbulkan lesi berulang pada lokasi yang sama dan berpotensi lebih berat.¹,²
Anjurkan pasien untuk mencatat dan mengingat riwayat alergi obat, serta menyampaikannya saat berobat di kemudian hari.¹
Jelaskan bahwa lesi biasanya akan membaik dalam beberapa hari hingga minggu, namun dapat meninggalkan hiperpigmentasi residu.²
Hindari penggunaan obat bebas tanpa indikasi jelas untuk mencegah reaksi berulang.³
Segera kembali ke fasilitas kesehatan bila muncul lesi luas, bula, nyeri hebat, atau keterlibatan mukosa.²
Kriteria Rujukan
Lesi multipel luas atau berkembang menjadi generalized fixed drug eruption, yang berisiko menyerupai reaksi obat berat.²
Terdapat bula, erosi luas, atau keterlibatan mukosa (oral/genital) yang menimbulkan nyeri signifikan.²,³
Disertai tanda infeksi sekunder seperti pus, nyeri meningkat, atau tanda inflamasi berat.³
Tidak membaik setelah penghentian obat penyebab dan terapi awal, atau terjadi kekambuhan berulang.¹
Diagnosis meragukan atau dicurigai sebagai reaksi obat berat (SCAR) seperti SJS/TEN.¹,²
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. New York: McGraw Hill; 2023.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw Hill; 2019.
Sehgal VN. Textbook of Clinical Dermatology. 5th ed. New Delhi: Jaypee; 2016.
Hylwa S, Hurliman E, Liu J. Pocket Dermatology. New York: McGraw Hill; 2020.
Shimizu H. Shimizu’s Textbook of Dermatology. Sapporo: Hokkaido University Press; 2017.
Djuanda A. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
Motta A. Atlas of Dermatology. London: Springer; 2022.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. New York: Springer; 2018.
Murtiastutik D, Ervianti E, Agusni I, et al., editors. Atlas Penyakit Kulit dan Kelamin. 2nd ed. Surabaya: Airlangga University Press; 2018.
StatPearls Publishing. Fixed Drug Eruption. Treasure Island (FL): StatPearls Publishing; 2023.
