
Exanthematous Drug Eruption [3B].
Nama Lain : Morbilliform drug eruption, maculopapular drug eruption, drug-induced exanthem, scarlatiniform eruption, Ruam kulit akibat obat
Definisi
Exanthematous drug eruption (EDE) adalah reaksi obat pada kulit yang paling sering terjadi, ditandai oleh ruam makulopapular eritematosa yang menyebar simetris dan biasanya muncul beberapa hari setelah penggunaan obat sistemik.¹,²
Etiologi
Antibiotik β-laktam (terutama ampisilin) dan sulfonamid sebagai penyebab tersering.
NSAID yang dapat memicu reaksi kulit melalui metabolit reaktif.
Antikonvulsan (fenitoin, karbamazepin) melalui mekanisme imun seluler.
Allopurinol yang sering berhubungan dengan reaksi hipersensitivitas obat.
Reaksi hipersensitivitas tipe IV (sel T) sebagai mekanisme utama patogenesis.¹-⁶
Epidemiologi
Merupakan jenis cutaneous adverse drug reaction (CADR) yang paling sering (±90%).
Insidensinya sekitar 1–5% pada pasien yang menerima obat sistemik tertentu, terutama antibiotik.
Dapat terjadi pada semua usia, namun lebih sering pada dewasa dibanding anak.
Antibiotik (terutama β-laktam) merupakan penyebab tersering di layanan kesehatan primer.
Risiko meningkat pada pasien dengan riwayat alergi obat atau penggunaan multiple drugs (polifarmasi).²-⁸
Patofisiologi
Obat atau metabolitnya bertindak sebagai hapten yang berikatan dengan protein tubuh sehingga dikenali sebagai antigen oleh sistem imun.
Antigen tersebut dipresentasikan oleh sel penyaji antigen dan mengaktivasi limfosit T (hipersensitivitas tipe IV).
Sel T yang teraktivasi melepaskan sitokin proinflamasi seperti interleukin dan TNF-α yang memicu respon inflamasi pada kulit.
Terjadi infiltrasi limfosit perivaskular pada dermis superfisial serta inflamasi ringan pada epidermis.
Proses inflamasi menyebabkan spongiosis ringan dan kerusakan keratinosit, tanpa nekrosis luas.
Manifestasi klinis muncul sebagai ruam makulopapular eritematosa difus (morbilliform) yang biasanya timbul beberapa hari setelah paparan obat.¹-³
Anamnesis
Ruam kemerahan pada kulit setelah konsumsi obat baru (1–3 minggu) akibat reaksi hipersensitivitas tertunda (tipe IV).
Pada paparan ulang obat yang sama, lesi dapat muncul lebih cepat (1–3 hari) karena memori imun sudah terbentuk.
Keluhan pruritus (gatal) akibat pelepasan mediator inflamasi pada kulit.
Dapat disertai malaise atau demam ringan (subfebris) sebagai respon inflamasi sistemik ringan.
Riwayat konsumsi obat sebelumnya, terutama antibiotik, antikonvulsan, atau NSAID, sebagai faktor pencetus utama.
Riwayat alergi obat atau atopi sebelumnya yang meningkatkan risiko reaksi hipersensitivitas.¹-³
Pemeriksaan Fisik
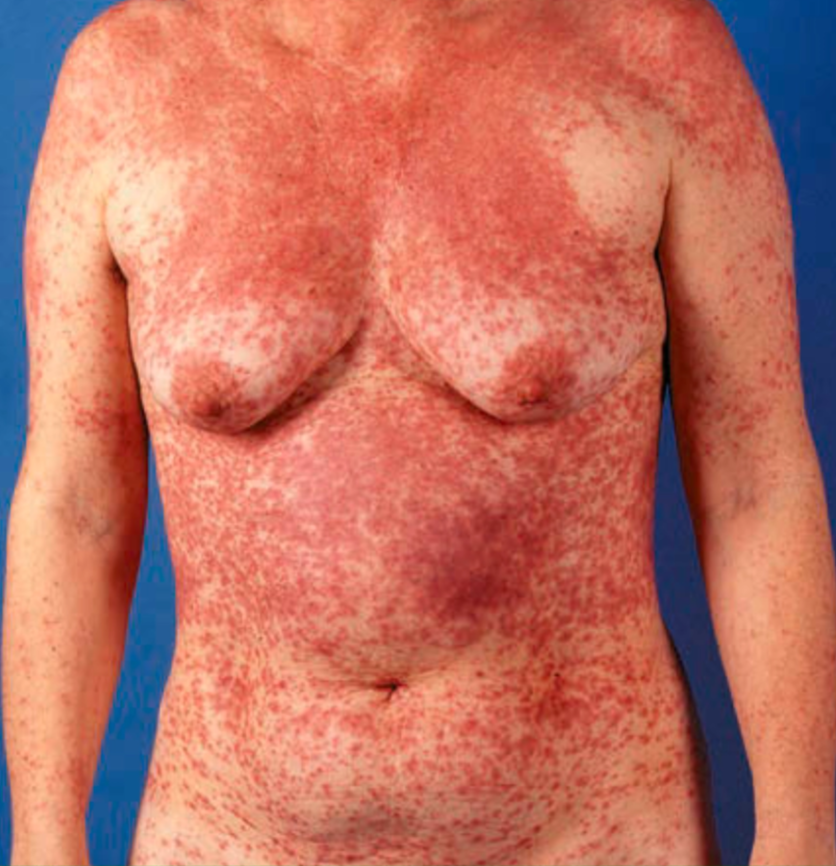
Predileksi: lesi awal muncul pada trunk (badan) kemudian menyebar ke ekstremitas secara simetris, jarang mengenai mukosa karena reaksi terbatas pada kulit superfisial.
Efloresensi: berupa makula dan papula eritematosa difus (morbilliform) yang dapat konfluens, tanpa vesikel atau pustula, dan pada fase penyembuhan dapat terjadi deskuamasi ringan serta hiperpigmentasi pasca inflamasi.¹-³
Pemeriksaan Penunjang
Pemeriksaan laboratorium (darah lengkap) bertujuan menilai adanya respon sistemik; dapat ditemukan eosinofilia ringan sebagai tanda reaksi hipersensitivitas.
Biopsi kulit dilakukan pada kasus atipikal atau untuk menyingkirkan diagnosis banding; menunjukkan infiltrat limfositik perivaskular dengan spongiosis ringan.
Evaluasi klinis riwayat obat merupakan kunci utama diagnosis, karena tidak ada pemeriksaan spesifik; perbaikan setelah penghentian obat mendukung diagnosis.¹-³
Diagnosis Banding¹,²
| Diagnosis | Perbedaan utama |
|---|---|
| Eksantema virus (morbili, rubella) | Disertai gejala prodromal infeksi (demam tinggi, batuk, konjungtivitis) dan tidak selalu terkait obat. |
| Infeksi bakteri | Biasanya disertai tanda infeksi sistemik lebih jelas dan dapat ditemukan fokus infeksi primer. |
| Dermatitis kontak alergi | Lesi terbatas pada area kontak, tidak menyebar simetris dari trunk. |
| Urtikaria obat | Lesi berupa wheal yang hilang timbul (<24 jam), bukan makulopapular menetap. |
| Fixed drug eruption (FDE) | Lesi muncul berulang di lokasi yang sama setiap paparan obat. |
| Pityriasis rosea | Diawali dengan herald patch dan distribusi mengikuti garis kulit (Christmas tree pattern). |
| Penyakit vaskuler kolagen | Disertai manifestasi sistemik (misalnya artralgia, autoimun) dan perjalanan kronis. |
Penatalaksanaan
Non-Farmakologis
Menghentikan obat penyebab segera.
Menghindari penggunaan kembali obat yang sama.
Edukasi pasien mengenai riwayat alergi obat.¹-⁴
Farmakologis
Terapi bertujuan mengurangi inflamasi kulit dan pruritus akibat reaksi hipersensitivitas tipe IV.
Antihistamin untuk mengontrol pruritus, sedangkan kortikosteroid topikal untuk menekan inflamasi lokal.
Kortikosteroid sistemik dipertimbangkan pada kasus luas atau berat.
Perbaikan klinis terjadi setelah penghentian obat penyebab.¹,²
| Golongan obat | Obat dan sediaan | Dosis | Farmakodinamik |
|---|---|---|---|
| Antihistamin | Cetirizine (tablet) | 10 mg/hari | Antagonis reseptor H1 yang menurunkan efek histamin sehingga mengurangi pruritus |
| Kortikosteroid topikal | Hydrocortisone krim 1–2,5% | 1–2×/hari | Anti-inflamasi lokal dengan menekan sitokin dan respon imun kulit |
| Kortikosteroid topikal potensi sedang | Mometasone furoate krim | 1×/hari | Menekan inflamasi dan aktivitas sel T pada kulit |
| Kortikosteroid sistemik | Prednison (tablet) | 0,5 mg/kgBB/hari | Imunosupresif sistemik yang menekan aktivasi sel T dan produksi sitokin |
Komplikasi
Eritroderma (dermatitis eksfoliatif generalisata) terjadi akibat progresi inflamasi kulit yang luas, ditandai eritema dan deskuamasi pada >90% permukaan tubuh, yang dapat menyebabkan gangguan sawar kulit, kehilangan cairan, serta meningkatkan risiko infeksi.
Perkembangan menjadi reaksi obat berat (Severe Cutaneous Adverse Reactions : SCAR) dapat terjadi pada sebagian kecil kasus, seperti Stevens-Johnson syndrome (SJS) atau Drug Reaction with Eosinophilia and Systemic Symptoms (DRESS), yang ditandai ruam luas disertai demam, eosinofilia, dan keterlibatan organ internal.
Infeksi kulit sekunder terjadi akibat kerusakan sawar kulit karena inflamasi, sehingga mempermudah invasi mikroorganisme.¹,²,⁴
Prognosis
Ad vitam (terhadap kehidupan): bonam karena sebagian besar kasus bersifat ringan dan tidak mengancam nyawa.
Ad functionam (terhadap fungsi): bonam karena tidak menyebabkan gangguan fungsi organ dan tidak meninggalkan disabilitas.
Ad sanationam (terhadap kesembuhan): bonam karena lesi umumnya membaik dalam beberapa hari hingga minggu setelah penghentian obat penyebab.¹,²
Edukasi
Hentikan segera obat penyebab dan jangan digunakan kembali karena dapat menimbulkan reaksi yang lebih berat pada paparan ulang.
Informasikan kepada pasien untuk selalu mencatat riwayat alergi obat dan menyampaikannya saat berobat di kemudian hari.
Jelaskan bahwa ruam biasanya akan membaik dalam beberapa hari hingga minggu setelah obat dihentikan.
Anjurkan untuk segera kembali atau ke fasilitas kesehatan bila muncul tanda bahaya seperti demam tinggi, nyeri kulit, lesi meluas cepat, atau keterlibatan mukosa.
Hindari penggunaan obat baru tanpa indikasi jelas untuk mencegah reaksi obat berulang.¹,²
Kriteria Rujukan
Terdapat tanda reaksi obat berat (SCAR) seperti Stevens-Johnson syndrome (SJS), Toxic Epidermal Necrolysis (TEN), atau DRESS, ditandai dengan lesi luas, bula, nekrosis kulit, atau keterlibatan mukosa.
Disertai gejala sistemik seperti demam tinggi, malaise berat, limfadenopati, atau kecurigaan keterlibatan organ internal.
Lesi kulit yang meluas cepat atau >30% permukaan tubuh, atau berkembang menjadi eritroderma.
Tidak membaik setelah penghentian obat penyebab dan terapi awal, atau terjadi kekambuhan berulang.
Diagnosis meragukan atau atipikal, sehingga memerlukan evaluasi spesialis dermatologi.¹,²