Erisipelas [3A].
Nama Lain : erysipelas, superficial cellulitis, streptococcal lymphangitis, acute streptococcal skin infection
Definisi
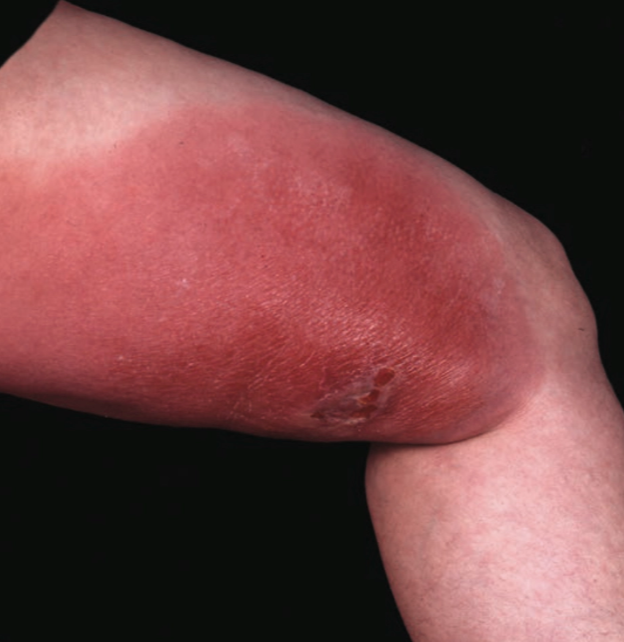
Erisipelas adalah infeksi bakteri akut pada dermis, jaringan subkutan bagian atas, serta pembuluh limfatik kulit yang umumnya disebabkan oleh Streptococcus pyogenes. Kondisi ini ditandai dengan eritem merah terang berbatas tegas, edema, nyeri, serta onset cepat.¹,²,⁴
Epidemiologi
Lebih sering pada dewasa hingga lansia (>40 tahun) akibat penurunan imunitas dan integritas kulit.²,⁴,¹³
Predileksi utama pada ekstremitas bawah (±70–80%), diikuti wajah, yang berkaitan dengan trauma minor dan gangguan limfatik.¹,³,⁵
Risiko meningkat pada DM, obesitas, limfedema, dan insufisiensi vena.⁴,⁷,¹³
Sering rekuren pada limfedema kronik akibat gangguan drainase limfatik.²,⁵,¹²
Di Indonesia termasuk infeksi kulit bakteri yang sering ditemukan di layanan primer, terutama pada higiene rendah dan penyakit kronik.¹²,¹³
Etiologi
Streptococcus β-hemolitikus grup A (Streptococcus pyogenes) merupakan penyebab tersering karena memiliki faktor virulensi (streptokinase, hialuronidase) yang mempermudah invasi dan penyebaran melalui sistem limfatik.¹,²,⁴
Erisipelas juga dapat disebabkan oleh Streptococcus β-hemolitikus grup B, C, dan G, terutama pada pasien dengan komorbid atau kondisi imunokompromais.³,⁵,⁷
Bakteri masuk melalui portal of entry berupa luka kecil, fisura, ulkus, atau infeksi kulit seperti tinea pedis yang menyebabkan gangguan barier kulit.²,⁴,¹²
Faktor Risiko
Luka atau kerusakan kulit (fisura, ulkus, luka kecil) yang menyebabkan gangguan barier kulit sebagai pintu masuk bakteri.²,⁴,¹².
Tinea pedis atau infeksi kulit lain sebagai sumber autoinokulasi Streptococcus.²,⁴,¹².
Limfedema kronik dan insufisiensi vena yang menyebabkan stasis limfatik sehingga mempermudah penyebaran bakteri.²,⁵,¹³.
Diabetes melitus akibat gangguan imunitas dan perfusi jaringan.⁴,⁷,¹³.
Obesitas yang berkaitan dengan gangguan sirkulasi dan inflamasi kronik.⁵,⁷.
Usia lanjut karena penurunan fungsi imun dan integritas kulit.²,⁴,¹³.
Imunosupresi (misalnya penggunaan steroid jangka panjang atau penyakit kronik) yang menurunkan respons terhadap infeksi.⁴,⁷.
Higiene buruk dan kondisi lingkungan lembap yang meningkatkan kolonisasi bakteri pada kulit.¹²,¹³.
Patofisiologi
Streptococcus masuk melalui kerusakan kulit sebagai pintu masuk, seperti fisura, luka kecil, atau tinea pedis, sehingga menembus barier epidermis dan mencapai dermis superfisial.²,⁴,¹²
Bakteri kemudian berproliferasi di dermis dan jaringan subkutan bagian atas, serta menghasilkan enzim virulensi (streptokinase, hialuronidase) yang mempermudah penyebaran jaringan.¹,²,⁴
Penyebaran terutama melalui pembuluh limfatik superfisial, sehingga terjadi limfangitis akut yang khas pada erisipelas.²,³,⁵
Aktivasi sistem imun menyebabkan pelepasan sitokin proinflamasi (IL-1, TNF-α, IL-6) yang menimbulkan vasodilatasi, peningkatan permeabilitas kapiler, dan edema lokal.³,⁶
Proses inflamasi akut tersebut menghasilkan eritem merah terang dengan batas tegas (raised margin) akibat keterlibatan dermis superfisial dan limfatik.¹,²,⁵
Pada kasus berat, respons inflamasi dapat menjadi sistemik sehingga muncul demam, leukositosis, hingga sepsis akibat penyebaran mediator inflamasi ke sirkulasi.²,⁷,¹⁴
Anamnesis
Onset akut (jam hingga hari) berupa kemerahan kulit yang cepat meluas, akibat invasi dan penyebaran bakteri melalui limfatik superfisial.²,³
Gejala prodromal berupa demam, malaise, sakit kepala, menggigil, hingga muntah, akibat respons inflamasi sistemik terhadap infeksi bakteri.²,⁵,¹⁴
Gejala lokal pada lesi meliputi nyeri, rasa panas atau terbakar, gatal, dan bengkak, yang terjadi karena inflamasi akut dan edema jaringan.¹,⁴
Nyeri dan rasa tegang pada kulit disebabkan oleh peningkatan tekanan jaringan akibat edema dan vasodilatasi.¹,⁴
Riwayat trauma atau luka kecil (fisura, lecet, ulkus) sebagai pintu masuk bakteri.²,⁴,¹²
Riwayat tinea pedis atau infeksi kulit lain sebagai sumber autoinokulasi.²,⁴,¹²
Riwayat penyakit kronik (DM, limfedema, insufisiensi vena) yang mempermudah infeksi.⁴,⁷,¹³
Riwayat episode berulang di lokasi yang sama, terutama pada pasien dengan gangguan limfatik kronik.²,⁵
Pemeriksaan Fisik
Pemeriksaan Penunjang
Pemeriksaan darah rutin. Bertujuan menilai derajat infeksi sistemik melalui evaluasi respons inflamasi. Hasil berupa leukositosis dan peningkatan penanda inflamasi (CRP atau LED).²,⁷,¹⁴
Kultur darah. Bertujuan mengidentifikasi bakteri penyebab dan mendeteksi bakteremia pada kasus sedang hingga berat, melalui isolasi mikroorganisme dari darah. Hasil dapat menunjukkan Streptococcus β-hemolitikus.²,⁵,¹⁴
Kultur lesi (aspirasi atau bula). Bertujuan mengidentifikasi etiologi bakteri dari lesi melalui pertumbuhan mikroorganisme pada media kultur. Hasil sering memiliki sensitivitas rendah, tetapi dapat membantu pada kasus atipikal.³,⁵
USG jaringan lunak atau Doppler. Bertujuan menyingkirkan diagnosis banding seperti DVT atau abses, melalui visualisasi struktur jaringan dan vaskular. Hasil menunjukkan tidak adanya trombus atau koleksi abses pada erisipelas.³,⁷
Dasar Diagnosis
Diagnosis erisipelas ditegakkan berdasarkan gambaran klinis khas berupa eritem merah terang berbatas tegas dengan tepi meninggi, onset akut, serta disertai nyeri, edema, dan gejala sistemik. Diagnosis didukung oleh riwayat portal masuk (luka atau infeksi kulit) dan faktor risiko, serta dapat diperkuat dengan temuan leukositosis atau bukti infeksi bakteri pada pemeriksaan penunjang bila diperlukan.¹,²,⁴
Diagnosis Banding
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Selulitis | Eritema lebih difus dengan batas tidak tegas, tanpa tepi meninggi khas erisipelas.²,³ |
| Dermatitis kontak | Eritema disertai riwayat paparan iritan/alergen, sering disertai vesikel/eksudasi, tanpa tanda infeksi sistemik.³,⁹ |
| Urtikaria | Lesi berupa plak edematosa (wheal) yang hilang timbul (<24 jam), tidak nyeri dan tidak progresif seperti infeksi.³,⁹ |
| Lepra tipe tuberkuloid akut pada wajah | Lesi berupa plak hipopigmentasi/eritem dengan anestesi, tepi tegas tetapi tanpa tanda inflamasi akut (panas, nyeri).¹²,¹³ |
| Deep vein thrombosis (DVT) | Edema dan nyeri tungkai tanpa eritem berbatas tegas, disertai tanda vaskular dan risiko trombosis.³,⁷ |
| Gout akut | Nyeri hebat pada sendi dengan pembengkakan lokal dan keterlibatan artikular, bukan i |
Penatalaksanaan
Nonfarmakologis
Istirahat dan elevasi ekstremitas untuk mengurangi edema dan meningkatkan drainase limfatik.²,⁵.
Kompres hangat untuk membantu vasodilatasi lokal dan mengurangi nyeri.³.
Perawatan luka dan kebersihan kulit untuk menghilangkan pintu masuk bakteri.²,⁴,¹².
Mengatasi faktor predisposisi seperti tinea pedis, edema, atau insufisiensi vena untuk mencegah rekurensi.²,⁵,¹³.
Prinsip Terapi Farmakologis
Terapi utama adalah antibiotik yang efektif terhadap Streptococcus β-hemolitikus. ¹,²
Pemilihan rute (oral atau intravena) didasarkan pada derajat keparahan klinis. ²,¹¹
Evaluasi respons terapi dilakukan dalam 48–72 jam. ²
Terapi simptomatik diberikan untuk mengontrol nyeri dan demam. ⁷
Topikal
Lesi basah
Terdapat eksudasi atau oozing akibat inflamasi akut. Terapi utama adalah kompres untuk mengeringkan lesi.
Kompres NaCl 0,9% selama ±3 hari untuk mengurangi eksudasi dan inflamasi lokal.³
Lesi kering
Lesi kering tidak disertai cairan, tampak eritem dengan atau tanpa skuama, dan terapi berupa salep antibiotik topikal.
Asam fusidat salep 2% 2–3×/hari. Obat ini bekerja dengan menghambat sintesis protein bakteri melalui elongation factor G.⁸
Mupirocin salep 2% 2–3×/hari. Obat ini bekerja dengan menghambat enzim isoleucyl-tRNA synthetase sehingga mengganggu sintesis protein bakteri.⁸
Terapi Sistemik
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Penisilin (lini utama) | Amoksisilin tablet 500 mg | 3×500 mg/hari selama 7–10 hari | Menghambat sintesis dinding sel bakteri (peptidoglikan) sehingga bersifat bakterisidal terhadap Streptococcus.²,⁷ |
| Ampisilin kapsul 250–500 mg | 4×250–500 mg/hari selama 7–10 hari | Menghambat pembentukan dinding sel bakteri yang menyebabkan lisis sel.²,⁷ | |
| Makrolida (alternatif alergi penisilin) | Eritromisin tablet 250–500 mg | 4×250–500 mg/hari (20–50 mg/kgBB/hari) | Menghambat sintesis protein bakteri pada subunit 50S ribosom.²,⁷ |
| Lincosamide | Klindamisin kapsul 150–300 mg | 4×150–300 mg/hari (anak: 15 mg/kgBB/hari) selama ±10 hari | Menghambat sintesis protein dan produksi toksin bakteri.²,⁷ |
| Penisilin parenteral (kasus berat) | Penisilin G injeksi | 4×2–4 juta unit IV | Menghambat sintesis dinding sel bakteri sehingga bersifat bakterisidal.¹,² |
| Sefalosporin generasi III | Ceftriaxone injeksi 1 g | 2×1 g IV | Menghambat sintesis dinding sel bakteri dengan spektrum luas.²,⁷ |
| Glikopeptida (MRSA) | Vancomisin injeksi 1 g | 2×1 g IV | Menghambat pembentukan dinding sel bakteri Gram positif resisten.²,⁷ |
Terapi Pembedahan
Tidak merupakan terapi utama pada erisipelas karena penyakit ini merupakan infeksi bakteri superfisial yang umumnya merespons antibiotik.¹,²
Indikasi tindakan meliputi:
Abses, dilakukan insisi dan drainase untuk mengeluarkan pus dan menurunkan beban bakteri.³,⁵
Nekrosis jaringan, dilakukan debridement untuk mengangkat jaringan nekrotik dan mencegah penyebaran infeksi.³,⁵
Tindakan bertujuan mengontrol sumber infeksi, mempercepat penyembuhan, serta mencegah progresi ke infeksi yang lebih dalam atau sistemik.³,⁵
Komplikasi
Selulitis terjadi akibat penyebaran infeksi ke dermis yang lebih dalam dan jaringan subkutan, sehingga lesi menjadi lebih difus dengan batas tidak tegas.²,³.
Abses disebabkan oleh akumulasi pus akibat respons inflamasi supuratif, terutama bila infeksi tidak terkontrol.³,⁵.
Limfedema kronik terjadi akibat kerusakan pembuluh limfatik berulang, yang menyebabkan gangguan drainase limfe dan meningkatkan predisposisi kekambuhan.²,⁵,¹³.
Bakteremia dan sepsis dapat terjadi bila bakteri masuk ke sirkulasi sistemik, sehingga menimbulkan respons inflamasi sistemik dan disfungsi organ.²,¹⁴.
Meningitis merupakan komplikasi jarang yang terjadi akibat penyebaran hematogen ke sistem saraf pusat, terutama pada erisipelas wajah.²,¹⁴.
Nekrosis jaringan pada kasus berat terjadi akibat gangguan perfusi dan inflamasi berat, yang dapat berkembang menjadi infeksi jaringan dalam.³,⁵.
Prognosis
Ad vitam (kehidupan): bonam, karena erisipelas merupakan infeksi superfisial dengan mortalitas rendah apabila ditangani secara adekuat.¹,²
Ad functionam (fungsi): bonam, karena fungsi jaringan umumnya kembali normal tanpa defisit permanen, kecuali pada kasus dengan komplikasi seperti limfedema kronik.²,⁵
Ad sanationam (kesembuhan): dubia ad bonam, karena umumnya dapat sembuh dengan antibiotik, tetapi memiliki risiko rekurensi, terutama pada pasien dengan faktor predisposisi (limfedema, DM).²,⁵,¹³
Edukasi
Menjaga kebersihan kulit dan perawatan luka untuk mencegah masuknya bakteri melalui kerusakan barier kulit.²,¹²
Menghindari trauma kulit serta segera menangani kondisi seperti tinea pedis atau luka kecil sebagai sumber infeksi.²,⁴
Mengontrol penyakit komorbid seperti diabetes melitus dan edema tungkai untuk meningkatkan respons imun dan sirkulasi.⁴,¹³
Istirahat dan elevasi ekstremitas selama fase akut untuk mengurangi edema dan mempercepat penyembuhan.²,⁵
Kepatuhan minum antibiotik sesuai durasi meskipun gejala membaik, untuk mencegah kekambuhan dan resistensi bakteri.²,⁷
Edukasi mengenai tanda bahaya seperti demam tinggi, nyeri berat, atau lesi memburuk yang memerlukan evaluasi ulang.²,¹¹
Kriteria Rujukan
Tidak respons terhadap terapi antibiotik dalam 48 sampai 72 jam, atau terjadi perburukan lesi meskipun terapi adekuat.²,¹¹
Kasus sedang hingga berat dengan tanda sistemik, seperti demam tinggi, takikardia, atau kecurigaan sepsis.²,¹¹
Progresi cepat atau luas, terutama bila melibatkan area wajah atau berisiko menimbulkan komplikasi.¹,²
Adanya komplikasi, seperti abses, nekrosis jaringan, atau limfedema berat.³,⁵
Pasien dengan komorbid berat, seperti diabetes tidak terkontrol, imunokompromais, atau gangguan vaskular perifer.⁴,¹³
Diagnosis meragukan atau terdapat kemungkinan diagnosis banding serius, sehingga memerlukan evaluasi lanjutan.²,¹¹
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. Edisi ke-9. New York: McGraw Hill; 2023.
Kang S, Amagai M, Bruckner AL, Enk AH, Margolis DJ, McMichael AJ, dkk. Fitzpatrick's Dermatology. Edisi ke-9. New York: McGraw Hill Education; 2019.
Sehgal VN. Textbook of Clinical Dermatology. Edisi ke-5. New Delhi: Jaypee Brothers Medical Publishers; 2016.
Shimizu H. Shimizu's Textbook of Dermatology. Sapporo: Hokkaido University Press; 2017.
Motta A, González LF, García G, Guzmán J, Prada L, Herrera H, dkk. Atlas of Dermatology. Cham: Springer; 2022.
Zappi E, Zappi EA. Dermatopathology: Classification of Cutaneous Lesions. Cham: Springer; 2017.
Hylwa SA, Hurliman E, Liu J, Luxenberg E, Boull C. Pocket Dermatology. Cham: Springer; 2021.
Mikailov A, Saavedra AP. Dermatology Prescriptions. New York: McGraw Hill; 2020.
Oakley A. Dermatology Made Easy. Edisi ke-2. London: Scion Publishing; 2017.
Masterpol KS, Primiani A, Duncan LM. Atlas of Essential Dermatopathology. London: Springer; 2013.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Panduan Praktik Klinis Dermatologi, Venereologi, dan Estetika Indonesia. Jakarta: PERDOSKI; 2024.
Murtiastutik D, Ervianti E, Agusni I, dkk., editor. Atlas Penyakit Kulit dan Kelamin. Edisi ke-2. Surabaya: Airlangga University Press; 2018.
Murlistyarini S, Prawitasari S, Setyowatie L, Brahmanti H, Yuniaswan AP, Ekasari DP, dkk., editor. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
NCBI Bookshelf. Bacterial Skin Infections. Bethesda: National Institutes of Health; 2022.
