Ektima [4].
Nama Lain : Ektima, ecthyma, deep impetigo, ulcerative impetigo, deep bacterial pyoderma
Definisi
Ektima adalah infeksi bakteri kulit yang lebih dalam daripada impetigo dan melibatkan dermis, yang ditandai dengan ulkus dengan krusta tebal serta penyembuhan yang meninggalkan jaringan parut.¹,²
Epidemiologi
Lebih sering terjadi pada anak-anak dan lansia, terutama pada individu dengan higiene buruk dan kondisi kulit yang tidak terawat. ²,³
Banyak ditemukan di daerah tropis dan lingkungan dengan kepadatan tinggi, karena kelembapan tinggi dan sanitasi yang kurang baik. ³,⁵
Berhubungan dengan status sosial ekonomi rendah, yang meningkatkan risiko infeksi kulit berulang. ⁴,¹²
Lebih sering pada individu dengan imunosupresi, malnutrisi, atau penyakit kronik, yang menurunkan pertahanan kulit terhadap infeksi. ⁵,⁷
Etiologi
Streptococcus pyogenes (utama), dengan kemampuan menginvasi hingga dermis dan menyebabkan nekrosis jaringan.¹,²,³
Staphylococcus aureus sebagai ko-infeksi, terutama pada lesi dengan pembentukan nanah dan destruksi jaringan yang lebih berat.²,³,⁷
Infeksi terjadi melalui pintu masuk seperti luka, abrasi, atau gigitan, yang memungkinkan bakteri masuk ke lapisan kulit yang lebih dalam.²,⁴
Faktor Risiko dan Pencetus
Higiene buruk dapat menyebabkan akumulasi bakteri dan meningkatkan risiko infeksi kulit.²,³
Trauma kulit (luka, abrasi, gigitan) dapat menjadi pintu masuk bakteri ke dermis.²,⁴
Malnutrisi menurunkan imunitas dan kemampuan penyembuhan jaringan.³,⁵
Imunosupresi atau penyakit kronik menyebabkan penurunan pertahanan tubuh terhadap infeksi.⁵,⁷
Lingkungan padat dan sanitasi buruk mempermudah penularan dan kolonisasi bakteri.⁴,¹²
Patofisiologi
Invasi bakteri (Streptococcus pyogenes ± Staphylococcus aureus) melalui kerusakan kulit menyebabkan infeksi mencapai dermis, sehingga proses inflamasi lebih dalam dibanding impetigo.¹,²
Respons inflamasi dan faktor virulensi bakteri memicu destruksi jaringan dan nekrosis lokal, sehingga terbentuk ulkus.³,⁶
Eksudat, debris nekrotik, dan bakteri mengering di permukaan lesi dan membentuk krusta tebal (dirty crust) khas ektima.¹,³
Kerusakan hingga dermis menyebabkan penyembuhan melalui fibrosis, sehingga terbentuk jaringan parut (skar).²,⁵
Anamnesis
Lesi kulit awal berupa pustul atau vesikel yang berkembang menjadi luka (ulkus) akibat infeksi bakteri yang meluas hingga dermis dan menyebabkan nekrosis jaringan.¹,²
Keluhan nyeri ringan hingga sedang pada lesi akibat inflamasi jaringan dalam dan kerusakan dermis.³,⁵
Perjalanan lesi progresif disertai krusta tebal (dirty crust) yang sulit dilepas, yang mencerminkan akumulasi eksudat dan debris nekrotik.¹,³
Riwayat luka, trauma, atau gigitan serangga sebagai pintu masuk bakteri.²,⁴
Riwayat higiene buruk, malnutrisi, atau penyakit kronik/imunosupresi yang mempermudah infeksi kulit dalam.³,⁵,¹²
Pemeriksaan Fisik
Predileksi: terutama pada ekstremitas bawah (tungkai) dan daerah terbuka.¹,³,⁵ Area ini lebih sering mengalami trauma dan paparan lingkungan.
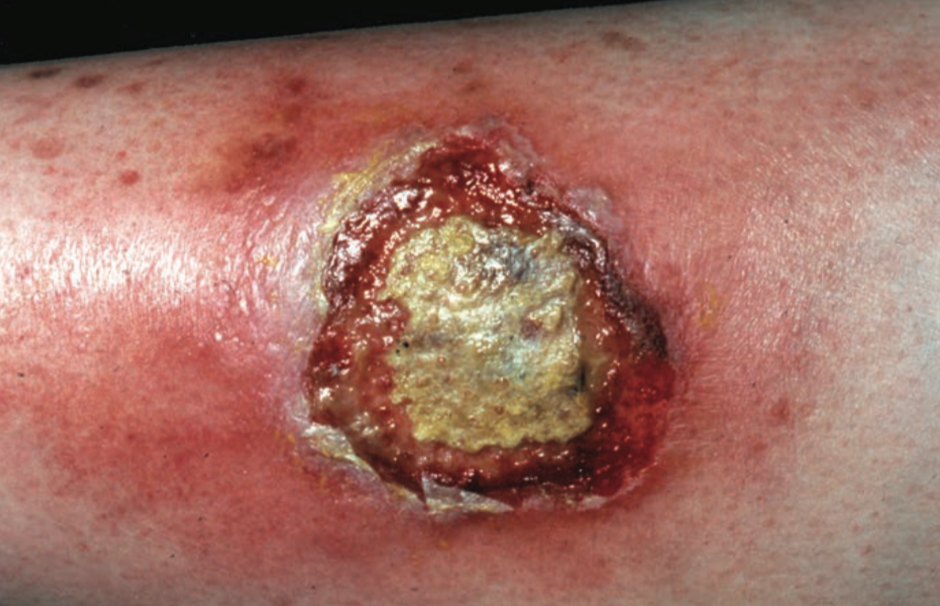
Efloresensi primer: ulkus dangkal yang tertutup krusta tebal dan lekat berwarna kuning keabuan (dirty crust).¹,² Krusta terbentuk akibat akumulasi eksudat dan debris nekrotik pada permukaan lesi.
Bila krusta diangkat, tampak ulkus punched-out dengan tepi meninggi, indurasi, dan dasar berwarna keunguan.²,³ Temuan ini mencerminkan nekrosis jaringan hingga dermis.
Lesi dapat disertai eritem di sekitar ulkus dan nyeri tekan.³,⁵ Hal ini terjadi akibat inflamasi jaringan dalam.
Pada kasus tertentu dapat ditemukan limfadenopati regional.²,³ Hal ini merupakan respons imun terhadap infeksi bakteri.
Pemeriksaan Penunjang
Kultur bakteri. Bertujuan mengidentifikasi etiologi dengan prinsip pertumbuhan mikroorganisme pada media kultur. Hasil menunjukkan Streptococcus pyogenes atau Staphylococcus aureus.²,⁷
Pewarnaan Gram (jika diperlukan). Bertujuan mengidentifikasi jenis bakteri dengan prinsip pewarnaan dinding sel bakteri. Hasil berupa bakteri Gram positif, yaitu Staphylococcus (kokus bergerombol) atau Streptococcus (kokus berderet).³,⁸
Pemeriksaan darah rutin. Bertujuan menilai derajat infeksi sistemik dengan prinsip evaluasi respons inflamasi. Hasil dapat berupa leukositosis pada kasus sedang sampai berat.²,⁷,¹⁴
Konfirmasi diagnosis: dilakukan dengan kultur bakteri sebagai pemeriksaan definitif untuk menentukan etiologi penyebab infeksi.²,⁷
Diagnosis Banding
| Diagnosis | Perbedaan Klinis Utama |
|---|---|
| Impetigo | Lesi superfisial dengan krusta madu (honey-colored crust), tidak membentuk ulkus dan tidak meninggalkan skar.¹,² |
| Ektima gangrenosum | Lesi nekrotik berat dengan dasar kehitaman, biasanya pada pasien imunokompromais dan berkaitan dengan infeksi Pseudomonas.²,¹⁴ |
| Ulkus diabetikum | Ulkus kronis pada area tekanan (kaki) dengan riwayat diabetes, tidak diawali pustul.³,⁵ |
| Pyoderma gangrenosum | Ulkus nyeri dengan tepi violaceous undermined, bersifat autoimun (non-infeksi).²,⁹ |
| Leishmaniasis kutis | Ulkus kronis dengan riwayat perjalanan ke daerah endemik, tidak ada krusta tebal khas.³,⁹ |
| Tinea corporis | Lesi annular dengan tepi aktif berskuama dan central clearing, bukan ulkus.³,⁹ |
Penatalaksanaan
Nonfarmakologis
Perawatan luka dan kebersihan kulit untuk mengurangi beban bakteri dan mempercepat penyembuhan.²,⁴
Kompres NaCl 0,9% pada krusta yang melekat kuat untuk melunakkan dan memudahkan pelepasan krusta, sehingga terapi topikal lebih efektif.³
Farmakologis
Prinsip Terapi Farmakologis
Antibiotik wajib diberikan secara sistemik karena infeksi mencapai dermis.¹,²
Terapi topikal digunakan sebagai terapi tambahan setelah krusta dilepas.²,⁸
Topikal
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antibiotik topikal | Asam fusidat salep 2% | 2×/hari | Menghambat sintesis protein bakteri (elongation factor G).⁸ |
| Mupirocin salep 2% | 2–3×/hari | Menghambat isoleucyl-tRNA synthetase bakteri.⁸ | |
| Retapamulin salep 1% | 2×/hari | Menghambat sintesis protein bakteri pada subunit 50S ribosom.⁸ |
Sistemik
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Penisilin | Amoksisilin tablet 250–500 mg | 4×250–500 mg/hari (25–50 mg/kgBB/hari) | Menghambat sintesis dinding sel bakteri (bakterisidal).²,⁷ |
| Penisilinase-resistant | Kloksasilin kapsul 250–500 mg | 4×250–500 mg/hari (25–50 mg/kgBB/hari) | Stabil terhadap β-laktamase, menghambat dinding sel bakteri.²,⁷ |
| Dikloksasilin kapsul 250–500 mg | 4×250–500 mg/hari (25–50 mg/kgBB/hari) | Menghambat sintesis dinding sel bakteri, efektif untuk Staphylococcus.²,⁷ | |
| Makrolida | Eritromisin tablet 250–500 mg | 4×250–500 mg/hari (25–50 mg/kgBB/hari) | Menghambat sintesis protein bakteri (subunit 50S).²,⁷ |
| Lincosamide | Klindamisin kapsul 150–300 mg | 4×150–300 mg/hari (anak: 15 mg/kgBB/hari) | Menghambat sintesis protein dan toksin bakteri.²,⁷ |
Terapi diberikan selama 7-10 hari
Terapi Pembedahan • Debridement krusta diperlukan untuk mengangkat jaringan nekrotik dan meningkatkan efektivitas terapi topikal.³,⁵
Terapi Simtomatik
| Golongan Obat | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Analgetik–antipiretik | Parasetamol tablet 500 mg | 3–4×500 mg/hari (anak: 10–15 mg/kgBB/dosis) | Menghambat sintesis prostaglandin di sistem saraf pusat, sehingga menurunkan nyeri dan demam.⁷ |
| NSAID | Ibuprofen tablet 200–400 mg | 3×200–400 mg/hari (anak: 5–10 mg/kgBB/dosis) | Menghambat enzim COX sehingga menurunkan prostaglandin dan inflamasi.⁷ |
Komplikasi
Glomerulonefritis pascastreptokokus terjadi akibat reaksi imun terhadap infeksi *Streptococcus* yang menyebabkan deposit kompleks imun di glomerulus ginjal.²,¹⁴
Sepsis terjadi bila bakteri masuk ke sirkulasi sistemik sehingga memicu respons inflamasi sistemik dan disfungsi organ.²,¹⁴
Pneumonia dapat terjadi akibat penyebaran hematogen atau aspirasi bakteri, terutama pada pasien dengan imunitas rendah.²,⁷
Meningitis merupakan komplikasi jarang akibat penyebaran bakteri ke sistem saraf pusat melalui sirkulasi darah.²,¹⁴
Prognosis
Ad vitam (kehidupan): bonam, karena ektima umumnya tidak mengancam jiwa jika ditangani dengan antibiotik yang tepat.¹,²
Ad functionam (fungsi): dubia ad bonam, karena dapat terjadi kerusakan dermis yang meninggalkan jaringan parut (skar).²,⁵
Ad sanationam (kesembuhan): dubia ad bonam, karena sebagian besar kasus sembuh dengan terapi, tetapi dapat meninggalkan skar permanen dan meningkatkan risiko komplikasi jika terlambat ditangani.²,⁵,¹⁴
Edukasi
Menjaga kebersihan kulit dan luka untuk mencegah kolonisasi dan infeksi bakteri lebih lanjut.²,⁴
Menghindari trauma kulit (luka, garukan, gigitan serangga) karena dapat menjadi pintu masuk bakteri ke dermis.²,⁴
Patuh menggunakan antibiotik sesuai durasi terapi untuk mencegah kekambuhan dan komplikasi.²,⁷
Melakukan perawatan luka yang benar, termasuk melepas krusta secara adekuat sebelum pemberian obat topikal, agar terapi lebih efektif.³
Memperbaiki faktor risiko, seperti higiene buruk dan malnutrisi, untuk mencegah infeksi berulang.³,⁵
Memberikan edukasi mengenai tanda bahaya, seperti demam, nyeri bertambah, atau lesi meluas, yang memerlukan evaluasi medis segera.²,¹¹
Kriteria Rujukan
Lesi luas, dalam, atau multipel, terutama dengan tanda nekrosis atau progres cepat.²,¹¹
Tidak respons terhadap terapi dalam 7–10 hari atau terjadi perburukan klinis.²,¹¹
Adanya komplikasi, seperti selulitis, sepsis, atau kecurigaan glomerulonefritis.²,¹⁴
Pasien dengan komorbid berat, seperti imunosupresi, malnutrisi berat, atau penyakit kronis.³,⁵
Diagnosis meragukan atau terdapat kemungkinan diagnosis banding serius, sehingga memerlukan evaluasi lanjutan.²,¹¹
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. 9th ed. New York: McGraw Hill; 2023.
Kang S, Amagai M, Bruckner AL, Enk AH, Margolis DJ, McMichael AJ, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw Hill Education; 2019.
Sehgal VN. Textbook of Clinical Dermatology. New Delhi: Jaypee; 2021.
Shimizu H. Shimizu's Textbook of Dermatology. Sapporo: Hokkaido University Press; 2021.
Motta A. Atlas of Dermatology. Cham: Springer; 2022.
Zappi E. Dermatopathology: Classification of Cutaneous Lesions. Cham: Springer; 2020.
Hylwa SA, Hurliman E, Liu J. Pocket Dermatology. Philadelphia: Wolters Kluwer; 2019.
Mikailov A. Dermatology Prescriptions. New York: McGraw Hill; 2020.
Oakley A. Dermatology Made Easy. London: Scion Publishing; 2017.
Ferringer T. Atlas of Essential Dermatopathology. London: Springer; 2013.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi. Jakarta: PERDOSKI; 2024.
Murtiastutik D, Ervianti E, Agusni I, et al., editors. Atlas Penyakit Kulit dan Kelamin. 2nd ed. Surabaya: Airlangga University Press; 2018.
Murlistyarini S, Prawitasari S, Setyowatie L, et al., editors. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
NCBI Bookshelf. Ecthyma and Deep Bacterial Skin Infections. Bethesda: National Institutes of Health; 2022.
