Dermatitis Seboroik [3A & 4].
Nama Lain : Seborrheic dermatitis, seborrhoeic eczema, dandruff (bentuk ringan), cradle cap (pada bayi).¹,²,⁶
Definisi
Dermatitis seboroik adalah dermatosis inflamasi kronik pada area kaya kelenjar sebasea yang ditandai dengan eritem dan skuama berminyak, serta berkaitan dengan proliferasi Malassezia dan respons imun pejamu.¹,²,⁶
Epidemiologi
Prevalensi sekitar 1–5% pada populasi umum, sehingga termasuk salah satu dermatosis kronik yang sering dijumpai.¹,⁶
Memiliki dua puncak usia, yaitu bayi (infantil) dan dewasa muda hingga usia paruh baya.²
Lebih sering terjadi pada pria, kemungkinan terkait aktivitas kelenjar sebasea.²,³
Berkaitan dengan kondisi tertentu, seperti HIV dan penyakit neurologis (misalnya Parkinson).²,⁶
Predileksi pada area kaya sebum, seperti skalp, wajah (nasolabial, alis), dan dada.¹,³
Etiologi
Malassezia spp. sebagai faktor utama yang berperan dalam terjadinya inflamasi kulit.¹,²,⁶
Produksi sebum meningkat yang menyediakan lingkungan optimal untuk pertumbuhan jamur.²
Respons imun host yang abnormal terhadap Malassezia sehingga memicu inflamasi.²,⁶
Faktor Risiko
Produksi sebum berlebih dapat meningkatkan pertumbuhan Malassezia.²
Imunosupresi, misalnya pada HIV, dapat memperberat inflamasi.²,⁶
Stres dapat memicu kekambuhan melalui mekanisme imun dan hormonal.²
Penyakit neurologis, seperti Parkinson, berkaitan dengan perubahan regulasi sebum.²,⁶
Faktor lingkungan, seperti cuaca dingin, dapat memperburuk gejala.²
Klasifikasi
Berdasarkan Usia
Infantil: terjadi pada bayi, biasanya berupa cradle cap dengan skuama tebal pada skalp.¹
Dewasa: bersifat kronik dan kambuhan dengan lesi pada area seboroik.¹,²
Klasifikasi Berdasarkan Derajat Keparahan
Ringan: lesi berupa skuama halus (ketombe) dengan eritem minimal atau tidak ada. Lesi biasanya terbatas pada skalp dan tidak menimbulkan keluhan bermakna.²
Sedang: terdapat eritem jelas dengan skuama berminyak. Lesi dapat melibatkan wajah (lipatan nasolabial, alis) atau dada, serta disertai pruritus ringan hingga sedang.²
Berat: lesi luas dengan inflamasi nyata. Kondisi dapat disertai krusta atau eksudasi, bersifat kambuhan, dan mengganggu kualitas hidup.²
Patofisiologi
Terjadi peningkatan kolonisasi Malassezia pada area dengan kadar sebum tinggi.¹,²
Malassezia memetabolisme lipid sebum menjadi asam lemak bebas yang bersifat iritatif bagi kulit.²
Proses ini memicu aktivasi sistem imun dan pelepasan sitokin proinflamasi, seperti IL-1 dan TNF-α.²,⁶
Terjadi peningkatan turnover epidermis sehingga terbentuk skuama berminyak.¹,²
Inflamasi kronik menimbulkan eritem pada area seboroik dan menyebabkan perjalanan penyakit yang kronik-kambuhan.²
Anamnesis
Ketombe kronik pada kulit kepala akibat peningkatan turnover epidermis dan aktivitas Malassezia.¹
Bercak merah dan kulit kasar akibat proses inflamasi kronik pada area seboroik.²
Gatal ringan hingga sedang yang dapat memberat saat berkeringat, berkaitan dengan iritasi dan inflamasi kulit.²
Lesi dapat berupa keropeng berbau akibat akumulasi sebum dan kolonisasi mikroorganisme.²
Distribusi lesi pada area seboroik, seperti wajah, skalp, dan dada, berkaitan dengan banyaknya kelenjar sebasea.¹
Bersifat kronik dan mudah kambuh, dipengaruhi oleh faktor imun dan lingkungan.²
Keluhan dapat memberat pada kondisi tertentu, seperti cuaca dingin atau lingkungan kering, serta faktor stres.²
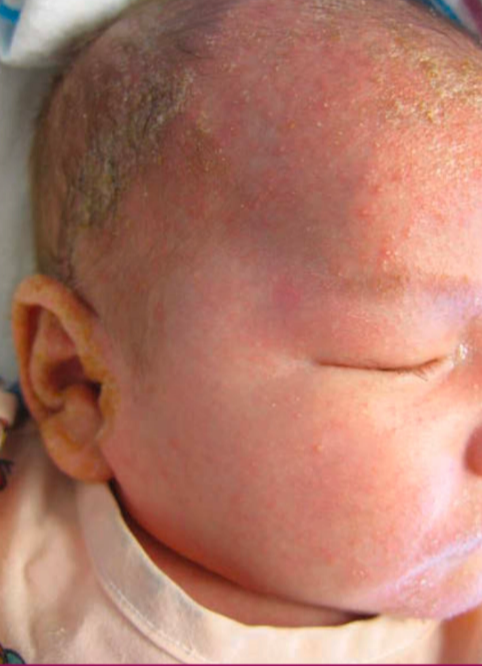
Khusus bayi (infantil):
Cradle cap pada usia 2 hingga 10 minggu, berupa krusta tebal kekuningan berminyak pada skalp.¹
Biasanya tidak gatal, karena respons inflamasi minimal pada bayi.¹
Pemeriksaan Fisik
Predileksi
Area seboroik (kaya kelenjar sebasea) meliputi:
Kepala: kulit kepala, telinga luar, saluran telinga, retroaurikular.¹
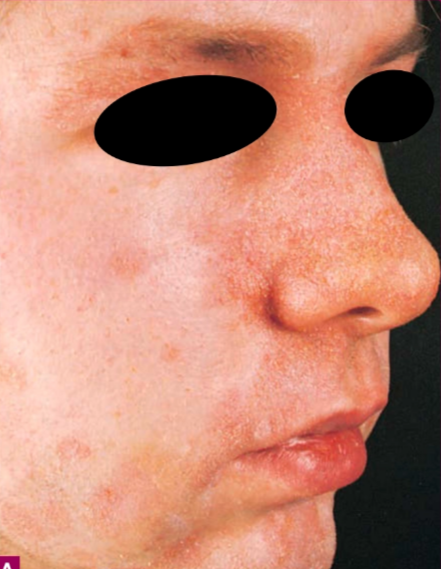
Wajah: alis, kelopak mata, dahi, lipatan nasolabial, dan dagu.¹
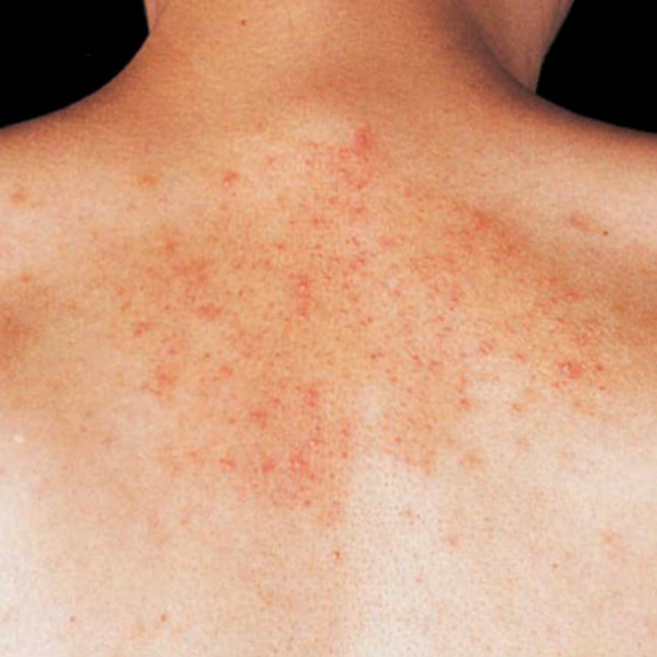
Badan atas: presternum, interskapula, dan areola mammae.²
Dapat mengenai daerah lipatan seperti aksila, inframammae, umbilikus, lipat paha, anogenital, dan lipatan gluteal akibat kelembapan dan oklusi.²
Efloresensi
Lesi berupa makula, papula, atau plak eritematosa berwarna kemerahan hingga kekuningan.¹
Terdapat skuama berminyak kekuningan dengan ketebalan bervariasi akibat peningkatan turnover epidermis.¹,²
Dapat disertai krusta kering atau basah akibat akumulasi sebum dan debris.²
Pada kulit kepala, lesi tampak sebagai ketombe pada bentuk ringan tanpa inflamasi yang jelas.¹
Khusus Bayi (Infantil)
Lesi berupa krusta tebal kekuningan berminyak (cradle cap) pada kulit kepala.¹
Umumnya tidak disertai gatal karena inflamasi minimal.¹
Pemeriksaan Penunjang
Pemeriksaan klinis merupakan metode utama untuk diagnosis. Prinsipnya adalah mengidentifikasi lesi khas, dengan temuan eritem dan skuama berminyak pada area seboroik.¹,²
Pemeriksaan lampu Wood bertujuan membedakan dengan diagnosis lain. Prinsipnya adalah menilai fluoresensi lesi di bawah sinar ultraviolet, dengan temuan fluoresensi negatif pada dermatitis seboroik, sedangkan eritrasma menunjukkan fluoresensi merah bata.²
Pemeriksaan KOH 10–20% dilakukan untuk menyingkirkan tinea. Prinsipnya adalah melarutkan keratin untuk melihat elemen jamur, dengan temuan spora atau blastokonidia tanpa hifa.²
Histopatologi (jarang diperlukan) bertujuan konfirmasi pada kasus atipikal. Prinsipnya adalah evaluasi jaringan kulit, dengan temuan gambaran dermatitis kronik dengan spongiosis.²,⁴
Diagnosis Banding
| Diagnosis | Perbedaan dengan Dermatitis Seboroik |
|---|---|
| Tinea kapitis | Ditemukan KOH positif dengan hifa pada lesi kepala. |
| Psoriasis vulgaris | Skuama tebal berlapis dengan tanda Auspitz. |
| Dermatitis kontak | Lesi sesuai pola pajanan iritan atau alergen. |
| Rosacea | Eritema wajah tanpa skuama berminyak. |
| Kandidiasis intertriginosa | Lesi di lipatan dengan lesi satelit khas. |
| Eritrasma | Fluoresensi merah bata pada lampu Wood. |
| Tinea cruris | Lesi berbatas tegas dengan tepi aktif meninggi. |
| Otomikosis / otitis eksterna | Keluhan dominan pada telinga dengan infeksi lokal. |
| Dermatitis atopik (bayi) | Gatal dominan dengan riwayat atopik. |
| Skabies (bayi) | Gatal hebat terutama malam hari dengan lesi khas di sela jari. |
| Erupsi obat | Riwayat konsumsi obat seperti metildopa atau klorpromazin. |
Penatalaksanaan
Terapi bertujuan mengontrol inflamasi, menurunkan kolonisasi Malassezia, dan mengurangi skuama. Pendekatan terapi bersifat jangka panjang karena penyakit ini kronik dan mudah kambuh.²,³
Nonfarmakologis
Berikan edukasi bahwa penyakit ini bersifat kronik dan mudah kambuh.³
Anjurkan untuk menghindari faktor pencetus, seperti stres dan iritan.²
Anjurkan untuk menjaga kebersihan kulit dan rambut secara rutin.²
Farmakologis
Prinsip Terapi Farmakologis
Antijamur untuk menurunkan kolonisasi yeast lipofilik
Antiinflamasi untuk mengurangi eritem
Antipruritus bila terdapat gatal
Terapi Topikal
Kulit Kepala
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antijamur | Ketokonazol 2% (sampo) | 2–3×/minggu, digunakan 3–5 menit sebelum dibilas | Menghambat sintesis ergosterol jamur |
| Antijamur | Selenium sulfida 2,5% (sampo) | 2–3×/minggu | Menurunkan proliferasi sel dan jamur |
| Antijamur | Zinc pyrithione 1–2% (sampo) | 2–3×/minggu | Antifungal dan antiproliferatif |
Khusus bayi (cradle cap):
Lakukan kompres dengan minyak mineral atau minyak zaitun hangat selama 8–12 jam.
Lepaskan skuama dengan sikat halus.
Lanjutkan dengan penggunaan sampo antijamur.
Wajah dan Badan
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antijamur topikal | Ketokonazol 2%, mikonazol 2%, klotrimazol 1% (krim) | 1–2×/hari selama 2–4 minggu | Menghambat sintesis ergosterol |
| Kortikosteroid ringan | Hidrokortison 1–2,5%, fluosinolon 0,025% | 1–2×/hari maksimal 1–2 minggu | Menghambat inflamasi |
Antipruritus
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antihistamin | CTM 4 mg, loratadin 10 mg, cetirizine 10 mg | 1–2×/hari | Menghambat reseptor H1 |
Sistemik (untuk Kasus Sedang–Berat / Refrakter)
| Golongan | Obat dan Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antijamur sistemik | Ketokonazol 200 mg | 1×/hari selama 1–2 minggu | Menghambat sintesis ergosterol |
| Antijamur sistemik | Itrakonazol 100 mg | 2×/hari selama 1–2 minggu | Menghambat sintesis ergosterol |
| Kortikosteroid sistemik | Prednison / deksametason | jangka pendek, tapering | Antiinflamasi sistemik |
Komplikasi
Infeksi sekunder dapat terjadi akibat garukan yang merusak barier kulit. Pada kasus berat, kondisi ini dapat menyebabkan sikatriks dan mengganggu pertumbuhan rambut.²
Rambut rontok dapat terjadi akibat inflamasi kronik pada skalp yang mengganggu folikel rambut.²
Eritroderma dapat terjadi akibat penggunaan terapi topikal yang tidak tepat atau iritasi berlebihan, termasuk paparan sinar matahari.²
Penyakit Leiner (eritroderma deskuamativum) merupakan komplikasi berat pada bayi, berupa eritroderma luas akibat gangguan imun.²
Gangguan kosmetik berupa eritem dan skuama yang tampak jelas, sehingga memengaruhi kualitas hidup pasien.¹
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena penyakit tidak mengancam jiwa dan jarang menimbulkan komplikasi berat.¹,²
Ad functionam (terhadap fungsi): bonam, karena tidak menyebabkan gangguan fungsi organ secara permanen.²
Ad sanationam (terhadap kesembuhan): dubia ad bonam, karena penyakit bersifat kronik dan kambuhan meskipun dapat dikontrol dengan terapi.²,³
Edukasi
Jelaskan bahwa penyakit ini bersifat kronik dan kambuhan, sehingga terapi bertujuan mengontrol gejala.²
Anjurkan menjaga kebersihan kulit dan rambut dengan mencuci secara teratur menggunakan sampo yang sesuai.²
Anjurkan menghindari faktor pencetus, seperti stres, kurang tidur, dan iritan.²
Anjurkan menggunakan obat secara teratur sesuai anjuran, meskipun gejala sudah membaik, untuk mencegah kekambuhan.²
Anjurkan menghindari penggunaan obat topikal berlebihan, terutama kortikosteroid, tanpa pengawasan medis.²
Kriteria Rujukan
Dermatitis seboroik sedang hingga berat yang tidak membaik dengan terapi awal di layanan primer.²
Lesi luas atau melibatkan banyak area tubuh dengan inflamasi berat.²
Kecurigaan diagnosis lain, seperti psoriasis, tinea, atau kondisi dermatologis lain yang menyerupai.²
Disertai kondisi sistemik, seperti HIV atau penyakit neurologis yang memperberat penyakit.²,⁶
Terjadi komplikasi, seperti infeksi sekunder atau eritroderma.²
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. Edisi ke-9. New York: McGraw-Hill; 2023.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. Edisi ke-9. New York: McGraw-Hill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi di Indonesia. Jakarta: PERDOSKI; 2024.
Hylwa SA, Hurliman E, Liu J. Pocket Dermatology. New York: Springer; 2020.
Boediardja SA, Budimulja U. Ilmu Penyakit Kulit dan Kelamin. Edisi ke-7. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2019.
StatPearls Publishing. Seborrheic Dermatitis. Treasure Island, FL: StatPearls Publishing; 2024.
Borda LJ, Wikramanayake TC. Seborrheic Dermatitis and Dandruff: A Comprehensive Review. J Clin Investig Dermatol. 2020.
