
Dermatitis Perioral [3A].
Nama Lain : Periorificial dermatitis, steroid-induced dermatitis, rosacea-like dermatitis.
Definisi
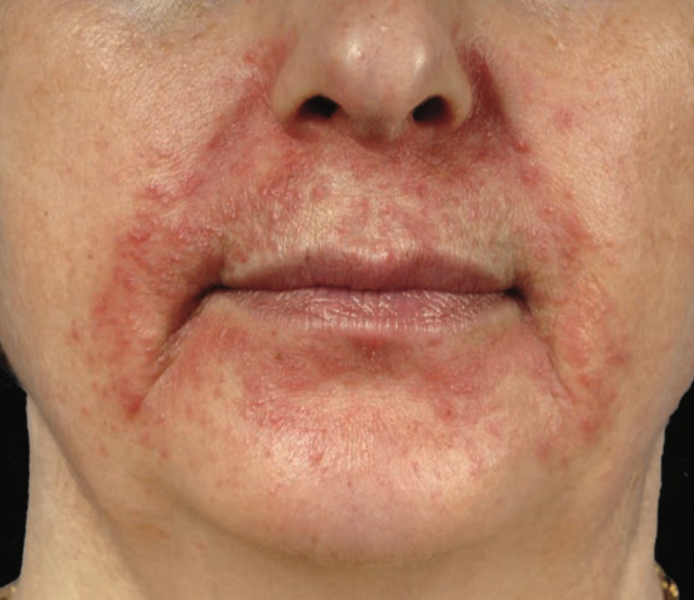
Dermatitis perioral adalah dermatitis inflamasi kronik yang ditandai papul eritematosa kecil di sekitar mulut, hidung, atau mata dengan sparing pada vermilion border bibir.¹,²
Etiologi
Penggunaan kortikosteroid topikal poten (terutama steroid terfluorinasi) pada wajah sebagai faktor pencetus utama.
Fluorinated steroid adalah kortikosteroid topikal poten yang mengandung atom fluor, dengan penetrasi dan efek anti-inflamasi tinggi namun berisiko menyebabkan gangguan barrier kulit dan memicu dermatitis perioral.
Kosmetik atau produk perawatan kulit yang bersifat oklusif atau iritatif yang dapat mengganggu barrier kulit.
Pasta gigi yang mengandung fluor atau bahan iritan.
Gangguan barrier kulit dan inflamasi pada folikel pilosebasea.
Perubahan mikrobioma kulit yang berperan dalam inflamasi lokal.¹-⁵
Epidemiologi
Dermatitis perioral paling sering terjadi pada wanita usia 20–45 tahun.
Lebih jarang terjadi pada pria dan anak-anak.
Penggunaan kortikosteroid topikal pada wajah merupakan faktor risiko utama.
Prevalensi relatif rendah tetapi sering dijumpai pada praktik dermatologi klinis.²-⁷
Faktor Risiko
Penggunaan kortikosteroid topikal pada wajah (terutama jangka panjang).
Penggunaan kosmetik atau produk perawatan kulit yang oklusif seperti pelembap berat atau foundation.
Pasta gigi yang mengandung fluor atau bahan iritan.
Jenis kelamin wanita usia muda–dewasa, kemungkinan berkaitan dengan faktor hormonal dan penggunaan kosmetik.
Paparan iritan kulit atau produk perawatan wajah berlebihan yang mengganggu barrier kulit.²-⁷
Patofisiologi
Penggunaan kortikosteroid topikal menyebabkan kulit menjadi lebih tipis dan barrier kulit rusak.
Barrier yang rusak membuat kulit menjadi lebih sensitif terhadap iritan dan mikroorganisme.
Terjadi inflamasi di sekitar folikel rambut (perifolikular) akibat respon imun lokal.
Setelah steroid dihentikan, muncul rebound inflamasi yang memperberat lesi.
Timbul papul eritematosa kecil di sekitar mulut dengan sparing vermilion border (kondisi di mana lesi tidak mengenai batas bibir, sehingga terdapat area normal di antara bibir dan lesi kulit di sekitarnya).¹-⁴
Anamnesis
Papul kemerahan di sekitar mulut, muncul perlahan akibat inflamasi perifolikular.
Keluhan gatal, rasa terbakar, atau rasa kulit tertarik (tightness) akibat gangguan barrier kulit dan iritasi lokal.
Lesi sering mengganggu secara kosmetik, sehingga pasien datang berobat meskipun keluhan subjektif ringan.
Riwayat penggunaan kortikosteroid topikal pada wajah, sebagai faktor pencetus utama.
Riwayat penggunaan kosmetik atau produk perawatan wajah tertentu yang bersifat oklusif atau iritatif.¹-⁴
Pemeriksaan Fisik
Predileksi:
Daerah perioral (lokasi utama)
Dapat meluas ke perinasal
Dapat meluas ke periocular (jarang) akibat penyebaran inflamasi periorifisial
Efloresensi:
Papul eritematosa kecil monomorfik
Dapat disertai vesikel atau pustula di atas dasar eritema
Kadang terdapat skuama halus
Distribusi berkelompok dan simetris akibat inflamasi perifolikular
Sparing vermilion border (clear zone ±5 mm) sebagai tanda khas
Tidak ditemukan komedo, membedakan dengan acne vulgaris.¹,²,³,⁵
Pemeriksaan Penunjang
Pemeriksaan klinis: bertujuan menegakkan diagnosis; prinsipnya adalah evaluasi morfologi dan distribusi lesi pada wajah; hasil yang diharapkan berupa papul eritematosa monomorfik di area perioral dengan sparing vermilion border, sehingga biasanya sudah cukup untuk diagnosis.
Biopsi kulit (jarang dilakukan): bertujuan menyingkirkan diagnosis banding pada kasus atipikal; prinsipnya pemeriksaan histopatologi jaringan kulit; hasil yang ditemukan berupa inflamasi perifolikular dengan infiltrasi sel inflamasi.
Pemeriksaan mikrobiologi (kultur bakteri/jamur): bertujuan mengeksklusi infeksi lain; prinsipnya identifikasi mikroorganisme dari lesi; hasil biasanya negatif atau tidak spesifik pada dermatitis perioral.¹-⁵
Diagnosis Banding
| Diagnosis | Perbedaan utama |
|---|---|
| Dermatitis kontak alergi | Terdapat riwayat kontak alergen (misalnya pasta gigi, lipstik) dengan distribusi sesuai area pajanan. |
| Dermatitis atopik | Terdapat riwayat atopi (asma, rinitis alergi, dermatitis atopik sebelumnya) dan biasanya lesi tidak terbatas perioral. |
| Dermatitis seboroik | Ditandai skuama tebal kekuningan pada area seboroik seperti lipatan nasolabial dan alis. |
| Rosacea | Didominasi eritema difus dan telangiektasia pada pipi, hidung, dan dahi tanpa sparing khas. |
| Acne vulgaris | Ditemukan komedo (komedo terbuka/tertutup) yang tidak terdapat pada dermatitis perioral. |
Penatalaksanaan
Langkah utama terapi adalah menghilangkan faktor pencetus, terutama penggunaan kortikosteroid topikal pada wajah.²,³
Non-farmakologis
Menghentikan kortikosteroid topikal pada wajah.
Menghindari kosmetik atau produk perawatan wajah yang oklusif atau iritatif.
Menggunakan pembersih wajah yang lembut (gentle cleanser).
Edukasi mengenai perawatan kulit minimal (zero therapy) untuk memulihkan barrier kulit.
Setelah penghentian steroid, dapat terjadi flare sementara (rebound dermatitis) sebelum kondisi membaik.²-⁷
Farmakologis (sesuai PPK PERDOSKI 2024)
Prinsip terapi :
Menghentikan kortikosteroid topikal (wajib) sebagai faktor pencetus utama.
Menggunakan obat dengan efek dominan anti-inflamasi, bukan hanya antibakteri.
Pemilihan terapi berdasarkan derajat keparahan dan luas lesi.
Terapi diberikan selama 4–8 minggu hingga perbaikan klinis.¹-³
Terapi Topikal (Lini Pertama)
| Golongan obat | Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Antibiotik topikal | Metronidazol 0,75–1% | 1–2× sehari | Menghambat pembentukan reactive oxygen species (ROS) dari neutrofil, menurunkan ekspresi sitokin proinflamasi (IL-1, TNF-α), serta menekan inflamasi perifolikular, dengan efek antibakteri tambahan terhadap flora anaerob. |
| Antibiotik topikal | Eritromisin 2% | 2× sehari | Berikatan dengan subunit ribosom 50S bakteri sehingga menghambat sintesis protein, sekaligus menurunkan kemotaksis neutrofil dan produksi mediator inflamasi, sehingga mengurangi inflamasi folikel. |
| Antibiotik topikal | Klindamisin 1% | 2× sehari | Menghambat sintesis protein bakteri (50S) serta menekan aktivitas neutrofil dan produksi enzim proteolitik, sehingga menurunkan inflamasi perifolikular dan kerusakan jaringan. |
Terapi topikal biasanya diberikan selama 4–8 minggu sampai terjadi perbaikan klinis.⁶,⁸
Terapi Topikal Alternatif
| Golongan obat | Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Asam dikarboksilat | Asam azelat 20% (krim) / 15% (gel) | 2× sehari | Menghambat produksi ROS dan sitokin proinflamasi, serta menormalkan keratinisasi folikel, sehingga menurunkan inflamasi. |
| Retinoid topikal | Adapalene 0,1% gel | 1× sehari | Mengikat reseptor retinoid (RAR-β/γ), menormalkan diferensiasi keratinosit, dan menurunkan inflamasi folikel, sehingga mengurangi lesi. |
Terapi Sistemik
Terapi sistemik diberikan pada kondisi:
Lesi luas
Tidak respons terhadap terapi topikal
Penyakit menetap atau rekuren.⁶,⁸
| Golongan obat | Obat | Dosis | Farmakodinamik |
|---|---|---|---|
| Tetrasiklin | Doksisiklin | 100 mg/hari | Menghambat aktivitas matrix metalloproteinase (MMP), menurunkan kemotaksis neutrofil, serta menghambat produksi sitokin proinflamasi (IL-1, TNF-α), sehingga menekan inflamasi perifolikular selain efek antibakteri. |
| Tetrasiklin | Minosiklin | 50–100 mg/hari | Menekan aktivasi neutrofil, menghambat pelepasan ROS dan sitokin inflamasi, serta memiliki penetrasi jaringan tinggi, sehingga efektif mengurangi inflamasi pada unit pilosebasea. |
| Makrolida | Eritromisin oral | 500 mg/hari | Menghambat sintesis protein bakteri (subunit 50S) serta menurunkan kemotaksis leukosit dan produksi mediator inflamasi, sehingga berperan sebagai antibakteri dan anti-inflamasi. |
Durasi terapi biasanya 4–8 minggu hingga lesi membaik.⁸,¹⁰
Komplikasi
Kekambuhan (rekurensi): terjadi bila faktor pencetus (terutama kortikosteroid topikal) tidak dihentikan, sehingga inflamasi kulit berulang.
Hiperpigmentasi atau hipopigmentasi pasca inflamasi: akibat proses inflamasi kronik yang mempengaruhi melanosit, terutama pada kulit dengan fototipe lebih gelap.
Perburukan lesi (flare/rebound): dapat terjadi setelah penghentian steroid secara mendadak akibat rebound inflamasi dari disfungsi barrier kulit.
Gangguan kualitas hidup: lesi pada wajah menyebabkan distres psikologis dan gangguan kosmetik, meskipun penyakit tidak berat secara sistemik.¹-⁴
Prognosis
Ad vitam (terhadap kehidupan): bonam, tidak mengancam nyawa dan tidak melibatkan organ sistemik.
Ad functionam (terhadap fungsi): bonam, tidak menimbulkan gangguan fungsi organ dan hanya terbatas pada kulit wajah.
Ad sanationam (terhadap kesembuhan): bonam, umumnya membaik dengan penghentian faktor pencetus dan terapi adekuat, meskipun dapat terjadi rekurensi bila pencetus tidak dihindari.¹-³
Edukasi
Hindari penggunaan kortikosteroid topikal pada wajah tanpa indikasi medis, karena dapat memperburuk kondisi dan memicu kekambuhan dermatitis perioral.
Gunakan produk perawatan kulit yang ringan (non-komedogenik, non-iritatif) untuk membantu pemulihan barrier kulit.
Hindari penggunaan kosmetik berlebihan atau produk oklusif, karena dapat memperparah inflamasi kulit.
Jelaskan bahwa setelah penghentian steroid dapat terjadi flare sementara (rebound) sebelum kondisi membaik.
Anjurkan perawatan kulit sederhana (minimal skincare/zero therapy) sampai lesi membaik.
Anjurkan kontrol kembali bila lesi tidak membaik, meluas, atau sering kambuh.¹-⁴
Kriteria Rujukan
Diagnosis tidak jelas atau atipikal, sehingga memerlukan evaluasi lebih lanjut oleh dokter spesialis.
Tidak membaik dengan terapi lini pertama setelah 4–8 minggu, menunjukkan kemungkinan diagnosis lain atau terapi tidak adekuat.
Lesi luas, berat, atau melibatkan area periocular signifikan, yang memerlukan penatalaksanaan lebih lanjut.
Kambuh berulang (rekuren) meskipun faktor pencetus sudah dihindari dan terapi adekuat diberikan.
Gangguan kualitas hidup yang signifikan, terutama akibat masalah kosmetik pada wajah.¹-⁴