
Dermatitis Kontak Iritan (DKI) [3A].
Nama Lain : Irritant contact dermatitis (ICD), Primary irritant dermatitis, Toxic contact dermatitis
Definisi
Dermatitis kontak iritan (DKI) adalah peradangan kulit yang terjadi akibat kerusakan langsung barier epidermis oleh paparan zat iritan tanpa melibatkan mekanisme imunologis spesifik.¹,²
Etiologi
Dermatitis kontak iritan disebabkan oleh paparan zat kimia atau faktor fisik yang merusak lapisan stratum korneum kulit.
Beberapa zat iritan yang sering menyebabkan DKI meliputi:
Deterjen dan sabun yang dapat menghilangkan lipid pelindung kulit.
Asam, alkali, dan pelarut organik yang menyebabkan kerusakan langsung pada sel epidermis.
Kosmetik atau produk pembersih rumah tangga yang mengandung alkohol atau surfaktan.
Paparan air berulang yang dapat merusak fungsi barier kulit.²-⁵
Epidemiologi
Dermatitis kontak merupakan salah satu penyakit kulit paling sering dijumpai dalam praktik dermatologi.
Sekitar 80% dermatitis kontak merupakan dermatitis kontak iritan.
Lebih sering terjadi pada pekerja yang sering kontak dengan bahan kimia atau air, seperti petugas kebersihan dan tenaga kesehatan.
Di Indonesia, dermatitis kontak termasuk penyakit kulit yang sering ditemukan di layanan kesehatan primer.¹,²,⁶,⁷
Klasifikasi
Dermatitis kontak iritan dapat diklasifikasikan berdasarkan pola paparan dan mekanisme kerusakan kulit sebagai berikut.
Dermatitis kontak iritan akut. Terjadi setelah paparan tunggal terhadap zat iritan kuat, seperti asam atau alkali, yang menyebabkan kerusakan kulit secara cepat.
Dermatitis kontak iritan kronis kumulatif. Terjadi akibat paparan berulang terhadap iritan ringan, seperti sabun, deterjen, atau air, dalam jangka waktu lama sehingga barier kulit rusak secara bertahap.
Dermatitis kontak iritan traumatik. Disebabkan oleh faktor fisik, seperti gesekan, tekanan, atau trauma mekanik, yang merusak lapisan epidermis.
Dermatitis kontak iritan subjektif. Ditandai dengan sensasi perih, terbakar, atau tidak nyaman pada kulit, tanpa disertai perubahan lesi yang jelas.¹,²,³,⁴,⁸
Patofisiologi
Paparan zat iritan pada kulit, seperti deterjen, bahan kimia, pelarut, atau paparan air berulang yang dapat merusak lapisan pelindung kulit.
Kerusakan stratum korneum, yang menyebabkan peningkatan kehilangan air transepidermal (transepidermal water loss) dan penurunan fungsi barier kulit.
Aktivasi keratinosit dan pelepasan mediator inflamasi, seperti sitokin proinflamasi yang memicu respons inflamasi lokal pada kulit.
Terjadinya inflamasi pada epidermis dan dermis superfisial, yang secara klinis menimbulkan eritema, edema, papula, atau vesikel pada fase akut.
Pada paparan kronis dapat terjadi hiperkeratosis, skuama, fisura, dan likenifikasi akibat kerusakan barier kulit yang berlangsung berulang.¹,²,³,⁴,⁹
Anamnesis
Riwayat paparan zat iritan, seperti deterjen, sabun, bahan kimia rumah tangga, kosmetik, pelarut, atau paparan air berulang (wet work).
Keluhan gatal, perih, atau sensasi terbakar pada kulit, yang sering muncul segera atau beberapa jam setelah paparan zat iritan.
Riwayat kontak dengan iritan kuat, seperti asam, basa, atau bahan kimia industri, yang biasanya menimbulkan keluhan cepat setelah pajanan.
Paparan berulang dengan iritan lemah, seperti sabun, deterjen, atau air, yang dapat menyebabkan iritasi kumulatif dan keluhan muncul secara bertahap.
Kelainan kulit muncul setelah kontak dengan zat tertentu atau setelah paparan berulang dalam jangka waktu lama.
Lokasi kelainan sesuai dengan area yang kontak dengan iritan, misalnya pada tangan, lengan, atau area yang sering terpapar bahan kimia.
Riwayat pekerjaan atau aktivitas sehari-hari yang berisiko menyebabkan paparan iritan, seperti petugas kebersihan, tenaga kesehatan, atau pekerjaan yang sering kontak dengan air dan bahan kimia.
Pada umumnya tidak ditemukan riwayat alergi spesifik terhadap zat tertentu, sehingga membantu membedakan dengan dermatitis kontak alergi.¹-⁴
Pemeriksaan Fisik
Predileksi
Tangan dan jari tangan, terutama pada individu dengan paparan deterjen, sabun, atau bahan kimia secara berulang.
Lengan bawah, pada area yang sering kontak dengan bahan kimia atau cairan iritan.
Wajah dan leher, terutama akibat paparan kosmetik atau bahan pembersih.
Area kulit yang sering terpapar air atau bahan kimia, misalnya pada pekerja yang melakukan wet work seperti petugas kebersihan atau tenaga kesehatan.¹-⁴
Efloresensi
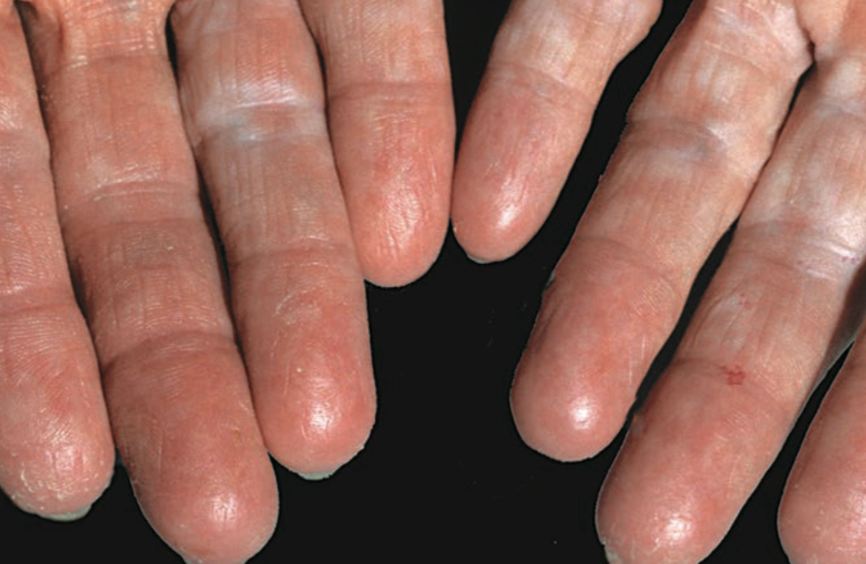
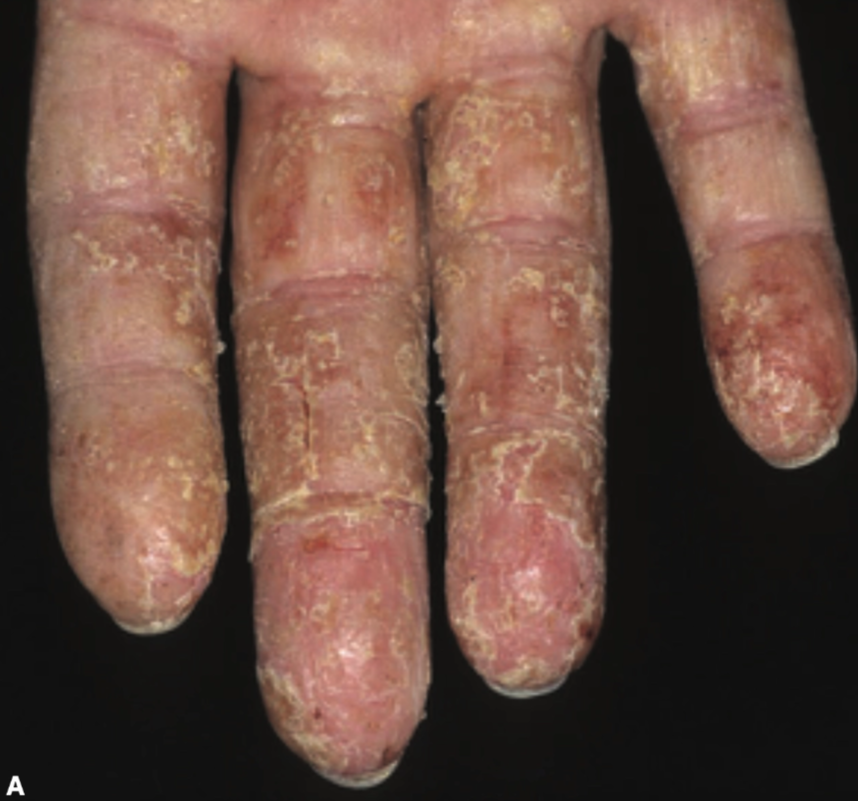
Stadium akut
Eritema dan edema pada area yang terpapar iritan.¹,²
Papula dan vesikel, terutama setelah paparan iritan kuat.²,³
Bula atau nekrosis pada kasus iritasi berat akibat bahan kimia kuat.¹,³
Eksudasi dan krusta pada lesi dengan kerusakan epidermis.²,⁴
Stadium subakut
Eritema ringan dengan papula dan skuama.¹,²
Krusta tipis, dengan inflamasi yang mulai berkurang.²,³
Stadium kronis
Kulit kering dan skuama akibat iritasi berulang.¹,²
Likhenifikasi akibat iritasi kronis atau garukan berulang.²,³
Fisura atau retakan kulit, terutama pada tangan dan jari.¹,⁴
Pemeriksaan Penunjang
Patch test dapat dilakukan untuk membedakan dermatitis kontak iritan dengan dermatitis kontak alergi. Pada dermatitis kontak iritan, hasil pemeriksaan ini biasanya negatif karena tidak melibatkan mekanisme imunologis.
Biopsi kulit dapat dipertimbangkan pada kasus dengan diagnosis sulit atau tidak khas. Pemeriksaan histopatologi umumnya menunjukkan spongiosis epidermis, kerusakan keratinosit, dan infiltrasi sel inflamasi pada epidermis.
Pemeriksaan mikrobiologi dapat dilakukan bila terdapat kecurigaan infeksi sekunder, misalnya infeksi bakteri pada lesi yang mengalami erosi atau ekskoriasi.¹-⁵
Diagnosis Banding¹-⁶
| Diagnosis | Perbedaan dengan Dermatitis Kontak Iritan |
|---|---|
| Dermatitis kontak alergi | Melibatkan reaksi hipersensitivitas tipe IV terhadap alergen; lesi dapat meluas melewati area kontak dan patch test biasanya positif. |
| Dermatitis atopik | Biasanya terdapat riwayat atopi (asma, rinitis alergi, atau dermatitis atopik sebelumnya) dan distribusi lesi khas pada area fleksural. |
| Psoriasis | Ditandai plak eritematosa berbatas tegas dengan skuama tebal keperakan, sering pada siku, lutut, dan kulit kepala. |
| Tinea corporis | Lesi berbentuk annular dengan tepi aktif dan skuama di perifer, biasanya disertai hasil pemeriksaan KOH positif. |
| Urtikaria | Lesi berupa wheal atau edema dermal yang bersifat sementara, biasanya hilang dalam waktu kurang dari 24 jam tanpa skuama. |
Penatalaksanaan
Non-Farmakologis
Menghindari paparan zat iritan yang menyebabkan dermatitis.
Menggunakan sarung tangan atau alat pelindung diri saat bekerja dengan bahan kimia.
Menggunakan emolien secara rutin untuk memperbaiki barier kulit.²,³,⁷
Farmakologis
Prinsip terapi :
Kortikosteroid topikal untuk menekan inflamasi kulit.¹,²
Antihistamin oral untuk mengurangi pruritus atau rasa perih.²,³
Kortikosteroid sistemik pada kasus berat atau luas.¹,²
Antibiotik bila terdapat infeksi bakteri sekunder.²,³
Emolien untuk memperbaiki barier kulit.¹,²
| Kondisi | Golongan | Obat | Dosis | Farmakodinamik |
|---|---|---|---|---|
| Kasus akut | Kortikosteroid topikal potensi sedang | Mometason furoat, betametason valerate | Oles 1–2×/hari | Menekan inflamasi dan menghambat pelepasan mediator inflamasi.¹,² |
| Lesi basah / eksudatif | Kompres basah | NaCl 0,9% atau larutan Burow | Kompres 2–3×/hari | Mengurangi eksudasi, mengeringkan lesi, dan menurunkan inflamasi lokal.²,³ |
| Kasus kronis | Kortikosteroid topikal potensi kuat | Clobetasol propionat | Oles 1–2×/hari | Menghambat inflamasi dan mengurangi hiperproliferasi epidermis pada lesi kronis.¹,² |
| Antihistamin oral | Antihistamin generasi 1–2 | Cetirizine, Loratadine, Fexofenadine, Chlorpheniramine maleate (CTM) | Cetirizine 10 mg/hari, Loratadine 10 mg/hari, Fexofenadine 120–180 mg/hari, CTM 4 mg 2–3×/hari | Menghambat reseptor H1 sehingga mengurangi pruritus.²,³ |
| Infeksi sekunder | Antibiotik topikal | Mupirosin | Oles 2–3×/hari | Menghambat sintesis protein bakteri, terutama terhadap Staphylococcus aureus.²,³ |
Edukasi
Menghindari atau meminimalkan kontak dengan zat iritan, seperti deterjen, sabun keras, bahan kimia, atau pelarut.
Menggunakan sarung tangan pelindung saat bekerja dengan bahan kimia atau saat kontak dengan air dalam waktu lama.
Menggunakan emolien secara rutin untuk memperbaiki dan menjaga fungsi barier kulit.
Menghindari mencuci tangan terlalu sering dengan sabun keras serta menggunakan pembersih yang lebih lembut.
Menghindari garukan berlebihan untuk mencegah kerusakan kulit dan infeksi sekunder.
Segera kontrol ke fasilitas kesehatan bila lesi tidak membaik atau semakin meluas.¹-¹⁰
Kriteria Rujukan
Pasien dermatitis kontak iritan perlu dirujuk ke dokter spesialis kulit dan kelamin apabila ditemukan kondisi berikut:
Lesi luas atau derajat berat yang tidak dapat ditangani dengan terapi topikal di layanan primer.
Tidak ada perbaikan setelah terapi optimal dan eliminasi iritan selama periode observasi.
Diagnosis tidak pasti atau sulit dibedakan dengan dermatitis kontak alergi atau penyakit kulit lain.
Terdapat komplikasi, seperti infeksi bakteri sekunder atau dermatitis kronis dengan likenifikasi.
Kebutuhan pemeriksaan lanjutan, misalnya patch test untuk menyingkirkan dermatitis kontak alergi.¹-¹⁰
Komplikasi
Infeksi bakteri sekunder, terjadi akibat kerusakan barier kulit sehingga bakteri seperti Staphylococcus aureus mudah masuk dan menyebabkan impetiginisasi pada lesi.
Likhenifikasi, yaitu penebalan kulit dengan penonjolan garis kulit yang jelas akibat garukan kronis dan inflamasi berkepanjangan.
Dermatitis kronis, terjadi bila paparan iritan berlangsung berulang dalam waktu lama sehingga menyebabkan kulit kering, skuama, dan fisura persisten.
Gangguan fungsi kulit, misalnya pada dermatitis tangan kronis yang dapat menyebabkan nyeri, fisura, dan kesulitan melakukan aktivitas sehari-hari.¹-⁴
Prognosis
Prognosis ad vitam (terhadap kelangsungan hidup): bonam, karena dermatitis kontak iritan tidak merupakan penyakit yang mengancam jiwa.
Prognosis ad functionam (terhadap fungsi organ atau aktivitas): bonam, karena pada sebagian besar kasus tidak menyebabkan gangguan fungsi permanen, meskipun pada dermatitis kronis terutama di tangan dapat menimbulkan nyeri, fisura, dan ketidaknyamanan saat beraktivitas.
Prognosis ad sanationam (terhadap kemungkinan kesembuhan): bonam, karena lesi umumnya membaik atau sembuh setelah paparan zat iritan dihentikan dan terapi yang tepat diberikan.¹-³