
Dermatitis Atopik [2-4].
Nama Lain : Atopic dermatitis, Atopic eczema, Eczema atopikum, Flexural eczema
Definisi
Dermatitis atopik adalah penyakit inflamasi kulit kronis yang ditandai oleh pruritus, lesi ekzematosa kambuhan, serta gangguan fungsi barier epidermis yang berhubungan dengan faktor genetik, imunologis, dan lingkungan.¹,²
Epidemiologi
Dermatitis atopik merupakan salah satu penyakit kulit inflamasi kronis yang paling sering ditemukan, terutama pada anak-anak.
Prevalensi global diperkirakan sekitar 10–20% pada anak dan 1–3% pada dewasa.
Sekitar 60% kasus muncul sebelum usia 1 tahun dan 85% sebelum usia 5 tahun.
Penyakit ini lebih sering terjadi pada individu dengan riwayat atopi dalam keluarga seperti asma atau rinitis alergi.
Di negara berkembang termasuk Indonesia, dermatitis atopik merupakan salah satu diagnosis dermatologi yang sering ditemukan di layanan kesehatan primer.¹-³
Faktor Risiko
Riwayat atopi dalam keluarga (asma, rinitis alergi, dermatitis atopik) yang menunjukkan predisposisi genetik terhadap penyakit atopik.
Mutasi gen filaggrin yang menyebabkan gangguan barier epidermis dan peningkatan transepidermal water loss (TEWL).
Disfungsi barier kulit dan xerosis kronis yang mempermudah penetrasi alergen dan mikroorganisme.
Kolonisasi *Staphylococcus aureus* pada kulit yang memperberat inflamasi dermatitis atopik.¹,²,³,⁸
Faktor Pencetus
Iritan kulit, seperti sabun alkalis
(alkaline soaps), deterjen, parfum, atau bahan kimia rumah tangga.
Alergen lingkungan, terutama tungau debu rumah, bulu hewan, dan serbuk sari.
Keringat dan suhu panas yang meningkatkan pruritus dan inflamasi kulit.
Perubahan iklim terutama udara dingin dan kering yang memperburuk xerosis.
Stres psikologis yang dapat memicu eksaserbasi dermatitis atopik.¹-⁵,⁷,⁸
Etiologi
Mutasi gen filaggrin yang menyebabkan gangguan fungsi barier epidermis dan meningkatkan transepidermal water loss (TEWL).
Disregulasi imun Th2 yang meningkatkan sitokin IL-4, IL-5, dan IL-13, serta IgE.
Disfungsi barier kulit yang mempermudah penetrasi alergen dan iritan.
Kolonisasi *Staphylococcus aureus* yang memperburuk inflamasi dermatitis atopik.
Faktor lingkungan seperti alergen inhalan, iritan, dan perubahan iklim.¹,²,³,⁶,⁸
Klasifikasi
Dermatitis atopik ringan: skor SCORAD <25, dengan lesi terbatas, pruritus ringan, serta respons baik terhadap terapi topikal dasar.
Dermatitis atopik sedang: skor SCORAD 25–50, dengan lesi lebih luas, pruritus sedang, serta sering memerlukan terapi antiinflamasi topikal yang lebih intensif.
Dermatitis atopik berat: skor SCORAD >50, ditandai lesi luas, pruritus berat, dan gangguan tidur, serta sering memerlukan terapi sistemik atau fototerapi.¹²
Selain itu, secara klinis dikenal variasi berikut.
Dermatitis atopik kronik, yaitu dermatitis atopik yang berlangsung lama, disertai likenifikasi, penebalan kulit, dan hiperpigmentasi akibat garukan kronis.
Dermatitis atopik rekalsitran, yaitu dermatitis atopik yang tidak respons terhadap terapi standar dan sering mengalami kekambuhan berulang, sehingga memerlukan terapi lanjutan, seperti fototerapi atau imunosupresan sistemik.¹³
Patofisiologi
Patogenesis dermatitis atopik melibatkan interaksi kompleks antara gangguan barier kulit, disregulasi sistem imun, serta faktor genetik dan lingkungan.¹,²
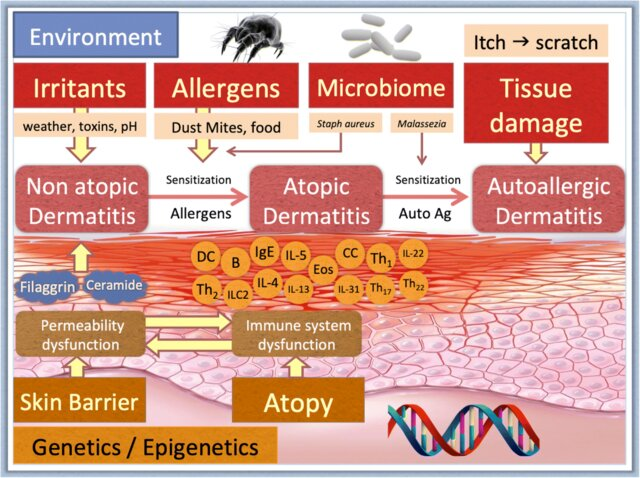
Proses patofisiologi terjadi melalui beberapa mekanisme berikut:
Faktor genetik dan epigenetik meningkatkan predisposisi atopi, terutama melalui mutasi gen filaggrin yang mengganggu struktur stratum korneum dan menurunkan kadar lipid kulit, seperti ceramide.
Disfungsi barier kulit meningkatkan permeabilitas epidermis dan transepidermal water loss (TEWL), sehingga kulit menjadi kering dan lebih mudah ditembus iritan, alergen, serta mikroorganisme.
Paparan lingkungan, seperti iritan (pH, toksin, cuaca), alergen (tungau debu, makanan), serta perubahan mikrobioma kulit, memicu sensitisasi imun.
Terjadi disregulasi sistem imun dengan dominasi respons T helper 2 (Th2) yang meningkatkan produksi sitokin, seperti IL-4, IL-5, IL-13, dan IL-31, serta meningkatkan IgE, sehingga memicu inflamasi kulit.
Kolonisasi mikroorganisme, terutama Staphylococcus aureus dan Malassezia, memperkuat inflamasi melalui toksin dan superantigen.
Siklus gatal–garuk (itch–scratch cycle) menyebabkan kerusakan jaringan kulit (tissue damage), yang semakin memperburuk disfungsi barier dan inflamasi kronis.
Pada fase lanjut, dapat terjadi reaksi autoalergik, ketika kerusakan jaringan melepaskan autoantigen yang mempertahankan inflamasi dermatitis atopik.¹,³,⁸
Anamnesis
Pruritus kronis yang sering memburuk pada malam hari hingga mengganggu tidur.
Keluhan kulit berulang (kambuhan) yang sering muncul kembali setelah pajanan faktor pencetus yang sama, seperti sabun, debu, keringat, atau perubahan cuaca.
Riwayat lesi kulit sejak bayi atau masa kanak-kanak, dengan perjalanan penyakit kronis serta remisi–eksaserbasi.
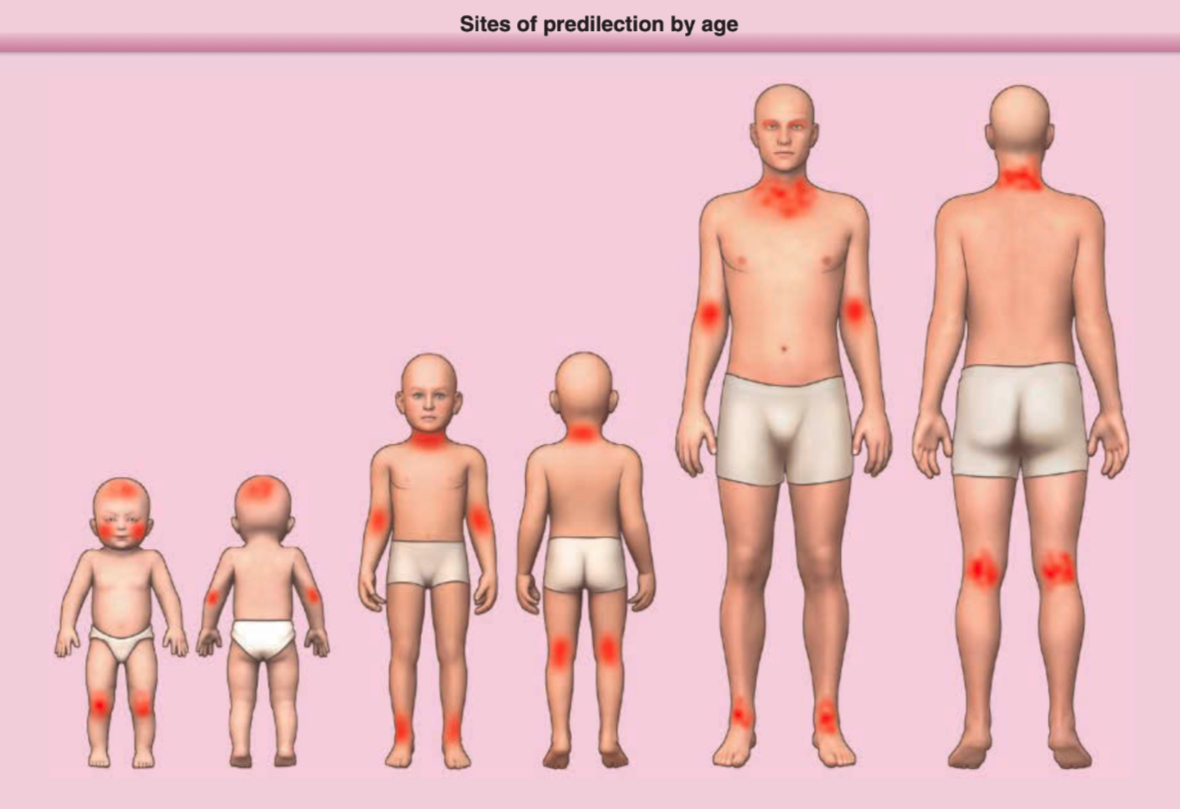
Distribusi lesi khas sesuai usia, misalnya pada wajah dan ekstensor pada bayi, atau lipatan fleksural pada anak dan dewasa.
Riwayat atopi pada pasien atau keluarga, seperti asma bronkial, rinitis alergi, atau konjungtivitis alergi.
Keluhan alergi lain yang menyertai, misalnya bersin berulang, hidung gatal atau berair, atau riwayat alergi makanan.¹,²,³,⁸
Pemeriksaan Fisik
Dennie–Morgan fold, yaitu lipatan infraorbital ganda pada kelopak mata bawah.
Allergic shiner, berupa hiperpigmentasi atau warna keunguan di sekitar mata akibat kongesti vena periorbital pada pasien dengan alergi.
White dermatographism, yaitu munculnya garis pucat pada kulit setelah digores akibat vasokonstriksi abnormal pada kulit atopik.
Hiperlinearitas palmar, yaitu garis pada telapak tangan tampak lebih banyak dan lebih jelas.
Keratosis pilaris, berupa papula folikular keratotik yang sering ditemukan pada lengan atau paha.¹,²,³,⁸
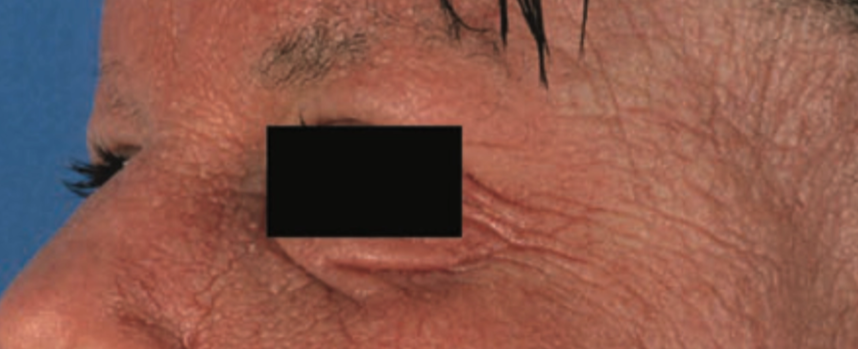
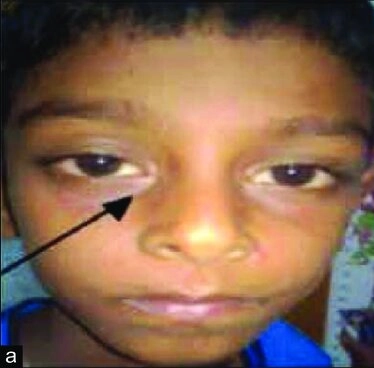
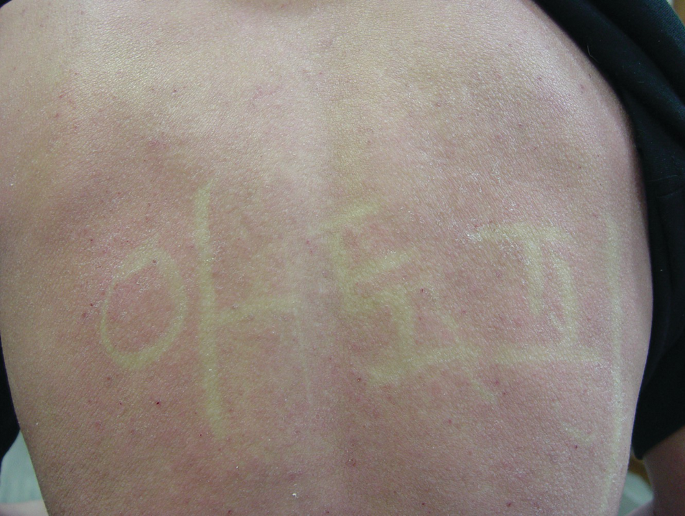
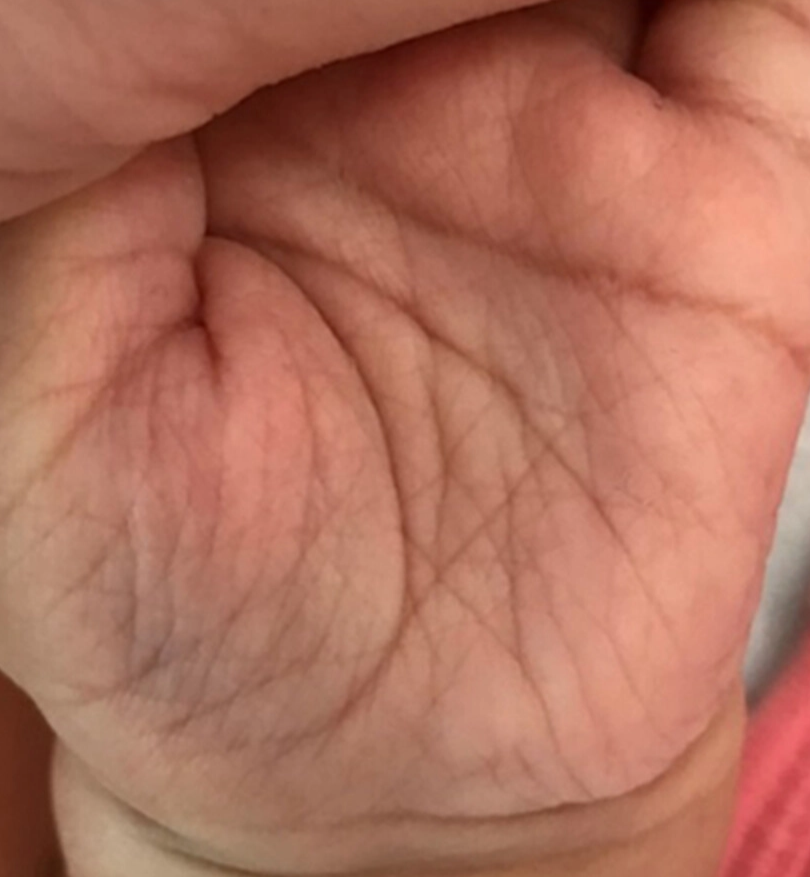
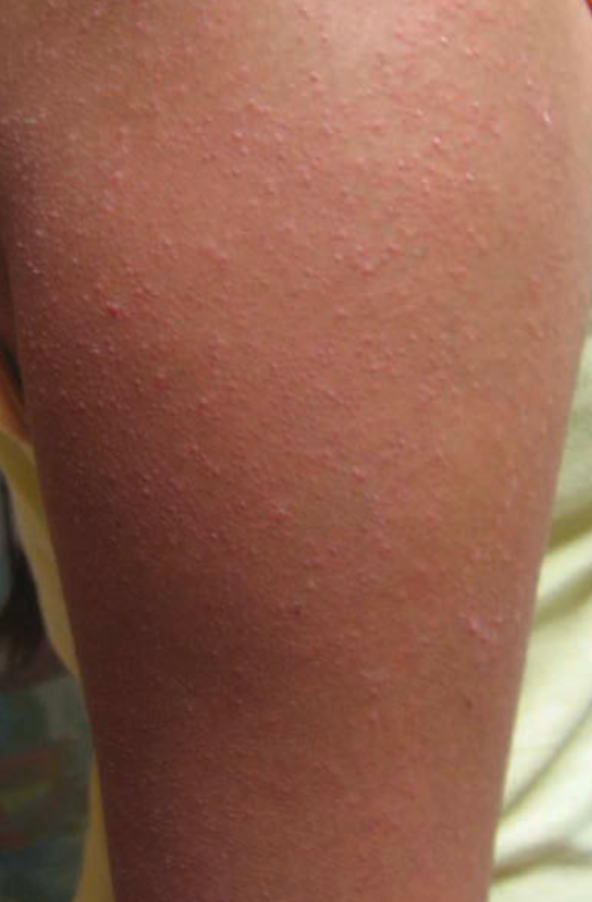
Distribusi ini merupakan predileksi pola klinis khas dermatitis atopik yang membantu dalam penegakan diagnosis klinis.³,⁴
Pemeriksaan Penunjang
IgE serum total, untuk menilai komponen alergi pada pasien. Pada banyak kasus dermatitis atopik ditemukan peningkatan kadar IgE yang mencerminkan respons imun tipe Th2.
Skin prick test, untuk mengidentifikasi sensitisasi terhadap alergen inhalan atau makanan yang dapat memicu eksaserbasi dermatitis atopik.
Patch test, dilakukan bila dicurigai dermatitis kontak alergi sebagai diagnosis banding atau sebagai faktor yang memperberat dermatitis atopik.
Kultur bakteri pada lesi kulit, untuk mendeteksi infeksi bakteri sekunder, terutama Staphylococcus aureus, pada lesi yang mengalami eksudasi atau tidak membaik dengan terapi standar.
Biopsi kulit, jarang diperlukan dan biasanya dilakukan pada kasus atipikal atau diagnosis yang meragukan, dengan gambaran histopatologi berupa spongiosis epidermis dan infiltrasi sel inflamasi pada dermis.¹,²,⁸
Diagnosis
Diagnosis dermatitis atopik ditegakkan secara klinis berdasarkan kriteria Hanifin–Rajka
Terdiri dari kriteria mayor dan minor.
Diagnosis ditegakkan bila ditemukan ≥3 kriteria mayor dan ≥3 kriteria minor.¹⁴
Diagnosis Banding¹,²,³,⁴,⁸
| Diagnosis Banding | Perbedaan dengan Dermatitis Atopik |
|---|---|
| Dermatitis kontak alergi | Lesi muncul pada area kontak dengan alergen dengan batas lebih jelas dan berhubungan dengan pajanan zat tertentu. |
| Dermatitis kontak iritan | Disebabkan paparan langsung zat iritan tanpa mekanisme imunologis dan biasanya terbatas pada area yang terpapar. |
| Dermatitis seboroik | Lesi pada area seboroik seperti kulit kepala, wajah, dan dada dengan skuama berminyak serta pruritus biasanya lebih ringan. |
| Psoriasis | Plak eritematosa berbatas tegas dengan skuama putih keperakan dan sering mengenai area ekstensor seperti siku dan lutut. |
| Tinea corporis | Lesi annular dengan tepi aktif dan clearing di bagian tengah, disebabkan oleh infeksi dermatofit. |
Penatalaksanaan
Penatalaksanaan dermatitis atopik bertujuan untuk memperbaiki barier kulit, mengurangi inflamasi, mengontrol pruritus, serta mencegah kekambuhan. Penatalaksanaan dilakukan secara bertahap sesuai derajat keparahan penyakit.²,³
Non-Farmakologis
Edukasi pasien dan keluarga mengenai sifat penyakit yang kronis dan kambuhan, pentingnya kepatuhan terapi, serta cara perawatan kulit yang benar.
Menghindari faktor pencetus, seperti sabun alkalis, deterjen, iritan kimia, debu rumah, keringat, dan alergen tertentu yang dapat memperburuk inflamasi kulit.
Perawatan kulit dengan emolien secara rutin untuk memperbaiki barier epidermis dan menurunkan transepidermal water loss (TEWL). Emolien dianjurkan digunakan minimal 2–3 kali sehari
Mandi dengan air hangat menggunakan pembersih lembut (syndet), kemudian mengoleskan emolien segera setelah mandi untuk mempertahankan hidrasi kulit.
Menjaga hidrasi dan perlindungan kulit, seperti menggunakan pakaian berbahan lembut (misalnya katun) dan menghindari bahan yang dapat mengiritasi kulit seperti wol atau kain kasar.¹-.³
Farmakologis
Prinsip Terapi
Kortikosteroid topikal untuk menekan inflamasi kulit.
Inhibitor kalsineurin topikal untuk mengontrol respons imun, terutama pada area sensitif.
Antihistamin oral untuk mengurangi pruritus.
Kortikosteroid sistemik atau imunosupresan pada kasus sedang–berat atau rekalsitran.
Antibiotik bila terdapat infeksi bakteri sekunder.
Fototerapi atau terapi biologik pada kasus berat yang tidak respons terhadap terapi konvensional.¹,²,³,⁷,⁸,¹⁰
| Golongan Obat | Obat dan Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Kortikosteroid topikal potensi rendah–sedang | Hidrokortison 1%, Desonide, Triamcinolone | Oles 1–2×/hari pada lesi | Menghambat pelepasan mediator inflamasi dan menekan respons imun lokal. |
| Kortikosteroid topikal potensi kuat | Betametason dipropionat, Mometason furoat, Clobetasol propionat | Oles 1–2×/hari pada lesi kronis atau berat | Menekan inflamasi kulit dan mengurangi proliferasi sel inflamasi. |
| Inhibitor kalsineurin topikal | Tacrolimus salep 0,03–0,1%, Pimecrolimus krim 1% | Oles 2×/hari | Menghambat aktivasi sel T dan produksi sitokin inflamasi. |
| Antihistamin oral | Cetirizine, Loratadine, Fexofenadine, Chlorpheniramine maleate | Cetirizine 10 mg/hari, Loratadine 10 mg/hari, Fexofenadine 120–180 mg/hari, CTM 4 mg 2–3×/hari | Menghambat reseptor H1 sehingga mengurangi pruritus. |
| Kortikosteroid sistemik | Prednison, Metilprednisolon | 0,5–1 mg/kgBB/hari jangka pendek | Menekan respons imun dan inflamasi sistemik pada kasus berat. |
| Imunosupresan sistemik | Siklosporin | 3–5 mg/kgBB/hari | Menghambat aktivasi limfosit T dan produksi sitokin inflamasi. |
Terapi Lini Lanjut
Digunakan pada dermatitis atopik sedang hingga berat yang tidak respons terhadap terapi topikal.
Fototerapi (NB-UVB) menekan aktivitas sel T dan produksi sitokin inflamasi pada kulit, sehingga mengurangi inflamasi dan pruritus.
Imunosupresan sistemik (siklosporin, metotreksat, azathioprine, mycophenolate mofetil) menghambat aktivasi dan proliferasi limfosit T, sehingga menurunkan respons imun yang berlebihan.
Terapi biologik (dupilumab) menghambat jalur IL-4 dan IL-13 pada respons imun Th2, sehingga menurunkan inflamasi alergik pada dermatitis atopik.
Inhibitor JAK (upadacitinib, abrocitinib) menghambat jalur sinyal JAK-STAT yang memediasi berbagai sitokin inflamasi, sehingga menurunkan respons imun dan pruritus.
Terapi antimikroba menghambat pertumbuhan atau membunuh bakteri patogen, terutama Staphylococcus aureus, yang dapat memperburuk inflamasi kulit.¹,²,⁸,¹⁰
Edukasi
Menjelaskan bahwa dermatitis atopik bersifat kronis dan dapat kambuh, sehingga memerlukan perawatan jangka panjang.
Menggunakan emolien secara rutin untuk menjaga kelembapan dan memperbaiki barier kulit.
Menghindari faktor pencetus, seperti sabun alkalis, deterjen, debu, keringat, dan alergen tertentu.
Memotong kuku dan menghindari garukan berlebihan untuk mencegah kerusakan kulit dan infeksi sekunder.
Menggunakan obat sesuai anjuran dokter dan kontrol bila gejala tidak membaik.¹-⁴
Kriteria Rujukan
Dermatitis atopik derajat sedang–berat atau lesi luas yang sulit dikontrol.
Tidak ada perbaikan setelah terapi optimal di layanan primer selama ±2 minggu.
Kecurigaan komplikasi, seperti infeksi bakteri sekunder yang berat.
Kasus rekalsitran atau sering kambuh yang memerlukan terapi lanjutan seperti fototerapi atau imunosupresan sistemik.³,¹³
Komplikasi
Infeksi bakteri sekunder, terutama oleh Staphylococcus aureus, akibat kerusakan barier kulit dan garukan kronis yang mempermudah masuknya bakteri.
Eczema herpeticum, yaitu infeksi virus Herpes simplex yang dapat menyebabkan lesi vesikular luas serta kondisi sistemik serius pada pasien dermatitis atopik.
Likhenifikasi kronis, berupa penebalan kulit akibat siklus gatal–garuk (itch–scratch cycle) yang berlangsung lama.
Hiperpigmentasi atau hipopigmentasi pascainflamasi, yang terjadi setelah inflamasi kulit kronis.
Gangguan tidur, akibat pruritus kronis yang sering memburuk pada malam hari.¹,²,³,⁸
Prognosis
Ad vitam *(terhadap kelangsungan hidup): bonam*, karena dermatitis atopik merupakan penyakit inflamasi kulit kronis yang tidak mengancam jiwa.
Ad functionam *(terhadap fungsi organ): bonam*, karena umumnya tidak menyebabkan gangguan fungsi organ permanen, meskipun pruritus kronis dapat mengganggu aktivitas dan kualitas hidup pasien.
Ad sanationam *(terhadap kemungkinan sembuh): dubia ad bonam*, karena penyakit bersifat kronis dan kambuhan, tetapi banyak kasus mengalami perbaikan seiring bertambahnya usia dengan terapi yang adekuat dan kontrol faktor pencetus.¹,²,⁸