Cutaneus Larva Migran [4].
Nama Lain : Creeping eruption, hookworm-related cutaneous larva migrans, sandworm disease, creeping dermatosis.¹,²,⁶
Definisi
Cutaneous larva migrans adalah infestasi kulit oleh larva nematoda, terutama cacing tambang, yang bermigrasi di epidermis dan menimbulkan lesi linear serpiginosa yang progresif disertai gatal hebat.¹,²,⁶
Epidemiologi
CLM banyak ditemukan di wilayah tropis dan subtropis dengan iklim hangat dan lembap.¹,⁷
CLM sering terjadi pada individu yang sering terpapar tanah atau pasir, seperti anak-anak, wisatawan pantai, dan pekerja luar ruangan.²,⁴,⁶
CLM berkaitan dengan lingkungan dengan sanitasi buruk serta keberadaan hewan reservoir anjing atau kucing.³,⁵
Kasus meningkat pada wilayah dengan kebiasaan berjalan tanpa alas kaki.¹,²
Etiologi
Ancylostoma braziliense merupakan penyebab CLM yang paling sering.¹,²,⁶
Spesies lain, seperti Ancylostoma caninum, juga dapat menyebabkan infeksi pada manusia.²,⁶
Larva berasal dari hookworm pada hewan (anjing dan kucing) yang mencemari tanah atau pasir.²,⁵
Faktor Risiko
Tidak memakai alas kaki saat di pantai meningkatkan kontak langsung dengan pasir yang terkontaminasi larva.¹,²
Anak-anak yang bermain di pasir sering kontak langsung dengan tanah tanpa proteksi.²,⁴
Pekerjaan seperti tukang kebun sering terpapar tanah yang terkontaminasi.²,⁵
Kontak dengan tanah atau pasir yang terkontaminasi kotoran anjing atau kucing sebagai reservoir larva hookworm.²,⁵
Patofisiologi
Larva hookworm menembus kulit melalui kontak dengan tanah atau pasir terkontaminasi, biasanya di antara stratum korneum dan stratum germinativum.¹,³,⁶
Penetrasi memicu reaksi inflamasi awal dengan eosinofilia lokal.²
Larva tidak mampu menembus membran basal karena tidak memiliki kemampuan enzimatik untuk menginvasi jaringan manusia lebih dalam, sehingga tetap terbatas pada epidermis.¹,²
Larva kemudian bermigrasi secara lateral di epidermis dengan kecepatan beberapa milimeter hingga sentimeter per hari.¹
Migrasi membentuk lesi linear serpiginosa yang khas secara klinis.¹,²
Produk antigenik larva memicu pelepasan mediator inflamasi yang menyebabkan eritema dan pruritus hebat.²,⁶
Larva akhirnya mati dalam beberapa minggu hingga bulan, tetapi selama periode tersebut dapat menimbulkan gejala dan lesi yang progresif.²
Garukan akibat pruritus dapat menyebabkan ekskoriasi dan meningkatkan risiko infeksi sekunder.²
Anamnesis
Gatal hebat yang semakin memberat akibat reaksi inflamasi terhadap migrasi larva di epidermis.¹,³
Lesi terasa bergerak atau memanjang setiap hari, sesuai dengan migrasi larva secara lateral.²,⁴
Riwayat berjalan tanpa alas kaki di pantai atau tanah yang terkontaminasi larva.¹,²
Keluhan muncul beberapa hari setelah paparan, sesuai waktu penetrasi dan migrasi larva.²
Tidak disertai gejala sistemik karena larva terbatas pada epidermis dan tidak masuk ke sirkulasi.¹,²
Pemeriksaan Fisik
Predileksi
Lokasi yang sering berkontak dengan tanah atau pasir, seperti telapak kaki, tungkai, bokong, paha, dan daerah perianal.¹,³
Dapat mengenai bagian tubuh lain yang terpapar larva secara langsung.²
Efloresensi
Lesi muncul 1–5 hari setelah paparan akibat penetrasi dan migrasi larva.²
Awalnya berupa papula eritematosa disertai rasa gatal, panas, atau nyeri akibat reaksi inflamasi.²
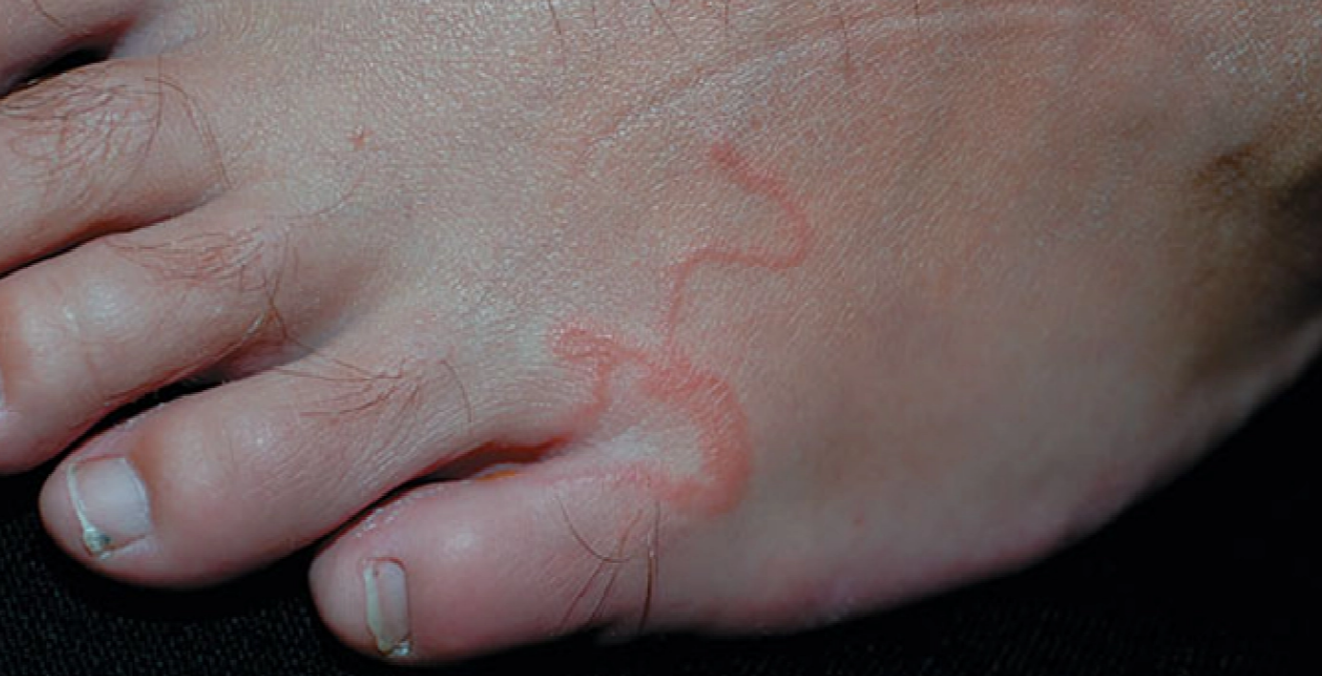
Berkembang menjadi lesi linear serpiginosa berwarna kemerahan, sedikit meninggi, dan dapat membentuk pola polisiklik sebagai tanda khas CLM.¹,³
Lesi dapat memanjang dengan kecepatan sekitar ±2 cm/hari sesuai migrasi larva di epidermis.¹
Dapat disertai vesikel atau bula pada ujung lesi akibat reaksi inflamasi lokal.²
Pada kasus jarang dapat terjadi folikulitis eosinofilik berupa banyak papula dan pustula, terutama di daerah bokong.²
Lesi biasanya berlangsung 2–8 minggu bila tidak diterapi, kemudian menghilang seiring kematian larva.²
Pemeriksaan Penunjang
Pemeriksaan klinis merupakan metode utama untuk menegakkan diagnosis. Prinsipnya adalah mengidentifikasi morfologi lesi khas, berupa lesi linear serpiginosa yang progresif.¹,²,³
Biopsi kulit (jarang diperlukan) bertujuan untuk konfirmasi pada kasus atipikal. Prinsipnya adalah evaluasi histopatologi, tetapi larva sering sulit ditemukan karena migrasi cepat di epidermis.²,⁶
Pemeriksaan laboratorium umumnya tidak diperlukan. Pada beberapa kasus dapat ditemukan eosinofilia ringan akibat respons imun terhadap larva.²,⁵
Diagnosis Banding
| Diagnosis | Perbedaan dengan *Cutaneus Larva Migran * |
|---|---|
| Skabies | Terdapat burrow pendek dengan distribusi khas (sela jari, pergelangan), tidak membentuk lesi serpiginosa panjang. |
| Larva currens | Migrasi sangat cepat (cm/jam) dengan lesi tidak menetap, berbeda dengan CLM yang lebih lambat. |
| Dermatofitosis (tinea corporis) | Lesi berbatas tegas dengan tepi aktif dan tidak bergerak. |
| Dermatitis kontak | Lesi sesuai area pajanan tanpa pola serpiginosa dan tidak progresif. |
| Gigitan serangga | Lesi berupa papul statis tanpa migrasi atau pola linear. |
Penatalaksanaan
Terapi bertujuan mengeradikasi larva, mengurangi inflamasi, dan mencegah komplikasi. Terapi sistemik menjadi pilihan utama karena efektivitasnya tinggi.¹,³,⁴
Nonfarmakologis
Menghindari paparan ulang dengan menggunakan alas kaki.¹
Menjaga kebersihan lingkungan serta hewan reservoir.³
Farmakologis
Prinsip Terapi Farmakologis
Eradikasi larva dengan obat anthelmintik sebagai terapi utama.¹,³,⁴
Pemilihan terapi berdasarkan luas dan jumlah lesi (terbatas atau luas).¹
Terapi sistemik menjadi lini pertama karena lebih efektif membunuh larva.³,⁴
Terapi topikal dapat digunakan sebagai alternatif pada lesi terbatas.²
Terapi diberikan untuk mempercepat penyembuhan dan mengurangi pruritus hebat.²
Terapi diberikan dengan durasi yang adekuat untuk mencegah kekambuhan dan progresivitas lesi.²
Sistemik
Sebagai lini utama
| Golongan | Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik |
|---|---|---|---|
| Anthelmintik | Albendazole (tablet 400 mg) | 1×400 mg/hari selama 3 hari | Menghambat mikrotubulus larva |
| Anthelmintik | Ivermectin (tablet 3 mg / 6 mg) | 200 µg/kgBB dosis tunggal | Menyebabkan paralisis larva |
| Anthelmintik | Thiabendazole (tablet 500 mg) | 50 mg/kgBB/hari dibagi 2 dosis (maks 3 g/hari) selama 2–5 hari | Menghambat metabolisme energi larva |
Topikal
Untuk Lesi Terbatas
| Golongan | Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik |
|---|---|---|---|
| Anthelmintik topikal | Thiabendazole 10% (krim) | 3–4×/hari selama 5–7 hari | Menghambat metabolisme larva lokal |
| Anthelmintik topikal | Albendazole 10% (krim) | 3–4×/hari | Efek larvasidal lokal |
Simptomatik
| Keluhan | Terapi & Sediaan | Dosis | Farmakodinamik |
|---|---|---|---|
| Pruritus | Cetirizine / loratadin (tablet) | 1×/hari | Antagonis reseptor H1 |
| Inflamasi | Hidrokortison (krim 1%) | 1–2×/hari | Antiinflamasi lokal |
| Infeksi sekunder | Antibiotik topikal (salep) | sesuai indikasi | Antibakteri |
Cryotherapy atau eksisi tidak dianjurkan karena larva bermigrasi di luar lesi yang tampak.²
Teknik seperti kloretil tidak efektif sebagai terapi utama.²
Komplikasi
Infeksi sekunder bakteri dapat terjadi akibat garukan berulang yang merusak sawar kulit, sehingga mempermudah kolonisasi bakteri.¹,²
Dermatitis kronik dapat terjadi akibat inflamasi berkepanjangan dan iritasi terus-menerus pada kulit.²
Gangguan tidur dapat disebabkan oleh pruritus hebat yang memberat, terutama pada malam hari.³
Folikulitis eosinofilik (jarang) dapat muncul akibat respons imun terhadap larva yang memicu papul dan pustula multipel.²
Prognosis
Ad vitam (terhadap kehidupan): bonam, karena penyakit tidak mengancam jiwa dan jarang menimbulkan komplikasi berat.¹,²
Ad functionam (terhadap fungsi): bonam, karena tidak menyebabkan gangguan fungsi organ secara permanen.²
Ad sanationam (terhadap kesembuhan): bonam, karena penyakit bersifat self-limiting dan dapat sembuh sempurna dengan terapi yang adekuat.¹,³
Edukasi
Menjelaskan bahwa penyakit disebabkan oleh larva dari tanah atau pasir yang terkontaminasi, dan bersifat tidak berbahaya tetapi sangat gatal.¹
Menggunakan alas kaki saat berada di pantai atau di tanah untuk mencegah infeksi ulang.¹,²
Menghindari kontak langsung dengan pasir atau tanah lembap yang berpotensi terkontaminasi.³
Menjaga kebersihan lingkungan dan hewan peliharaan (anjing/kucing) untuk mengurangi sumber infeksi.²,⁵
Tidak menggaruk lesi secara berlebihan untuk mencegah infeksi sekunder.²
Menggunakan obat sesuai anjuran hingga tuntas, meskipun gejala sudah membaik.²
Kriteria Rujukan
Lesi luas atau multipel yang tidak membaik dengan terapi awal di layanan primer.¹,²
Tidak respons terhadap terapi sistemik lini pertama seperti albendazole atau ivermectin.³
Diagnosis meragukan atau menyerupai penyakit lain, seperti larva currens atau dermatosis lain.²
Terjadi komplikasi, seperti infeksi sekunder berat atau folikulitis luas.²
Pasien dengan kondisi khusus (misalnya anak kecil atau komorbid tertentu) yang memerlukan evaluasi lebih lanjut.²
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. 9th ed. New York: McGraw-Hill; 2023.
Kang S, Amagai M, Bruckner AL, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw-HHill; 2019.
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Pedoman Praktik Klinis Dermatologi dan Venereologi di Indonesia. Jakarta: PERDOSKI; 2024.
Hylwa SA, Hurliman E, Liu J. Pocket Dermatology. New York: Springer; 2020.
Djuanda A, Hamzah M, Aisah S. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
StatPearls Publishing. Cutaneous Larva Migrans. Treasure Island (FL): StatPearls Publishing; 2024.
Heukelbach J, Feldmeier H. Epidemiological and Clinical Characteristics of Hookworm-Related Cutaneous Larva Migrans. Lancet Infect Dis. 2008.
Caumes E. Treatment of Cutaneous Larva Migrans. Clin Infect Dis. 2000.
Hochedez P, Caumes E. Hookworm-Related Cutaneous Larva Migrans. J Travel Med. 2007.
Blackwell V, Vega-Lopez F. Cutaneous Larva Migrans: Clinical Features and Management. Am J Clin Dermatol. 2001.
