
Akne vulgaris [3A-4].
Nama Lain : acne, jerawat, common acne, adolescent acne, polymorphic acne, acne juvenilis.
Definisi
Akne vulgaris adalah penyakit inflamasi kronik pada unit pilosebasea yang ditandai dengan komedo, papul, pustul, nodul, atau kista pada daerah predileksi seperti wajah, dada, bahu, dan punggung.¹,²,¹³
Etiologi
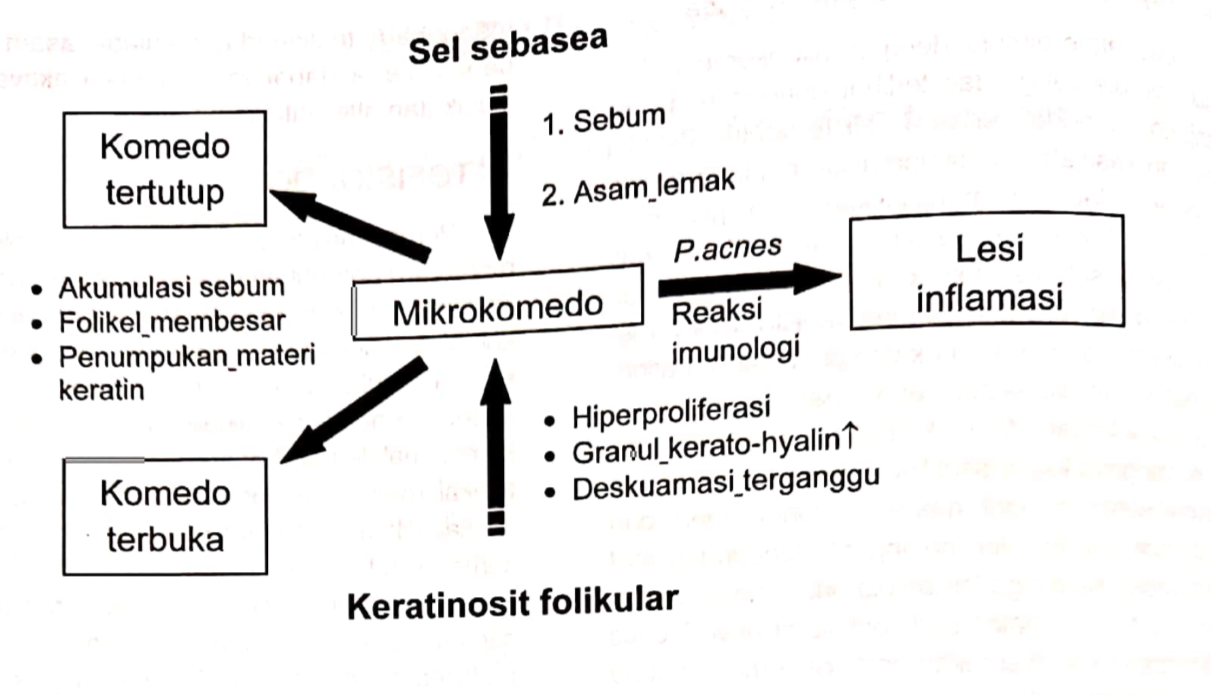
Hiperkeratinisasi folikel, yang menyebabkan sumbatan pada unit pilosebasea dan pembentukan komedo.²
Peningkatan produksi sebum akibat androgen, yang menyediakan lingkungan ideal untuk pertumbuhan bakteri.³,⁵
Kolonisasi bakteri *Cutibacterium acnes*, yang menghasilkan enzim lipase dan memicu respons imun lokal.⁴,⁷
Respons inflamasi pada unit pilosebasea, yang menyebabkan terbentuknya papul, pustul, hingga nodul.²,⁶
Epidemiologi
Acne vulgaris merupakan salah satu penyakit kulit paling sering pada remaja.²,³
Sekitar 80–90% remaja mengalami akne dengan derajat bervariasi.⁴
Paling sering muncul pada usia pubertas hingga dewasa muda.⁵
Lokasi tersering adalah wajah, dada, dan punggung.⁶,⁷
Faktor risiko
Peningkatan hormon androgen pada masa pubertas yang merangsang produksi sebum.²,³
Keturunan (genetik) yang memengaruhi aktivitas kelenjar sebasea dan respons inflamasi.³,⁴
Produksi sebum berlebih dan kulit berminyak yang mempermudah sumbatan folikel.⁴,⁵
Stres dan emosi yang meningkatkan hormon stres sehingga memperburuk inflamasi akne.⁴,⁶
Diet, terutama makanan dengan indeks glikemik tinggi dan produk susu, yang meningkatkan aktivitas androgen.⁶
Menstruasi akibat fluktuasi hormon yang meningkatkan produksi sebum pada fase premenstruasi.³,⁵
Obat-obatan, seperti kortikosteroid dan androgen, yang dapat memicu erupsi akne.²,⁷
Kosmetika atau produk kulit komedogenik yang menyebabkan sumbatan folikel pilosebasea.⁵,⁶
Musim atau iklim panas dan lembap yang meningkatkan produksi sebum dan keringat.⁵
Peningkatan hormon androgen pada masa pubertas yang merangsang produksi sebum.²,³
Riwayat keluarga (genetik).³,⁴
Produksi sebum berlebih dan kulit berminyak.⁴,⁵
Penggunaan kosmetik atau produk kulit yang komedogenik.⁵,⁶
Stres emosional dan pola hidup tertentu, yang dapat memperburuk inflamasi akne.⁶,⁷
Klasifikasi
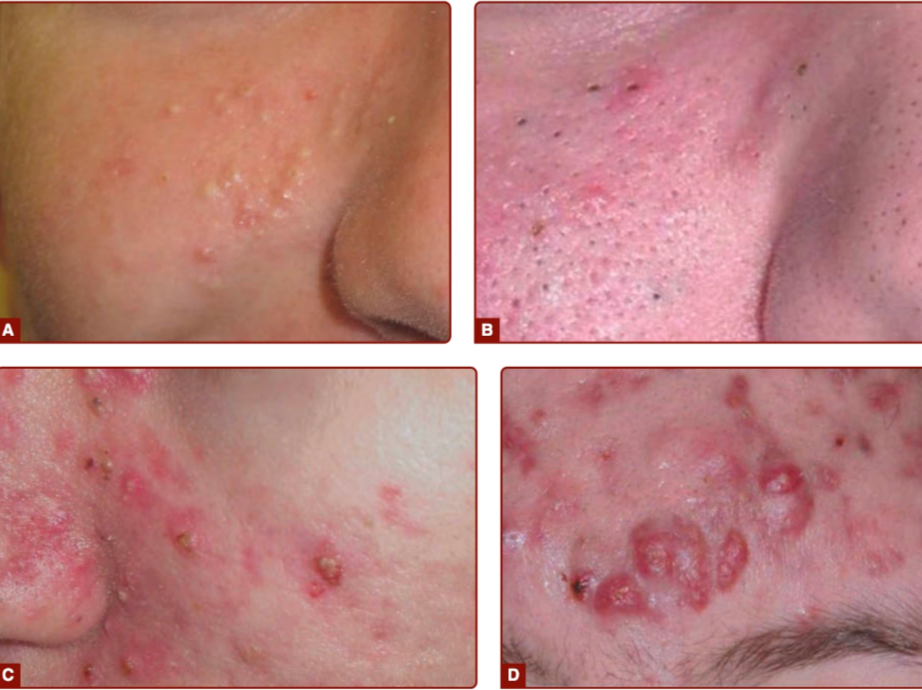
Ringan
< 20 komedo
< 15 lesi inflamasi (papul/pustul)
Total lesi < 30
Dominan komedo, inflamasi minimal.²,³
Sedang
20–100 komedo
15–50 lesi inflamasi
Total lesi 30–125
Dominan papul dan pustul, inflamasi jelas.²,³
Berat
> 100 komedo
> 50 lesi inflamasi
> 5 nodul/kista
Total lesi > 125
Inflamasi luas, risiko jaringan parut (scar) tinggi.²,⁵
Klasifikasi ini penting untuk menentukan strategi terapi yang tepat.³,⁸
Patofisiologi
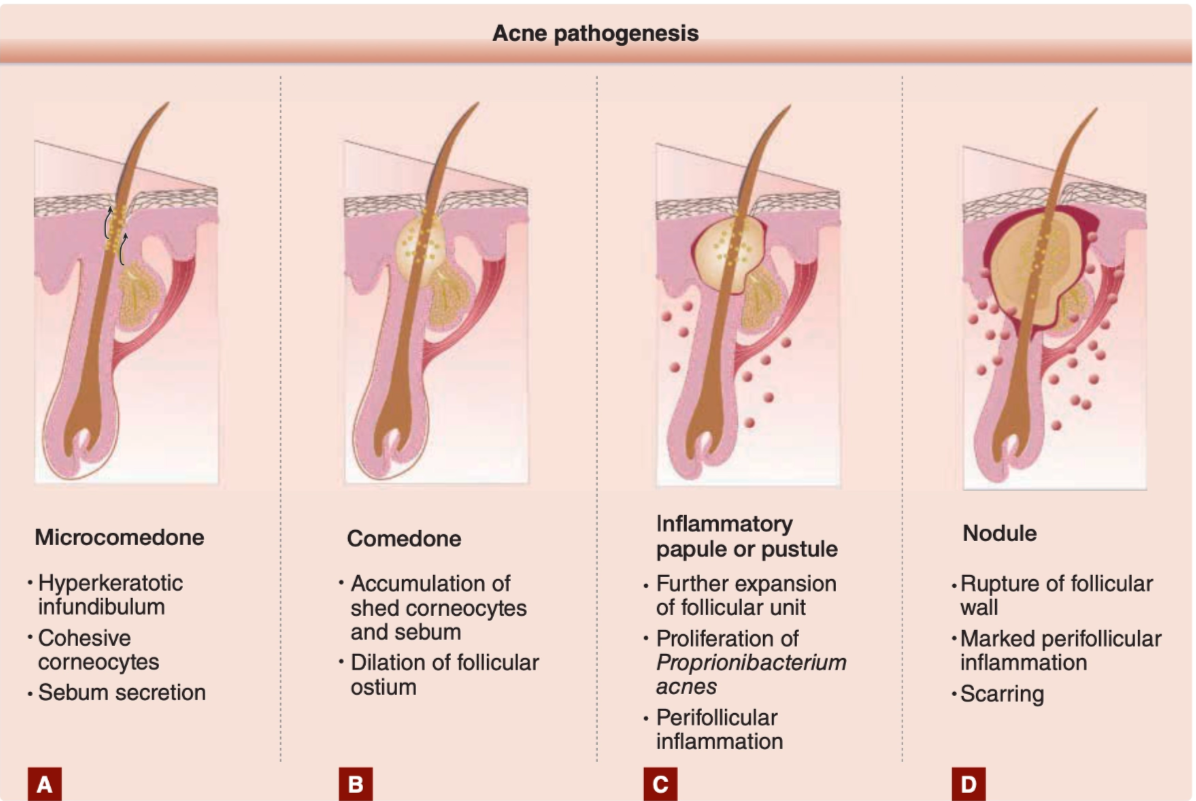
Microcomedone: Hiperkeratinisasi folikel pilosebasea menyebabkan peningkatan kohesi korneosit dan penebalan infundibulum, disertai peningkatan sekresi sebum akibat androgen (terutama DHT), sehingga terbentuk mikrokomedo sebagai lesi awal akne.²,³
Comedone:Akumulasi keratin dan sebum pada folikel menyebabkan sumbatan dan dilatasi ostium folikel, sehingga terbentuk komedo tertutup (whitehead) atau komedo terbuka (blackhead).²,³,⁹
Inflammatory papule / pustule:Kolonisasi Cutibacterium acnes pada folikel yang tersumbat menyebabkan produksi enzim lipase yang memecah trigliserida menjadi asam lemak bebas (FFA), yang bersifat proinflamasi, sehingga terjadi inflamasi perifolikular dan terbentuk papul serta pustul.²,⁴,⁷,¹¹
Nodule / cyst:Distensi progresif dan ruptur dinding folikel menyebabkan pelepasan isi folikel ke dermis, memicu inflamasi berat, sehingga terbentuk nodul atau kista yang berisiko menyebabkan jaringan parut (acne scar).²,⁵,⁶,¹⁶
Anamnesis
Jerawat pada wajah, dada, atau punggung.³,⁴
Lesi dapat berupa komedo, papul, atau pustul.⁵
Keluhan sering muncul pada masa pubertas.⁶
Faktor pencetus seperti kosmetik oklusif atau stres.⁷
Pemeriksaan Fisik
Predileksi
Lesi ditemukan pada area seboroik seperti wajah, dada, bahu, dan punggung
Terjadi karena kepadatan kelenjar sebasea tinggi dan produksi sebum meningkat.¹,²
Komedo merupakan lesi khas yang membedakan acne vulgaris dari dermatitis atau rosacea.
Efloresensi
Lesi non-inflamasi
Komedo tertutup (whitehead) berupa papul kecil berwarna putih akibat sumbatan folikel yang tertutup epitel.²,³
Komedo terbuka (blackhead) berupa lesi berwarna hitam akibat oksidasi melanin dan lipid pada permukaan folikel yang terbuka.²,³
Merupakan lesi khas (patognomonik) akibat hiperkeratinisasi dan sumbatan folikel pilosebasea.²,³
Lesi inflamasi
Papul berupa benjolan kemerahan akibat inflamasi perifolikular.²,⁵
Pustul berisi pus akibat respons imun terhadap Cutibacterium acnes.²,⁶
Nodul/kista berupa lesi dalam dan nyeri akibat ruptur folikel dan inflamasi luas di dermis.²,⁵,⁶
Terjadi karena kolonisasi bakteri, produksi asam lemak bebas, dan reaksi inflamasi lokal.²,⁴,⁷
Lesi sekunder (scar)
Terjadi akibat inflamasi kronik dan kerusakan jaringan dermis yang mengganggu proses penyembuhan.²,¹⁰,¹⁶
Atrophic scar
Ice pick scar: cekungan sempit dan dalam akibat kehilangan jaringan dermis yang dalam.²,¹⁰
Boxcar scar: cekungan lebar dengan tepi tegas akibat kehilangan jaringan dermis sedang.²,¹⁰
Rolling scar: permukaan bergelombang akibat fibrosis yang menarik jaringan kulit.²,¹⁰
Hypertrophic scar / keloid
Penebalan jaringan akibat produksi kolagen berlebihan saat penyembuhan.²,¹⁶
Lebih sering pada area dada dan punggung.¹,²
Pemeriksaan Penunjang
Evaluasi klinis lesi kulit Untuk menegakkan diagnosis dan menentukan derajat, melalui inspeksi morfologi lesi; ditemukan komedo, papul, pustul, nodul, atau kista.¹,²
Pemeriksaan hormonal (testosteron, DHEAS) Pada kasus tertentu untuk menilai hiperandrogenisme; didapatkan peningkatan kadar androgen.²,⁶
Pemeriksaan mikrobiologi (kultur) Pada kasus berat/refrakter untuk identifikasi bakteri dan resistensi; dapat ditemukan Cutibacterium acnes.³,⁷,⁸
USG ovarium Pada kecurigaan PCOS; didapatkan gambaran ovarium polikistik.²,⁶
Diagnosis Banding
| Diagnosis | Perbedaan dengan Akne Vulgaris |
|---|---|
| Folikulitis / Furunkel | Lesi pustul atau nodul pada folikel rambut akibat infeksi bakteri, tidak ditemukan komedo.²,³ |
| Akne rosasea (Rosacea) | Eritema sentral wajah dengan papul/pustul, sering disertai flushing dan telangiektasis, tanpa komedo.²,³ |
| Acneiform eruption (erupsi mirip akne) | Lesi monomorfik akibat obat (misal steroid), onset mendadak, tanpa komedo.³,⁷ |
| Milia | Papul putih kecil akibat kista keratin superfisial, tidak berhubungan dengan folikel pilosebasea dan tanpa inflamasi.²,⁹ |
| Syringoma | Papul kecil multipel warna kulit, biasanya di sekitar mata, berasal dari kelenjar keringat, tanpa komedo dan inflamasi.⁵,¹⁰ |
Penatalaksanaan
Non-Farmakologis
Menjaga kebersihan kulit wajah.²,³
Menghindari kosmetik oklusif.⁴
Mengurangi memencet lesi akne.⁵
Farmakologis
Prinsip Terapi
Menormalkan keratinisasi dengan retinoid untuk mencegah komedo.²,⁸
Menurunkan sebum dengan isotretinoin atau terapi hormonal.²,⁶
Menghambat Cutibacterium acnes dengan benzoyl peroxide atau antibiotik.²,⁷,⁸
Mengurangi inflamasi dengan antibiotik dan retinoid.²,⁵
Kombinasi terapi sesuai derajat untuk menargetkan seluruh patogenesis.²,⁸
Topikal
| Golongan | Obat & Sediaan | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Keratolitik | Salicylic acid 0,5–2% | 1–2×/hari | Komedolitik, eksfoliasi stratum korneum, menurunkan kohesi keratin. |
| Antimikroba & komedolitik | Benzoyl peroxide 2,5–5% | 1–2×/hari | Bakterisidal terhadap Cutibacterium acnes, menurunkan asam lemak bebas, efek komedolitik, resistensi rendah. |
| Asam dicarboxylic | Asam azelaic 15–20% | 1–2×/hari | Antimikroba, komedolitik, menghambat tirosinase sehingga mencegah hiperpigmentasi pascainflamasi. |
| Retinoid topikal | Tretinoin, Adapalene (krim/gel) | 1× malam hari | Normalisasi keratinisasi, komedolisis, antiinflamasi, mencegah mikrokomedo. |
| Antibiotik topikal | Klindamisin 1%, Eritromisin 2% | 1–2×/hari (maks. 12 minggu) | Bakteriostatik dan antiinflamasi, menurunkan C. acnes. |
Sistemik
| Golongan | Obat | Dosis / Frekuensi | Farmakodinamik |
|---|---|---|---|
| Antibiotik tetrasiklin | Doksisiklin | 2×50–100 mg/hari | Antibakteri dan antiinflamasi, menurunkan C. acnes. |
| Tetrasiklin | sesuai indikasi | Menghambat sintesis protein bakteri. | |
| Makrolida | Eritromisin / Azitromisin | sesuai indikasi | Antibakteri, alternatif bila kontraindikasi tetrasiklin. |
| Retinoid oral | Isotretinoin | 0,5–1 mg/kgBB/hari | Menurunkan produksi sebum, komedolisis, antibakteri, antiinflamasi. |
Catatan
Hindari sabun alkalin berlebihan karena merusak skin barrier dan meningkatkan iritasi.
Gunakan cleanser ringan, dapat mengandung salicylic acid atau benzoyl peroxide.
Retinoid digunakan malam hari dan disertai tabir surya.
Kulit kering sensitif lebih sesuai menggunakan krim.
Kulit berminyak lebih sesuai menggunakan solutio atau gel.
Antibiotik topikal dibatasi untuk mencegah resistensi.
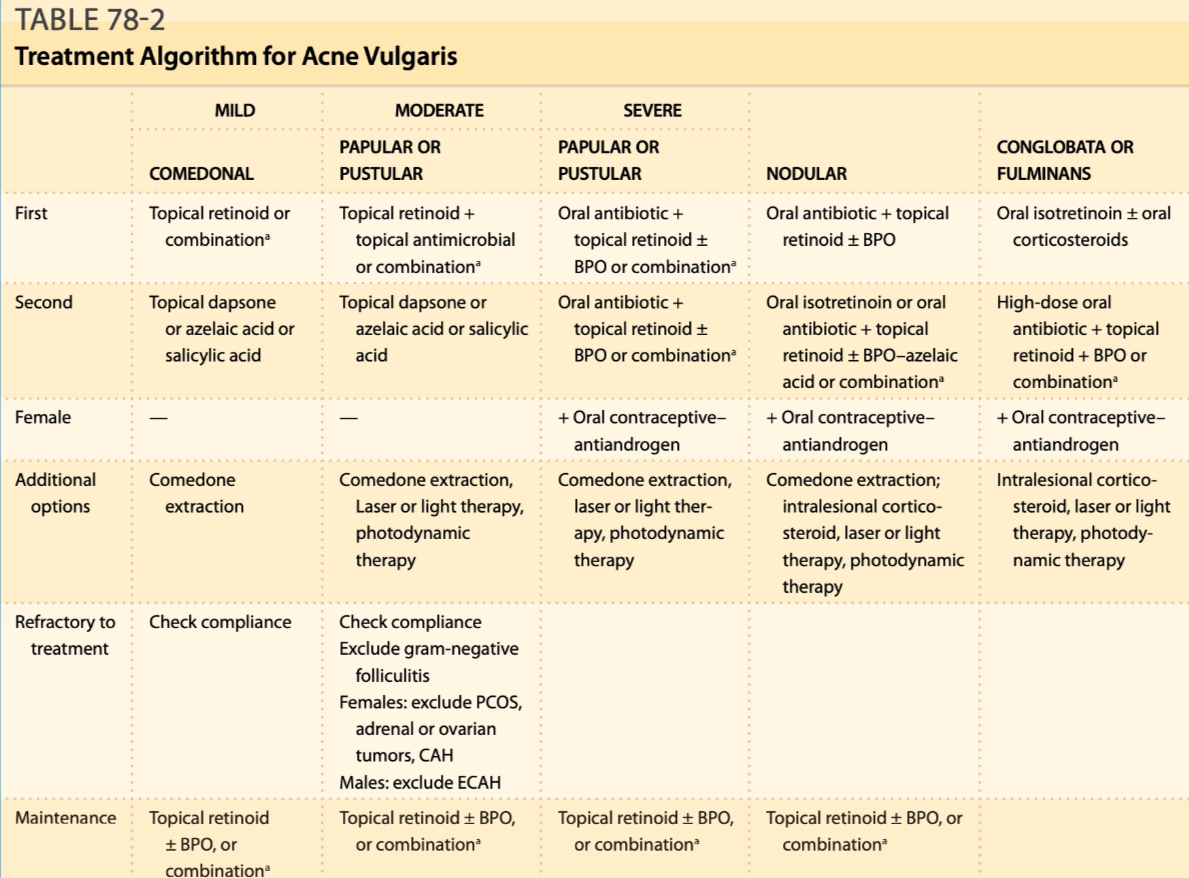
| Derajat | Terapi yang Dianjurkan |
|---|---|
| Ringan | Retinoid topikal atau benzoyl peroxide; dapat dikombinasikan dengan antibiotik topikal.²,³ |
| Sedang | Kombinasi retinoid topikal + benzoyl peroxide dengan antibiotik topikal atau antibiotik oral.²,⁶ |
| Berat | Isotretinoin oral atau kombinasi retinoid topikal dengan antibiotik oral.²,⁶ |
🟨 Terapi Lainnya
Ekstraksi komedo (comedone extraction). Dilakukan untuk mengeluarkan isi komedo secara mekanik, sehingga mengurangi sumbatan folikel dan mencegah progresi menjadi lesi inflamasi.²,⁵
Insisi dan drainase (I&D). Pada lesi nodul atau kista besar, dilakukan untuk mengeluarkan isi purulen dan mengurangi tekanan serta inflamasi lokal.²,⁵
Injeksi intralesi kortikosteroid. Digunakan pada nodul inflamasi besar, bertujuan menurunkan inflamasi dengan cepat dan mencegah terbentuknya jaringan parut.²,⁵
Chemical peeling. Menggunakan agen seperti asam salisilat atau asam glikolat untuk mempercepat eksfoliasi, mengurangi komedo, dan memperbaiki tekstur kulit.⁵,⁷
Terapi laser dan light-based therapy. Digunakan untuk mengurangi Cutibacterium acnes dan inflamasi, serta membantu perbaikan lesi dan bekas akne.⁵,⁷
Terapi scar (pasca akne): Microneedling, Subcision, Laser resurfacing Bertujuan memperbaiki jaringan parut atrofik dengan merangsang remodeling kolagen.²,¹⁶
Komplikasi
Jaringan parut (acne scar). Terjadi akibat inflamasi kronik dan kerusakan dermis yang menyebabkan proses penyembuhan tidak sempurna, sehingga terbentuk atrophic scar atau hypertrophic scar/keloid.²,⁵,¹⁶
Hiperpigmentasi pascainflamasi (PIH). Disebabkan oleh aktivasi melanosit akibat inflamasi, sehingga terjadi peningkatan produksi melanin setelah lesi sembuh, terutama pada kulit berwarna lebih gelap.²,⁷
Eritema pascainflamasi. Terjadi akibat dilatasi pembuluh darah superfisial setelah inflamasi, sehingga tampak kemerahan yang menetap pada bekas lesi.²,⁷
Infeksi sekunder. Dapat terjadi akibat manipulasi lesi (memencet jerawat) yang merusak barrier kulit dan mempermudah masuknya bakteri lain.³,⁶
Gangguan psikososial. Akne, terutama yang berat atau meninggalkan bekas, dapat menyebabkan penurunan kepercayaan diri, kecemasan, hingga depresi, yang berdampak pada kualitas hidup pasien.¹⁰,¹⁶
Prognosis
Ad vitam (terhadap kehidupan): bonam. Akne vulgaris merupakan penyakit tidak mengancam jiwa dan jarang menimbulkan komplikasi sistemik.²
Ad functionam (terhadap fungsi): bonam. Tidak menyebabkan gangguan fungsi organ, namun dapat menimbulkan gangguan kosmetik dan psikososial.¹⁰,¹⁶
Ad sanationam (terhadap kesembuhan): dubia ad bonam. Sebagian besar kasus dapat membaik dengan terapi, tetapi terdapat kemungkinan rekurensi dan terbentuknya jaringan parut, terutama pada akne berat atau tidak ditangani adekuat.²,⁵
Edukasi
Tidak memencet atau memanipulasi lesi akne. Tindakan ini dapat menyebabkan ruptur folikel, memperberat inflamasi, serta meningkatkan risiko jaringan parut dan hiperpigmentasi.²,⁵
Menjaga kebersihan kulit secara adekuat. Cuci wajah 2 kali sehari dengan cleanser ringan, karena pembersihan berlebihan atau penggunaan sabun alkalin dapat merusak skin barrier dan memperberat iritasi.²,⁸
Menggunakan produk non-komedogenik. Hindari kosmetik atau produk yang menyumbat pori, karena dapat memperburuk sumbatan folikel pilosebasea.⁵,⁷
Kepatuhan terhadap terapi. Terapi akne membutuhkan waktu 4–8 minggu untuk menunjukkan perbaikan, sehingga pasien perlu konsisten dan tidak menghentikan terapi terlalu cepat.²,⁸
Menghindari faktor pencetus. Seperti stres, diet tinggi indeks glikemik, dan kosmetik komedogenik, karena dapat meningkatkan produksi sebum dan inflamasi.⁶
Penggunaan tabir surya. Terutama pada penggunaan retinoid, untuk mencegah iritasi dan hiperpigmentasi pascainflamasi.²,⁸
Waspada tanda hiperandrogenisme. Jika terdapat hirsutisme, alopecia, atau akne berat persisten, pasien perlu evaluasi lebih lanjut karena kemungkinan gangguan hormonal.²,⁶
Kriteria Rujukan
Akne berat (nodulokistik atau konglobata). Memerlukan terapi khusus seperti isotretinoin oral dan pemantauan ketat karena risiko efek samping serta komplikasi jaringan parut yang tinggi.²,⁵
Akne yang tidak membaik dengan terapi lini pertama. Setelah terapi adekuat selama 6–8 minggu, pasien perlu dirujuk untuk evaluasi lanjutan dan penyesuaian terapi.²,⁸
Kecurigaan hiperandrogenisme. Akne disertai hirsutisme, alopecia, atau gangguan menstruasi memerlukan evaluasi hormonal lebih lanjut, termasuk kemungkinan PCOS.²,⁶
Akne dengan komplikasi berat. Seperti acne scar luas, hiperpigmentasi berat, atau infeksi sekunder, yang memerlukan penatalaksanaan spesialis.²,¹⁶
Kebutuhan terapi prosedural atau kombinasi kompleks. Misalnya chemical peeling, laser, atau injeksi intralesi, yang tidak tersedia di layanan primer.⁵,⁷
Daftar Pustaka
Saavedra AP, Roh EK, Mikailov A. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology. 9th ed. New York: McGraw-Hill Medical; 2023.
Kang S, Amagai M, Bruckner AL, Enk AH, Margolis DJ, McMichael AJ, et al. Fitzpatrick's Dermatology. 9th ed. New York: McGraw-Hill Education; 2019.
Sehgal VN. Textbook of Clinical Dermatology. 5th ed. New Delhi: Jaypee Brothers Medical Publishers; 2016.
Shimizu H. Shimizu's Textbook of Dermatology. Sapporo: Hokkaido University Press; 2017.
Motta A, González LF, García G, Guzmán J, Prada L, Herrera H, et al. Atlas of Dermatology. Cham: Springer; 2022.
Zappi E, Zappi EA. Dermatopathology: Classification of Cutaneous Lesions. New York: Springer; 2013.
Hylwa SA, Hurliman E, Liu J, Luxenberg E, Boull C. Pocket Dermatology: A Practical, High-Yield Guide. Cham: Springer; 2021.
Mikailov A, Saavedra AP. Dermatology Prescriptions. New York: McGraw-Hill; 2020.
Oakley A. Dermatology Made Easy. 2nd ed. London: Scion Publishing; 2017.
Masterpol KS, Primiani A, Duncan LM. Atlas of Essential Dermatopathology. London: Springer; 2013.
Liu J, Zou XB. Practical Dermoscopy. Singapore: Springer; 2022.
Jackson SM, Nesbitt LT. Differential Diagnosis for the Dermatologist. Berlin: Springer; 2008.
Boediardja SA, Budimulja U, et al. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI; 2019.
Murlistyarini S, Prawitasari S, Setyowatie L, et al. Intisari Ilmu Kesehatan Kulit dan Kelamin. Malang: UB Press; 2018.
Murtiastutik D, Ervianti E, Agusni I, et al., editors. Atlas Penyakit Kulit dan Kelamin. 2nd ed. Surabaya: Airlangga University Press; 2018.
StatPearls Publishing. Acne Vulgaris. Treasure Island (FL): StatPearls Publishing; 2023.