
Toksoplasmosis [3A]
Definisi
Toksoplasmosis adalah infeksi akibat protozoa obligat intraseluler Toxoplasma gondii. Pada kehamilan, infeksi ini dapat menyebabkan infeksi kongenital melalui transmisi transplasenta. Manifestasi klasik pada janin berupa hidrosefalus, kalsifikasi intrakranial, dan korioretinitis.¹
Epidemiologi
Toksoplasmosis ditemukan di seluruh dunia, dengan prevalensi yang dipengaruhi faktor geografis, sanitasi, pola konsumsi makanan, dan paparan kucing.
Seroprevalensi Toxoplasma gondii pada wanita usia reproduktif bervariasi luas (10–80%), lebih tinggi di negara berkembang dan daerah tropis.
Di Indonesia, toksoplasmosis merupakan infeksi TORCH yang sering ditemukan, meskipun data nasional berbasis registri masih terbatas.
Infeksi primer pada kehamilan berisiko menyebabkan toksoplasmosis kongenital. Risiko transmisi meningkat pada trimester lanjut, tetapi kerusakan janin paling berat terjadi bila infeksi pada trimester awal.¹-⁵
Etiologi
Toksoplasmosis disebabkan oleh Toxoplasma gondii, protozoa obligat intraseluler dengan kucing sebagai hospes definitif tempat siklus seksual parasit berlangsung.
Penularan pada manusia terutama melalui:
konsumsi daging mentah atau kurang matang yang mengandung kista jaringan,
ingesti ookista dari tanah, air, atau sayuran yang terkontaminasi feses kucing,
transmisi transplasenta dari ibu ke janin pada infeksi primer selama kehamilan.
Faktor risiko infeksi meliputi konsumsi daging mentah atau setengah matang, higiene makanan yang buruk, paparan tanah tanpa sarung tangan, dan kontak dengan kotoran kucing.¹-³
Klasifikasi
Toksoplasmosis akut (infeksi primer), terjadi pada paparan pertama Toxoplasma gondii. Pada ibu hamil sering asimtomatik atau ringan, namun berisiko tinggi menyebabkan transmisi transplasenta bila terjadi selama kehamilan.
Toksoplasmosis laten, ditandai pembentukan kista jaringan dorman (bradizoit) pada otot dan jaringan saraf. Umumnya asimtomatik dan menetap seumur hidup pada individu imunokompeten.
Toksoplasmosis kongenital, terjadi akibat transmisi transplasenta dari ibu dengan infeksi primer selama kehamilan. Manifestasi klinis meliputi hidrosefalus, kalsifikasi intrakranial, dan korioretinitis; derajat keparahan bergantung pada usia kehamilan saat infeksi.
Toksoplasmosis reaktivasi (jarang pada kehamilan), terjadi pada individu imunokompromais akibat reaktivasi kista laten, terutama mengenai sistem saraf pusat dan mata.¹,³,⁶,⁸,⁹
Stadium
Trimester pertama, risiko transmisi transplasenta paling rendah, tetapi kerusakan janin paling berat, terutama pada sistem saraf pusat—berupa hidrosefalus, kalsifikasi intrakranial, dan abortus.
Trimester kedua, risiko transmisi meningkat, dengan manifestasi janin derajat sedang—seperti korioretinitis, hepatosplenomegali, dan gangguan neurologi.
Trimester ketiga, risiko transmisi paling tinggi, tetapi sebagian besar kasus bersifat ringan atau subklinis saat lahir. Manifestasi okular atau neurologis dapat muncul kemudian.¹,⁸,⁹
Patofisiologi
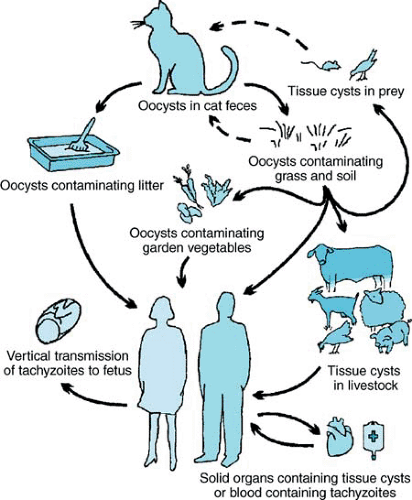
Parasit masuk ke tubuh manusia melalui konsumsi ookista dari lingkungan terkontaminasi atau kista jaringan dalam daging mentah atau kurang matang, kemudian berubah menjadi takizoit yang bersifat invasif.
Takizoit menyebar melalui aliran darah dan menginfeksi berbagai jaringan—termasuk otot, sistem saraf pusat, dan plasenta—dengan bertahan hidup di dalam sel sebagai parasit obligat intraseluler.
Pada kehamilan, takizoit dapat menembus plasenta dan menginfeksi janin, terutama pada infeksi primer ibu, karena antibodi protektif belum terbentuk secara optimal.
Respons imun ibu menekan replikasi parasit dan mendorong pembentukan kista jaringan (bradizoit) yang menetap laten. Namun pada janin, respons imun yang belum matang menyebabkan kerusakan jaringan yang luas.
Kerusakan janin terutama mengenai sistem saraf pusat dan mata akibat inflamasi dan nekrosis jaringan, yang secara klinis termanifestasi sebagai hidrosefalus, kalsifikasi intrakranial, dan korioretinitis.¹,³,⁶,⁸,⁹
Anamnesis
Sebagian besar ibu hamil tidak menunjukkan gejala, sehingga toksoplasmosis sering terdeteksi melalui skrining serologi—bukan dari keluhan klinis.
Gejala nonspesifik ringan dapat muncul pada infeksi akut, berupa demam ringan, malaise, nyeri otot, dan kelelahan akibat respons imun terhadap proliferasi takizoit.¹,
Limfadenopati servikal atau oksipital yang tidak nyeri dapat ditemukan, mencerminkan aktivasi sistem imun regional.
Riwayat paparan faktor risiko penting untuk digali, meliputi konsumsi daging mentah atau kurang matang, kontak dengan tanah tanpa sarung tangan, konsumsi sayuran mentah yang tidak dicuci bersih, dan kontak dengan feses kucing.
Usia kehamilan saat dugaan infeksi perlu dinilai karena berkaitan langsung dengan risiko transmisi dan derajat keparahan kerusakan janin.¹,²,³,⁵,⁶,⁸
Pemeriksaan Fisik
Sebagian besar ibu hamil tidak menunjukkan temuan fisik spesifik, sehingga pemeriksaan fisik sering kali normal terutama pada infeksi akut asimtomatik.
Limfadenopati servikal atau oksipital tanpa nyeri dapat ditemukan pada sebagian kasus, mencerminkan respons imun terhadap infeksi Toxoplasma gondii.
Tanda inflamasi lokal khas tidak ditemukan, sehingga pemeriksaan fisik tidak dapat menjadi satu-satunya dasar diagnosis toksoplasmosis.
Pemeriksaan obstetri dan ultrasonografi janin dapat menunjukkan temuan sugestif toksoplasmosis kongenital seperti hidrosefalus, kalsifikasi intrakranial, hepatosplenomegali, atau pembesaran ventrikel terutama pada infeksi intrauterin.
Pemeriksaan Tambahan
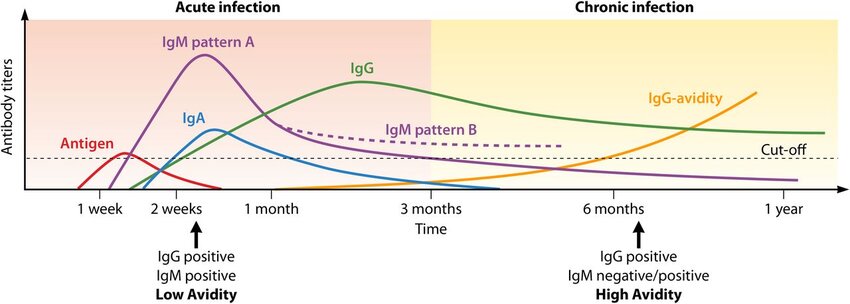
Serologi IgM dan IgG Toxoplasma gondii digunakan sebagai skrining dan diagnosis awal pada ibu hamil. IgM positif menunjukkan infeksi akut atau baru, sedangkan IgG positif menunjukkan infeksi lama atau paparan sebelumnya.
Pemeriksaan aviditas IgG bertujuan membedakan infeksi baru dan lama dengan mengukur kekuatan ikatan antibodi IgG terhadap antigen. Aviditas rendah menunjukkan infeksi dalam ≤3 bulan terakhir, sedangkan aviditas tinggi menyingkirkan infeksi akut.
Ultrasonografi (USG) obstetri dilakukan untuk mendeteksi kelainan janin yang berkaitan dengan toksoplasmosis kongenital, seperti hidrosefalus, kalsifikasi intrakranial, dan hepatosplenomegali. Temuan dapat muncul beberapa minggu setelah infeksi maternal.
Amniosentesis dengan PCR T. gondii merupakan pemeriksaan baku emas (gold standar) untuk infeksi janin melalui deteksi DNA parasit dalam cairan amnion. Diindikasikan bila terdapat bukti infeksi maternal akut atau kelainan janin pada USG.¹,³,⁷,⁸,¹⁰
Dasar Diagnosis
Diagnosis toksoplasmosis pada ibu hamil ditegakkan berdasarkan serologi IgM, IgG, dan aviditas IgG untuk menentukan status dan waktu infeksi.
IgM positif dan/atau aviditas IgG rendah menunjukkan infeksi akut atau baru dengan risiko transmisi janin, sehingga memerlukan evaluasi lanjutan.
IgG positif dengan aviditas tinggi menandakan infeksi lama dan risiko toksoplasmosis kongenital yang minimal.
Diagnosis toksoplasmosis kongenital ditegakkan bila terdapat PCR T. gondii positif pada cairan amnion, IgM positif pada neonatus, atau persistensi IgG bayi >12 bulan.
Temuan USG janin bersifat mendukung namun tidak spesifik dan harus dikonfirmasi dengan pemeriksaan laboratorium.¹,⁷,⁸,⁹,¹³
Diagnosis Banding¹,⁸,⁹,¹⁰,¹¹
| Diagnosis Banding | Perbedaan dengan Toksoplasmosis |
|---|---|
| CMV kongenital | Lebih sering menyebabkan mikrosefali, periventrikular calcification, dan gangguan pendengaran sensorineural. |
| Rubella kongenital | Ditandai triad katarak, tuli sensorineural, dan penyakit jantung bawaan (PDA). |
| Herpes simpleks kongenital | Manifestasi dominan berupa vesikel kulit, ensefalitis, dan sepsis neonatal, tanpa kalsifikasi intrakranial khas. |
| Sifilis kongenital | Dapat menunjukkan lesi tulang panjang, hepatosplenomegali, dan ruam, dengan serologi sifilis positif. |
| Listeriosis kongenital | Umumnya menyebabkan sepsis neonatal awal dan pneumonia, sering terkait riwayat infeksi ibu trimester akhir. |
| Zika virus kongenital | Menyebabkan mikrosefali berat dan kelainan kortikal otak, tanpa korioretinitis khas toksoplasmosis. |
Derajat Risiko Transmisi dan Keparahan
Trimester pertama, risiko transmisi transplasenta rendah (±10–15%), namun kerusakan janin paling berat—terutama pada sistem saraf pusat—berupa hidrosefalus, kalsifikasi intrakranial, abortus, atau kematian janin.
Trimester kedua, risiko transmisi meningkat (±20–30%), dengan manifestasi janin derajat sedang, seperti korioretinitis, hepatosplenomegali, dan gangguan neurologis.
Trimester ketiga, risiko transmisi paling tinggi (±50–60%). Sebagian besar kasus bersifat ringan atau subklinis saat lahir, namun manifestasi okular atau neurologis dapat muncul kemudian.¹,⁸,⁹
Penatalaksanaan
Non-Farmakologis
Monitoring kehamilan ketat: lakukan pemeriksaan antenatal rutin dan USG serial pada ibu dengan kecurigaan atau konfirmasi infeksi untuk deteksi dini kelainan janin.
Konseling risiko: jelaskan kemungkinan transmisi transplasenta dan dampak jangka panjang toksoplasmosis kongenital untuk meningkatkan kepatuhan terhadap tindak lanjut dan rujukan.¹,⁸
Farmakologis¹,⁸
| Obat | Indikasi Klinis | Dosis & Frekuensi | Tujuan Terapi | Catatan Keamanan |
|---|---|---|---|---|
| Spiramycin | Infeksi akut pada ibu hamil tanpa bukti infeksi janin | 1 g per oral tiap 8 jam, kontinu hingga persalinan | Menurunkan risiko transmisi transplasenta | Aman pada semua trimester; tidak mengobati infeksi janin. |
| Pyrimethamine + Sulfadiazine | Infeksi janin terkonfirmasi (PCR cairan amnion positif) | Sesuai protokol fetomaternal; setelah trimester I | Menurunkan keparahan infeksi janin | Kontraindikasi trimester I; risiko supresi sumsum tulang. |
| Asam folinat (Leucovorin) | Kombinasi dengan pyrimethamine | Sesuai protokol | Mencegah toksisitas hematologis | Wajib diberikan bersama pyrimethamine. |
Catatan :
Trimester I: spiramycin saja.
Trimester II–III: spiramycin bila janin belum terinfeksi; pyrimethamine–sulfadiazine + asam folinat bila infeksi janin terkonfirmasi.
Terapi bertujuan menurunkan transmisi transplasenta dan keparahan penyakit janin, bukan eradikasi infeksi laten pada ibu.
Regimen ditentukan oleh status ibu–janin: spiramycin untuk infeksi maternal tanpa keterlibatan janin, dan pyrimethamine–sulfadiazine dengan asam folinat bila infeksi janin terkonfirmasi.
Di Indonesia sulfadiazine tidak tersedia, dapat diganti klindamycin
Pyrimethamine kontraindikasi pada trimester pertama, dan seluruh keputusan terapi serta pemantauan dilakukan oleh SpOG/fetomaternal.¹,⁸
Komplikasi
Toksoplasmosis kongenital, terjadi akibat transmisi transplasenta pada infeksi primer ibu, terutama di trimester awal. Merupakan komplikasi paling bermakna secara klinis.
Hidrosefalus, disebabkan oleh inflamasi dan obstruksi aliran cairan serebrospinal akibat invasi T. gondii pada sistem saraf pusat janin.
Kalsifikasi intrakranial, akibat nekrosis jaringan otak dan respons inflamasi kronik. Sering bersifat difus dan berhubungan dengan gangguan neurologis jangka panjang.
Korioretinitis, terjadi akibat infeksi langsung jaringan retina dan koroid. Dapat muncul sejak lahir atau berkembang kemudian, berisiko menyebabkan penurunan visus progresif hingga kebutaan.
Gangguan neurologis jangka panjang, meliputi kejang dan keterlambatan perkembangan motorik serta kognitif, sebagai konsekuensi kerusakan otak intrauterin.
Abortus dan kematian janin intrauterin, infeksi berat pada trimester pertama dapat menyebabkan keguguran spontan atau kematian janin akibat kerusakan multisistem.
Infeksi laten persisten, T. gondii dapat menetap sebagai kista jaringan seumur hidup, dengan potensi reaktivasi pada kondisi imunokompromais di kemudian hari.¹,⁶,⁸,⁹,¹³
Prognosis
Ad vitam – Bonam, prognosis kehidupan ibu umumnya baik. Toksoplasmosis pada individu imunokompeten jarang bersifat fatal dan dapat dikendalikan dengan pemantauan serta terapi yang tepat. Mortalitas lebih berkaitan dengan komplikasi berat pada janin bila infeksi terjadi dini dan tidak tertangani.
Ad functionam – Dubia, prognosis fungsi terutama ditentukan oleh keterlibatan janin. Toksoplasmosis kongenital dapat menyebabkan gangguan neurologis dan visual jangka panjang—seperti kejang, keterlambatan perkembangan, dan penurunan visus akibat korioretinitis. Derajat gangguan bergantung pada usia kehamilan saat infeksi dan kecepatan intervensi.
Ad sanationam – Dubia, kesembuhan total bersifat tidak pasti. Toxoplasma gondii dapat menetap sebagai kista jaringan laten seumur hidup, meskipun terapi efektif menurunkan transmisi dan keparahan penyakit. Prognosis sanationam menjadi lebih buruk pada infeksi kongenital simptomatik.¹,⁶,⁸,⁹,¹³
Edukasi
Hindari konsumsi daging mentah atau kurang matang, terutama daging kambing, sapi, dan ayam, karena dapat mengandung kista Toxoplasma gondii.
Cuci tangan, sayuran, dan buah dengan bersih sebelum makan atau mengolah makanan untuk mencegah konsumsi ookista dari tanah atau air yang terkontaminasi.
Gunakan sarung tangan saat berkebun dan hindari kontak langsung dengan tanah, terutama pada ibu hamil.
Hindari membersihkan kotoran kucing secara langsung. Bila tidak dapat dihindari, gunakan sarung tangan dan cuci tangan setelahnya. Pastikan kotak pasir dibersihkan setiap hari.
Patuhi jadwal pemeriksaan antenatal dan tindak lanjut bila hasil serologi menunjukkan risiko infeksi. Deteksi dini berperan penting dalam menurunkan komplikasi pada janin.
Pahami bahwa sebagian besar ibu tidak bergejala. Pemeriksaan laboratorium dan kepatuhan terhadap rekomendasi medis sangat penting untuk mencegah toksoplasmosis kongenital.¹,²,⁵,⁸
Kriteria Rujukan
Hasil serologi mengarah ke infeksi akut, ditandai IgM positif dan/atau aviditas IgG rendah, terutama pada trimester pertama kehamilan.
Ditemukan kelainan struktural pada USG janin yang mencurigai toksoplasmosis kongenital, seperti hidrosefalus, kalsifikasi intrakranial, atau hepatosplenomegali.
Diperlukan konfirmasi infeksi janin, termasuk indikasi amniosentesis dengan PCR Toxoplasma gondii.
Diperlukan terapi farmakologis khusus, seperti kombinasi pyrimethamine–sulfadiazine dengan asam folinat, yang hanya diberikan di layanan rujukan.
Kehamilan risiko tinggi atau kegagalan evaluasi di layanan primer, termasuk hasil serologi yang meragukan atau tidak konsisten.¹,⁷,⁸