
Ruptur Perineum [4 dan 3B].
Definisi
Laserasi jalan lahir (ruptur perineum) adalah robekan jaringan perineum yang terjadi saat persalinan per vaginam akibat tekanan dan peregangan kepala janin. Robekan ini diklasifikasikan menjadi derajat I–IV berdasarkan kedalaman keterlibatan jaringan—mulai dari mukosa dan kulit perineum hingga sfingter ani dan mukosa rektum (Obstetric Anal Sphincter Injuries/OASIS).¹,¹⁰
Epidemiologi
Laserasi perineum terjadi pada sekitar 80–90% persalinan per vaginam, dengan mayoritas berupa derajat I–II.
Ruptur derajat III–IV (OASIS) dilaporkan pada 1–11% persalinan per vaginam, dengan angka lebih tinggi pada persalinan menggunakan forceps.
Insidensi OASIS meningkat pada primipara, bayi dengan berat lahir >4.000 gram, serta penggunaan instrumen obstetri.
Variasi angka kejadian dipengaruhi oleh teknik episiotomi, pengalaman penolong persalinan, dan metode deteksi aktif (pemeriksaan rektal rutin).
Data nasional Indonesia terbatas, namun laporan fasilitas rujukan menunjukkan OASIS lebih sering ditemukan pada rumah sakit dengan volume persalinan tinggi dan penggunaan instrumen lebih banyak.¹,⁷,¹⁰
Faktor Risiko
Primipara, karena elastisitas perineum belum optimal dan belum pernah mengalami peregangan persalinan sebelumnya.
Makrosomia (>4.000 gram) meningkatkan tekanan dan peregangan ekstrem pada jaringan perineum.
Kala II memanjang atau persalinan cepat tak terkontrol menyebabkan tekanan mekanik berlebihan pada perineum.
Penggunaan instrumen obstetri, terutama forceps, merupakan faktor risiko terkuat terjadinya OASIS.
Episiotomi median berisiko mengalami ekstensi ke sfingter ani.
Malposisi janin (oksiput posterior) atau distosia bahu menyebabkan distribusi tekanan tidak merata pada perineum.
Riwayat ruptur derajat III–IV sebelumnya meningkatkan risiko kekambuhan pada persalinan berikutnya.¹,¹⁰
⭐ Klasifikasi
Laserasi jalan lahir diklasifikasikan berdasarkan kedalaman dan struktur anatomi yang terlibat, mulai dari jaringan superfisial hingga struktur kontinensia anal.¹,¹⁰
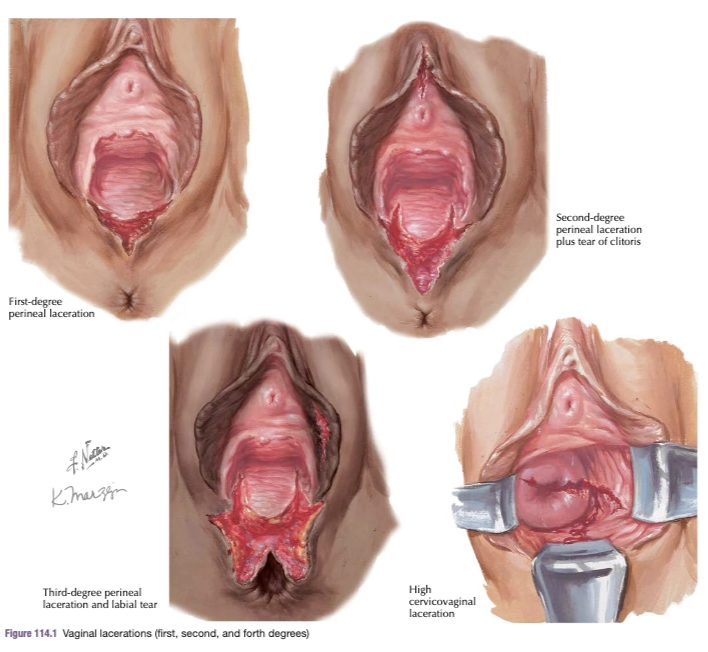
Derajat I: Robekan terbatas pada mukosa vagina dan/atau kulit perineum, tanpa keterlibatan otot perineum.
Derajat II: Robekan melibatkan otot perineum (misalnya m. bulbospongiosus dan m. transversus perinei), tetapi sfingter ani tetap utuh.
Derajat III (OASIS (Obstetric Anal Sphincter Injuries) parsial/total): Robekan melibatkan sfingter ani eksternus, dengan subdivisi:
IIIa: <50% ketebalan sfingter ani eksternus
IIIb: >50% ketebalan sfingter ani eksternus
IIIc: Melibatkan sfingter ani eksternus dan internus
Derajat IV: Robekan melibatkan seluruh sfingter ani hingga mukosa rektum, sehingga terdapat komunikasi antara lumen rektum dan vagina.¹,¹⁰
Patofisiologi
Laserasi perineum terjadi akibat ketidakseimbangan antara tekanan mekanik kepala janin dan kemampuan jaringan perineum untuk meregang, terutama pada kala II persalinan.
Selama fase ekspulsi, kepala janin menyebabkan regangan maksimal pada kolagen, elastin, dan otot dasar panggul sehingga terjadi mikrodisrupsi jaringan.
Bila regangan melebihi kapasitas elastisitas jaringan, terjadi diskontinuitas mukosa dan kulit (derajat I) atau meluas ke otot perineum (derajat II).
Pada tekanan yang lebih besar, robekan melibatkan sfingter ani eksternus dan internus (derajat III) akibat gaya dorong posterior ke arah anus.
Jika tekanan berlanjut tanpa kontrol, cedera mencapai mukosa rektum (derajat IV) sehingga terbentuk komunikasi antara vagina dan rektum.
Kerusakan sfingter ani menyebabkan gangguan mekanisme kontinensia anal, yang dapat bermanifestasi sebagai inkontinensia flatus atau feses.
Respons inflamasi lokal pascatrauma menimbulkan edema, nyeri, dan peningkatan risiko infeksi, terutama bila hemostasis dan reparasi tidak adekuat.
Inti patogenesis adalah tekanan kepala janin pada perineum posterior yang melebihi daya tahan jaringan, dengan risiko tertinggi pada primipara dan penggunaan instrumen obstetri.¹,⁶,⁸,¹⁰
Anamnesis
Anamnesis pada laserasi jalan lahir difokuskan untuk mengidentifikasi gejala pascapersalinan dan faktor risiko OASIS, meliputi:
Nyeri perineum pascapersalinan, terutama saat duduk, berjalan, atau defekasi.
Perdarahan pervaginam berlebih meskipun kontraksi uterus baik.
Riwayat persalinan dengan instrumen (terutama forceps), kala II memanjang, atau bayi makrosomia.
Pada derajat III–IV ditemukan inkontinensia flatus atau feses, sensasi udara keluar dari vagina, atau keluarnya feses dari vagina segera postpartum.
Nyeri hebat tidak proporsional yang mengarah pada kecurigaan hematoma perineum.
Riwayat persalinan cepat, bayi besar, atau penggunaan instrumen obstetri.
Kunci kecurigaan OASIS adalah gangguan kontinensia atau keluhan rektovaginal segera setelah persalinan.¹,⁶,¹⁰
Pemeriksaan Fisik
Inspeksi visual perineum dan vagina untuk mengidentifikasi lokasi, panjang, dan kedalaman robekan.
Tentukan apakah robekan terbatas pada mukosa dan kulit (derajat I) atau sudah melibatkan otot perineum (derajat II).
Bila robekan mendekati anus, evaluasi kemungkinan keterlibatan sfingter ani (derajat III) atau mukosa rektum (derajat IV).
Pemeriksaan rektal digital wajib dilakukan pada semua robekan perineum untuk memastikan integritas sfingter ani dan menyingkirkan OASIS.
Periksa adanya hematoma perineum, ditandai dengan pembengkakan tegang dan nyeri hebat.
Nilai perdarahan aktif dan stabilitas hemodinamik ibu.¹,⁸,¹⁰
Pemeriksaan Penunjang
Tidak ada pemeriksaan rutin untuk derajat I–II karena penegakan diagnosis dilakukan langsung pascapersalinan.
Pada derajat III–IV (OASIS), dapat dipertimbangkan USG endoanal pascareparasi untuk menilai kontinuitas sfingter ani dan mendeteksi defek residual.
Pemeriksaan hemoglobin dilakukan bila terdapat perdarahan signifikan untuk menilai derajat anemia atau kebutuhan transfusi.
Bila dicurigai infeksi, dapat dilakukan pemeriksaan darah lengkap dan penanda inflamasi.¹,⁸,¹⁰
Diagnosis Banding
| Diagnosis Banding | Perbedaan dengan Ruptur Perineum |
|---|---|
| Episiotomi memanjang | Robekan mengikuti garis insisi episiotomi, bukan robekan spontan akibat peregangan persalinan |
| Hematoma perineum | Nyeri hebat dan pembengkakan tegang tanpa diskontinuitas jaringan terbuka |
| Laserasi serviks | Perdarahan berasal dari serviks, sementara perineum tampak utuh |
| Atonia uteri | Perdarahan postpartum berasal dari uterus lembek, bukan dari luka perineum |
| Fistula rektovaginal postpartum | Keluarnya feses dari vagina muncul hari–minggu setelah persalinan, bukan segera akibat robekan akut.¹,¹⁰ |
Penatalaksanaan
Non-Farmakologis
Irigasi dan asepsis luka sebelum reparasi untuk mencegah infeksi.
Penjahitan anatomis berlapis segera (derajat I–II) untuk hemostasis dan pemulihan struktur.
Stabilisasi hemodinamik dan rujukan segera (derajat III–IV).
Kompres dingin 24 jam pertama untuk mengurangi edema dan nyeri.
Perawatan luka perineum dan kebersihan lokal.
Diet tinggi serat dan cairan cukup, terutama pada OASIS, untuk mencegah konstipasi.¹,⁸,⁹,¹⁰
Farmakologis
| Golongan | Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik |
|---|---|---|---|
| Anestesi Lokal | Lidokain 1% injeksi infiltrasi | 5–10 mL infiltrasi sebelum penjahitan | Memblokade kanal natrium pada membran saraf sehingga menghambat transmisi impuls nyeri |
| NSAID | Ibuprofen tablet 400 mg | 400 mg setiap 8 jam | Menghambat enzim COX-1 dan COX-2, menurunkan sintesis prostaglandin → efek analgesik & antiinflamasi |
| Antibiotik Spektrum Luas | Ampisilin injeksi 2 g + Metronidazol 500 mg IV | Ampisilin 2 g IV dosis awal; Metronidazol 500 mg IV tiap 8 jam (pada OASIS) | Ampisilin menghambat sintesis dinding sel bakteri; Metronidazol merusak DNA bakteri anaerob |
| Laksatif Osmotik | Laktulosa sirup | 15–30 mL per oral 1–2 kali/hari | Meningkatkan tekanan osmotik di lumen usus sehingga melunakkan feses dan mempermudah defekasi. ¹,¹⁰ |
Operatif
Derajat I–II
Dilakukan segera setelah persalinan dengan anestesi lokal (lidokain infiltrasi).
Penjahitan berlapis anatomis dimulai dari mukosa vagina, dilanjutkan ke otot perineum, dan diakhiri pada kulit.
Menggunakan benang absorbable (polyglactin 910 ukuran 2-0 atau 3-0).
Teknik jahit dapat kontinu atau terputus, dengan prinsip hemostasis dan rekonstruksi anatomi optimal.
Dapat dilakukan di fasilitas primer oleh tenaga terlatih.
Prinsip utama reparasi adalah rekonstruksi anatomi yang tepat untuk mencegah inkontinensia dan fistula rektovaginal, terutama pada OASIS.¹,¹⁰
Derajat III–IV (OASIS)
Dilakukan di ruang operasi dengan anestesi regional (spinal/epidural) atau umum.
Pemasangan kateter urin untuk mencegah retensi dan memantau diuresis.
Reparasi dilakukan lapis demi lapis.
Mukosa rektum dijahit dengan benang absorbable kontinu.
Sfingter ani internus diperbaiki bila terlibat.
Sfingter ani eksternus direparasi dengan teknik end-to-end atau overlapping.
Dilanjutkan perbaikan otot perineum, mukosa vagina, dan kulit.
Diberikan antibiotik profilaksis dan laksatif pascareparasi untuk mencegah infeksi dan melindungi hasil rekonstruksi.¹,¹⁰
Follow Up
Kontrol ulang 24–48 jam pertama untuk evaluasi nyeri, hematoma, atau tanda infeksi.
Kontrol lanjutan 7–10 hari untuk penilaian penyembuhan dan konseling aktivitas.⁹
Komplikasi
Komplikasi Jangka Pendek
Perdarahan postpartum akibat hemostasis yang tidak adekuat pada area robekan.
Infeksi luka perineum, terutama pada OASIS karena kontaminasi fekal dan lokasi luka yang dekat anus.
Hematoma perineum, ditandai pembengkakan tegang dan nyeri hebat akibat perdarahan tersembunyi.
Nyeri perineum persisten, yang dapat mengganggu mobilisasi, menyusui, dan aktivitas sehari-hari.
Komplikasi Jangka Panjang
Inkontinensia flatus atau feses, akibat kerusakan atau kegagalan penyembuhan sfingter ani.
Fistula rektovaginal, terutama pada derajat IV atau bila terjadi infeksi pascareparasi.
Dispareunia kronis, akibat jaringan parut atau rekonstruksi yang tidak anatomis.
Gangguan fungsi dasar panggul, termasuk penurunan kualitas hidup dan disfungsi seksual.¹,¹⁰
Prognosis
Ad vitam: bonam. Ruptur perineum jarang mengancam nyawa bila perdarahan terkendali dan tidak terjadi komplikasi berat seperti syok atau infeksi sistemik.
Ad functionam: bonam pada derajat I–II karena tidak melibatkan sfingter ani sehingga fungsi kontinensia tetap utuh. Dubia pada derajat III–IV, bergantung pada keberhasilan rekonstruksi sfingter dan ada tidaknya inkontinensia residual.
Ad sanationam: bonam pada derajat I–II yang umumnya sembuh sempurna dengan reparasi anatomis adekuat. Dubia pada OASIS, terutama bila terjadi infeksi, kegagalan penyembuhan, atau reparasi tidak optimal.¹,¹⁰
Edukasi Pasien
Jaga kebersihan perineum: bilas dengan air bersih setelah BAK/BAB dan ganti pembalut secara teratur untuk mencegah infeksi luka.
Kompres dingin pada 24 jam pertama untuk mengurangi nyeri dan pembengkakan.
Konsumsi makanan tinggi serat dan cairan cukup untuk mencegah konstipasi, terutama pada derajat III–IV (OASIS) agar tidak mengganggu hasil reparasi sfingter.
Minum analgesik sesuai resep dan habiskan antibiotik bila diberikan.
Hindari hubungan seksual minimal 6 minggu atau sampai luka sembuh sempurna.
Lakukan latihan dasar panggul (pelvic floor exercise) setelah nyeri berkurang untuk membantu pemulihan fungsi otot dan sfingter.
Segera kembali ke fasilitas kesehatan bila muncul demam, nyeri hebat, pembengkakan yang membesar, perdarahan banyak, inkontinensia, atau keluarnya feses dari vagina.¹,⁹,¹⁰
Kriteria Rujukan
Semua ruptur derajat III–IV (OASIS) harus dirujuk untuk reparasi definitif di ruang operasi oleh spesialis obstetri dan ginekologi.
Perdarahan aktif tidak terkontrol meskipun telah dilakukan penjahitan awal.
Ditemukan keterlibatan sfingter ani atau mukosa rektum pada pemeriksaan rektal digital.
Hematoma perineum progresif disertai nyeri hebat dan pembengkakan tegang.
Ibu dengan instabilitas hemodinamik atau tanda syok memerlukan stabilisasi dan rujukan segera.
Keluhan inkontinensia flatus/feses, kecurigaan fistula rektovaginal, atau nyeri kronis pascapersalinan yang menetap.¹,⁸,¹⁰