
Plasenta Previa [2].
Definisi
Plasenta previa adalah kondisi di mana plasenta berimplantasi di segmen bawah uterus (SBR = Segmen Bawah Rahim) sehingga menutupi sebagian atau seluruh ostium uteri internum atau berada sangat dekat dengannya, dan menyebabkan perdarahan antepartum tanpa nyeri pada trimester ketiga.¹
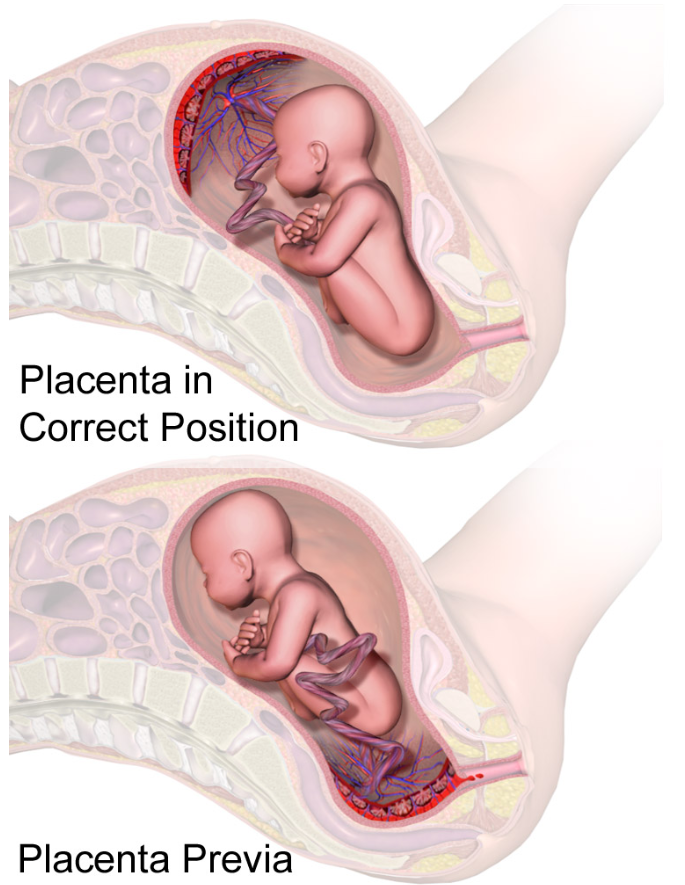
Bagian atas menunjukkan plasenta dalam posisi normal, yaitu terletak di fundus atau korpus uterus sehingga tidak menutupi ostium uteri internum.
Bagian bawah menunjukkan plasenta previa, yaitu ketika plasenta berimplantasi pada segmen bawah uterus dan menutupi jalan lahir sehingga meningkatkan risiko perdarahan antepartum.
Epidemiologi
Plasenta previa terjadi pada sekitar 0,3–0,5% dari seluruh kehamilan secara global, dengan angka yang cenderung meningkat seiring meningkatnya seksio sesarea.
Di Indonesia, data yang tersedia sebagian besar bersifat berbasis rumah sakit (hospital-based), bukan surveilans populasi nasional.
RSUP Dr. Mohammad Hoesin Palembang melaporkan 105 kasus plasenta previa dengan perdarahan selama periode 2020–2021.
RSIA Ananda Makassar melaporkan 169 kasus plasenta previa pada periode 2020–2021.
Data ini menunjukkan bahwa plasenta previa merupakan salah satu penyebab utama perdarahan antepartum dan rujukan obstetri risiko tinggi di fasilitas tersier Indonesia, meskipun angka prevalensi nasional belum terdokumentasi secara komprehensif.¹,⁸,⁹
Etiologi
Plasenta previa terjadi ketika blastokista berimplantasi di segmen bawah uterus sejak awal kehamilan, sehingga plasenta berkembang dekat atau menutupi ostium uteri internum.
Kondisi ini disebabkan oleh kelainan lokasi nidasi trofoblas, yaitu proses implantasi yang tidak berlangsung di fundus atau korpus uteri seperti seharusnya.
Diduga berkaitan dengan perubahan lokal pada endometrium atau desidua yang membuat area fundal kurang optimal untuk implantasi, sehingga blastokista melekat pada bagian inferior uterus.¹
Faktor Risiko
Riwayat seksio sesarea sebelumnya merupakan faktor risiko terkuat. Risiko meningkat seiring jumlah operasi uterus yang pernah dilakukan.
Riwayat operasi atau tindakan intrauterin seperti kuretase, miomektomi, atau histeroskopi dapat mengubah struktur dan vaskularisasi endometrium.
Riwayat plasenta previa pada kehamilan sebelumnya meningkatkan risiko kekambuhan pada kehamilan berikutnya.
Multiparitas dan grand multipara berkaitan dengan perubahan struktur uterus akibat kehamilan berulang.
Usia ibu ≥35 tahun dikaitkan dengan peningkatan kejadian implantasi abnormal.
Kehamilan ganda meningkatkan risiko karena luas permukaan implantasi yang lebih besar.
Teknologi reproduksi berbantu seperti IVF dilaporkan meningkatkan risiko implantasi rendah.
Kebiasaan merokok berhubungan dengan perubahan perfusi dan hipoksia endometrium.¹,⁶
Klasifikasi
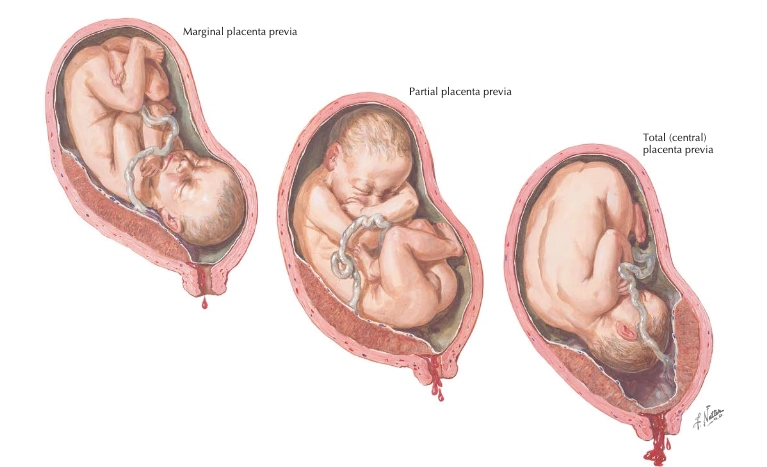
Klasifikasi berdasarkan hubungan tepi plasenta dengan ostium uteri internum pada USG transvaginal.
Plasenta previa diklasifikasikan berdasarkan hubungan tepi plasenta dengan ostium uteri internum (OUI) melalui ultrasonografi transvaginal sebagai standar emas.
Placenta previa adalah kondisi di mana plasenta menutupi sebagian atau seluruh OUI, sehingga menghalangi jalan lahir dan pada umumnya memerlukan persalinan dengan seksio sesarea.
Low-lying placenta adalah keadaan ketika tepi plasenta berada kurang dari 20 mm dari OUI, yang memerlukan evaluasi ulang pada usia kehamilan lanjut karena sebagian kasus dapat memungkinkan persalinan pervaginam bila jarak mencukupi dan tidak disertai perdarahan bermakna.
Perbedaan ketiganya terletak pada derajat penutupan OUI, yang menentukan tingkat obstruksi jalan lahir dan risiko perdarahan intrapartum.¹,⁵,⁶
Patofisiologi
Plasenta previa terjadi akibat implantasi plasenta di segmen bawah uterus—area dengan desidua lebih tipis dan daya kontraktil lebih rendah dibandingkan fundus.
Seiring kehamilan berlanjut, segmen bawah uterus terbentuk dan meregang. Serviks juga memendek dan berdilatasi. Proses ini menyebabkan sebagian plasenta terlepas dari tempat implantasinya.
Pelepasan ini menimbulkan robekan sinus vena maternal, sehingga terjadi perdarahan antepartum merah segar tanpa nyeri. Perdarahan berasal dari sirkulasi maternal, bukan dari inflamasi atau kontraksi uterus.
Karena segmen bawah uterus kurang mampu berkontraksi efektif, perdarahan lebih sulit berhenti dibandingkan implantasi normal di fundus.¹
Anamnesis
Keluhan utama berupa perdarahan pervaginam merah segar tanpa nyeri pada trimester ketiga merupakan gambaran khas plasenta previa.
Perdarahan biasanya muncul setelah usia kehamilan ≥28 minggu, saat segmen bawah uterus mulai terbentuk dan meregang.
Perdarahan dapat terjadi tiba-tiba tanpa faktor pencetus jelas, sering bersifat berulang, dengan jumlah bervariasi.
Tidak disertai nyeri perut hebat maupun uterus tegang, yang membantu membedakannya dari solusio plasenta.
Tanyakan riwayat seksio sesarea, operasi uterus, plasenta previa sebelumnya, multiparitas, dan usia ibu ≥35 tahun sebagai faktor risiko.
Evaluasi adanya penurunan gerak janin serta tanda hipovolemia seperti pusing, lemah, atau sinkop.
Tanyakan riwayat perdarahan setelah hubungan seksual sebagai pemicu.¹,⁶
Pemeriksaan Fisik
Penilaian awal difokuskan pada tanda vital untuk mendeteksi instabilitas hemodinamik, seperti takikardi, hipotensi, pucat, dan ekstremitas dingin, yang menunjukkan kehilangan darah bermakna.
Pada pemeriksaan abdomen, uterus biasanya lunak dan tidak nyeri, berbeda dengan solusio plasenta yang disertai uterus tegang dan nyeri tekan.
Bagian terbawah janin sering belum masuk panggul dan dapat ditemukan malpresentasi, karena plasenta menempati segmen bawah uterus.
Pemeriksaan denyut jantung janin (DJJ) perlu dilakukan untuk menilai kesejahteraan janin, terutama bila terjadi perdarahan sedang hingga berat.
Pemeriksaan spekulum dapat dilakukan secara hati-hati untuk menyingkirkan sumber perdarahan dari serviks atau vagina.
Pemeriksaan dalam (vaginal toucher) merupakan kontraindikasi sebelum lokasi plasenta dipastikan dengan ultrasonografi, karena dapat memicu perdarahan masif.¹,⁶
Pemeriksaan Penunjang
Ultrasonografi transvaginal (USG-TV) merupakan standar emas untuk menilai hubungan plasenta dengan ostium uteri internum (OUI) karena memberikan visualisasi yang lebih akurat dibandingkan USG transabdominal.
Ultrasonografi transabdominal (USG-TA) dapat digunakan sebagai pemeriksaan awal untuk mendeteksi kecurigaan plasenta letak rendah, namun bila hasil meragukan harus dilanjutkan dengan USG-TV.
Doppler warna dapat membantu menilai vaskularisasi abnormal dan mendeteksi kemungkinan plasenta akreta spektrum, terutama pada pasien dengan riwayat seksio sesarea.
Pemeriksaan laboratorium meliputi hemoglobin, hematokrit, golongan darah, dan uji silang (crossmatch) untuk menilai derajat anemia dan persiapan transfusi bila terjadi perdarahan bermakna.
Kardiotokografi (CTG) atau pemantauan denyut jantung janin diperlukan pada perdarahan sedang hingga berat untuk menilai kesejahteraan janin dan mendeteksi dini hipoksia.
Dasar Diagnosis
Diagnosis plasenta previa ditegakkan berdasarkan perdarahan pervaginam merah segar tanpa nyeri pada trimester ketiga yang dikonfirmasi dengan ultrasonografi transvaginal yang menunjukkan plasenta menutupi atau berada <20 mm dari ostium uteri internum.¹,⁶
Diagnosis Banding
| Diagnosis Banding | Perbedaan utama |
|---|---|
| Solusio plasenta | Perdarahan gelap disertai nyeri perut hebat dan uterus tegang, berbeda dari perdarahan merah segar tanpa nyeri pada plasenta previa. |
| Ruptur sinus marginalis / vasa previa | Perdarahan sangat cepat dan masif sering dengan distres janin akut, sedangkan pada plasenta previa biasanya maternal-origin dan tanpa nyeri. |
| Servisitis / polip serviks | Perdarahan sedikit dan dipicu hubungan seksual, dengan serviks yang tampak lesi pada inspeksi, tidak seperti plasenta previa yang disertai lokasi plasenta rendah. |
| Karsinoma serviks | Disertai lesi serviks dan perdarahan kontak, berbeda dari perdarahan antepartum tanpa kelainan serviks pada plasenta previa. |
| Robekan varises vagina | Sumber perdarahan jelas di vagina saat inspeksi, tidak berasal dari uterus seperti pada plasenta previa. |
Penatalaksanaan
Penatalaksanaan plasenta previa mencakup stabilisasi ibu, evaluasi kesejahteraan janin, pencegahan perdarahan, serta perencanaan waktu terminasi kehamilan. Tata laksana bergantung pada usia kehamilan, derajat perdarahan, dan tipe plasenta previa.¹
Non-Farmakologis
Penatalaksanaan awal mengikuti prinsip airway, breathing, circulation (ABC) untuk memastikan stabilitas maternal, termasuk pemberian oksigen dan pemantauan ketat tanda vital.
Segera pasang dua jalur intravena besar (16–18G) untuk resusitasi cairan kristaloid dan persiapan transfusi darah bila diperlukan.
Lakukan monitoring hemodinamik kontinu serta evaluasi output urin sebagai indikator perfusi organ dan respons terhadap terapi cairan.
Pasien dengan perdarahan trimester ketiga memerlukan rawat inap untuk observasi, terutama pada episode perdarahan pertama atau perdarahan berulang.
Hindari pemeriksaan dalam (vaginal toucher) sebelum lokasi plasenta dipastikan dengan ultrasonografi karena berisiko memicu perdarahan masif.
Anjurkan istirahat dan pembatasan aktivitas fisik, termasuk menghindari hubungan seksual yang dapat mencetuskan perdarahan ulang.
Lakukan pemantauan kesejahteraan janin melalui pemeriksaan denyut jantung janin (DJJ) atau CTG bila tersedia.
Siapkan rujukan segera ke fasilitas dengan layanan obstetri komprehensif dan kemampuan seksio sesarea 24 jam, terutama bila terjadi perdarahan sedang–berat atau instabilitas hemodinamik.¹,²,³,⁶
Farmakologis
| Golongan Obat dan Obat/Sediaan | Dosis dan Frekuensi | Farmakodinamik |
|---|---|---|
| Kortikosteroid antenatal – Betametason injeksi IM | 12 mg IM, diulang 24 jam kemudian (total 2 dosis) pada usia kehamilan 24–34 minggu. | Agonis reseptor glukokortikoid yang meningkatkan maturasi pneumosit tipe II dan produksi surfaktan paru janin, sehingga menurunkan risiko respiratory distress syndrome dan komplikasi prematuritas. |
| Kortikosteroid antenatal – Deksametason injeksi IM | 6 mg IM tiap 12 jam (total 4 dosis) sebagai alternatif betametason. | Glukokortikoid yang mempercepat diferensiasi paru janin dan meningkatkan produksi surfaktan. |
| Tokolitik (Calcium Channel Blocker) – Nifedipin tablet oral | Loading 10–20 mg oral, dapat diulang sesuai respons klinis pada kontraksi; diberikan hanya bila ibu hemodinamik stabil dengan perdarahan ringan–sedang. | Menghambat kanal kalsium tipe L pada miometrium sehingga menurunkan influx Ca²⁺ intrasel dan mengurangi kontraksi uterus. |
| Tokolitik (Antagonis reseptor oksitosin) – Atosiban injeksi IV | Bolus IV diikuti infus sesuai protokol rumah sakit (bila tersedia). | Menghambat reseptor oksitosin pada miometrium sehingga menurunkan aktivitas kontraktil uterus. |
| Antibiotik profilaksis perioperatif – Sefazolin injeksi IV | Diberikan sebelum insisi seksio sesarea sesuai protokol RS. | Antibiotik β-laktam yang menghambat sintesis dinding sel bakteri untuk mencegah infeksi luka operasi. |
⭐ Tatalaksana Persalinan
Perdarahan aktif atau gawat janin (semua usia kehamilan)
Stabilisasi ibu segera: pasang akses IV besar, berikan cairan, dan siapkan transfusi.
Lakukan monitoring CTG kontinu.
Seksio sesarea emergensi segera sebagai terapi definitif.¹,²
Usia kehamilan <37 minggu (preterm) dengan kondisi stabil
Manajemen ekspektatif dengan rawat inap dan observasi ketat.
Berikan kortikosteroid antenatal untuk maturasi paru janin (usia kehamilan 24–34 minggu).
Hindari pemeriksaan vaginal digital.
Lakukan terminasi bila perdarahan berulang, bertambah berat, atau kondisi ibu–janin memburuk.¹,²
Usia kehamilan ≥37 minggu (aterm) dengan kondisi stabil
Seksio sesarea terencana pada plasenta previa mayor yang menutupi OUI.
Waktu terminasi biasanya 36–37 minggu untuk mencegah perdarahan spontan.
Trial persalinan pervaginam hanya bila low-lying placenta ≥2 cm dari OUI, tanpa perdarahan aktif, dan fasilitas siap untuk SC emergensi.¹,²
Catatan
Seksio sesarea merupakan metode persalinan utama pada placenta previa yang menutupi ostium uteri internum (OUI) karena persalinan pervaginam berisiko menyebabkan perdarahan masif.
Insisi uterus biasanya menggunakan insisi transversal segmen bawah, namun dapat dipertimbangkan insisi klasik (vertikal korpus uteri) bila plasenta menutupi lokasi insisi standar atau akses janin sulit.
Pada kasus dengan kecurigaan plasenta akreta spektrum, diperlukan persiapan tim multidisiplin, ketersediaan darah dan produk darah, serta kemungkinan dilakukan histerektomi peripartum bila perdarahan tidak terkendali.
Selama operasi, dianjurkan untuk menghindari insisi langsung pada plasenta guna meminimalkan perdarahan; pendekatan insisi disesuaikan dengan lokasi plasenta berdasarkan USG praoperatif.¹,²,³,⁶
Komplikasi
Perdarahan antepartum masif merupakan komplikasi utama akibat robekan sinus vena maternal di segmen bawah uterus, yang dapat menyebabkan kehilangan darah cepat dan signifikan.
Syok hemoragik dapat terjadi bila perdarahan tidak segera ditangani dengan resusitasi adekuat, ditandai dengan hipotensi, takikardi, dan penurunan perfusi organ.
Plasenta akreta spektrum (PAS) lebih sering ditemukan pada plasenta previa dengan riwayat seksio sesarea sebelumnya, akibat defek desidua yang memungkinkan invasi trofoblas abnormal ke miometrium.
Persalinan prematur, baik spontan akibat perdarahan berulang maupun iatrogenik karena indikasi terminasi dini, meningkatkan risiko morbiditas neonatal.
Malpresentasi janin seperti sungsang atau lintang sering terjadi karena plasenta menghalangi bagian terbawah janin masuk ke panggul.
Perdarahan postpartum lebih sering terjadi akibat implantasi plasenta di segmen bawah uterus yang memiliki kemampuan kontraksi lebih rendah dibandingkan fundus.
Anemia maternal dapat berkembang akibat perdarahan berulang atau kronis selama kehamilan.
Histerektomi peripartum mungkin diperlukan pada kasus perdarahan tidak terkendali atau plasenta akreta spektrum untuk menyelamatkan nyawa ibu.
Komplikasi plasenta previa terutama berkaitan dengan kehilangan darah maternal dan konsekuensi prematuritas, sehingga deteksi dini dan manajemen tepat waktu sangat menentukan prognosis.¹,²,³
Prognosis
Prognosis ad vitam umumnya baik bila diagnosis ditegakkan dini dan penatalaksanaan adekuat tersedia, termasuk akses terhadap transfusi darah dan tindakan operatif; risiko mortalitas meningkat pada kasus dengan perdarahan masif atau syok hemoragik.
Prognosis ad sanationam umumnya baik, karena plasenta previa tidak menimbulkan gangguan jangka panjang setelah persalinan apabila perdarahan dapat dikendalikan; prognosis menjadi kurang baik bila terjadi plasenta akreta spektrum yang memerlukan histerektomi.
Prognosis ad functionam sebagian besar baik, dengan pemulihan fungsi fisik yang optimal setelah persalinan; namun dapat terganggu bila terjadi komplikasi berat seperti anemia berat, histerektomi, atau dampak psikologis akibat prematuritas dan persalinan operatif.¹,²,³
Edukasi
Jelaskan bahwa plasenta previa adalah kondisi plasenta berada di segmen bawah uterus sehingga dapat menyebabkan perdarahan tanpa nyeri pada trimester ketiga.
Tekankan bahwa perdarahan dapat terjadi tiba-tiba dan berulang—pasien harus segera ke fasilitas kesehatan bila muncul perdarahan sekecil apa pun.
Anjurkan untuk menghindari hubungan seksual, aktivitas fisik berat, dan perjalanan jauh yang dapat memicu perdarahan ulang.
Ingatkan agar pemeriksaan dalam (vaginal toucher) tidak dilakukan di fasilitas tanpa konfirmasi ultrasonografi dan kesiapan tindakan operatif.
Edukasi tanda bahaya seperti pusing, lemah, pucat, berdebar, penurunan gerak janin, atau kontraksi teratur yang memerlukan evaluasi segera.
Jelaskan kemungkinan perlunya persalinan dengan seksio sesarea, terutama bila plasenta menutupi ostium uteri internum, serta pentingnya persiapan mental pasien dan keluarga.
Tekankan pentingnya kontrol antenatal teratur, pemeriksaan USG ulang sesuai anjuran, dan kesiapan akses ke rumah sakit dengan layanan obstetri komprehensif.¹,²,³
Kriteria Rujukan
Perdarahan sedang hingga berat pada trimester ketiga yang tidak berhenti atau berulang, karena berisiko menyebabkan instabilitas hemodinamik dan memerlukan fasilitas operasi segera.
Tanda instabilitas hemodinamik seperti hipotensi, takikardi, pucat, atau penurunan kesadaran yang mengarah pada syok hemoragik.
Hasil ultrasonografi menunjukkan plasenta menutupi ostium uteri internum, sehingga memerlukan seksio sesarea terencana di fasilitas dengan kesiapan transfusi darah.
Kecurigaan plasenta akreta spektrum, terutama pada pasien dengan riwayat seksio sesarea, yang memerlukan penanganan di pusat rujukan tersier dengan tim multidisiplin.
Distres janin atau penurunan gerak janin yang mengindikasikan gangguan kesejahteraan fetal.
Fasilitas pelayanan kesehatan tidak memiliki kemampuan seksio sesarea 24 jam, bank darah, atau layanan obstetri komprehensif.
Rujukan harus dilakukan setelah stabilisasi awal (ABC, akses intravena, resusitasi cairan) dengan pendampingan medis yang memadai untuk meminimalkan risiko selama transportasi.¹,²,³
Catatan
Low-lying placenta pada trimester kedua tidak selalu menetap menjadi plasenta previa, karena pertumbuhan segmen bawah uterus dapat menyebabkan pergeseran relatif lokasi plasenta; evaluasi ulang pada usia 28–32 minggu penting untuk konfirmasi.
Pada kasus dengan plasenta previa dan riwayat ≥2 seksio sesarea, risiko plasenta akreta spektrum meningkat secara bermakna sehingga perencanaan persalinan harus dilakukan di pusat rujukan tersier dengan kesiapan transfusi masif.
Tidak semua kasus perdarahan pada plasenta previa memerlukan terminasi segera; keputusan didasarkan pada stabilitas ibu dan janin, bukan semata-mata jumlah perdarahan awal.
Pada seksio sesarea elektif karena plasenta previa, diperlukan kesiapan darah dan produk darah sebelum insisi sebagai langkah antisipatif terhadap perdarahan intraoperatif.¹,²,³