
Mola Hidatidosa [2].
Definisi
Mola hidatidosa adalah kehamilan abnormal dalam spektrum gestational trophoblastic disease yang ditandai oleh proliferasi trofoblas dan degenerasi hidropik vili korion, yang secara genetik terbagi menjadi mola komplit (androgenetik tanpa embrio) dan mola parsial (triploid dengan embrio abnormal) serta memiliki potensi progresi menjadi gestational trophoblastic neoplasia (GTN).¹
Epidemiologi
Insidensi mola hidatidosa bervariasi secara geografis, dengan angka lebih tinggi di negara berkembang dibandingkan negara Barat.
Di Amerika Utara dan Eropa, insidensi sekitar 0,5–1 per 1.000 kehamilan.
Di Asia Tenggara dan beberapa negara berkembang, insidensi meningkat menjadi 1–3 per 1.000 kehamilan.
Di Indonesia, laporan rumah sakit rujukan menunjukkan insidensi sekitar 1:500–1:1.000 kehamilan, meskipun belum tersedia registri nasional GTD yang terstandar.
Risiko progresi menjadi gestational trophoblastic neoplasia (GTN) berbeda menurut tipe mola:
Mola komplit: sekitar 15–20% berkembang menjadi GTN.
Mola parsial: kurang dari 5% berkembang menjadi GTN.
Risiko meningkat signifikan pada usia maternal >40 tahun, dengan peningkatan beberapa kali lipat dibandingkan usia reproduktif 20–35 tahun.²,⁵,⁶,⁷,¹⁴
Etiologi
Mola hidatidosa terjadi akibat kelainan fertilisasi yang menyebabkan dominasi genom paternal dan proliferasi trofoblas abnormal.
Mola komplit terjadi karena fertilisasi ovum kosong oleh satu sperma yang mengalami duplikasi atau dua sperma (46,XX/XY androgenetik) sehingga tidak terbentuk embrio.
Mola parsial terjadi akibat fertilisasi ovum normal oleh dua sperma atau satu sperma diploid yang menghasilkan triploidi (69,XXY/XXX/XYY) dengan embrio abnormal.
Dominasi paternal memicu hiperproliferasi trofoblas dan peningkatan β-hCG.
Pada kasus jarang, mola berulang familial berhubungan dengan mutasi NLRP7 atau KHDC3L.¹,⁷
Faktor Risiko
Usia maternal ekstrem: risiko meningkat pada usia <20 tahun dan terutama >40 tahun, dengan peningkatan signifikan pada usia >45 tahun.
Riwayat mola hidatidosa sebelumnya: risiko kekambuhan sekitar 1–2% setelah satu kejadian dan meningkat hingga 15–20% setelah ≥2 kejadian.
Defisiensi vitamin A atau karoten yang diduga memengaruhi diferensiasi trofoblas.
Riwayat abortus berulang, yang berasosiasi dengan peningkatan risiko meskipun mekanisme pasti belum sepenuhnya jelas.
Riwayat infertilitas atau penggunaan teknologi reproduksi berbantu, yang dilaporkan memiliki hubungan dengan peningkatan insidensi dalam beberapa studi observasional.
Mola berulang familial akibat mutasi gen NLRP7 atau KHDC3L (jarang).²,⁵,⁷
Klasifikasi
Mola hidatidosa diklasifikasikan menjadi dua tipe utama berdasarkan komposisi genetik, gambaran histopatologi, dan risiko keganasan.¹,²,⁵,⁶,⁹
Patofisiologi
Dominasi paternal memicu proliferasi trofoblas berlebihan dan gangguan diferensiasi jaringan plasenta sejak tahap awal implantasi.
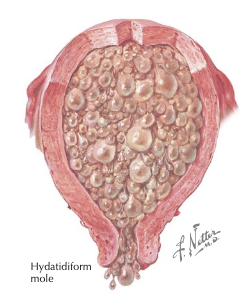
Akumulasi cairan dalam stroma vili korion menyebabkan degenerasi hidropik vili, membentuk gambaran vesikuler menyerupai "gelembung anggur".
Pada mola komplit, seluruh kromosom bersifat androgenetik (asal paternal) sehingga embrio tidak terbentuk dan terjadi proliferasi trofoblas difus.
Pada mola parsial, terdapat kelebihan materi genetik paternal (triploidi) yang tetap memicu pertumbuhan trofoblas berlebihan meskipun embrio dapat terbentuk secara abnormal.
Dominasi paternal menyebabkan hiperproliferasi trofoblas, degenerasi hidropik vili korialis, dan peningkatan kadar β-hCG yang tinggi.
Peningkatan β-hCG berkontribusi terhadap manifestasi sistemik:
Hiperemesis gravidarum akibat stimulasi pusat muntah.
Hipertiroidisme gestasional melalui aktivasi reseptor TSH.
Preeklamsia dini (<20 minggu) akibat gangguan invasi trofoblas dan disfungsi endotel sistemik.
Pada sebagian kasus, sel trofoblas mengalami invasi miometrium dan dapat menyebar secara hematogen, menandai perkembangan menjadi gestational trophoblastic neoplasia (GTN).¹,²,⁵,⁶,⁷,⁸,¹²
Anamnesis
Perdarahan pervaginam trimester pertama (paling sering), berupa spotting hingga perdarahan sedang tanpa nyeri hebat akibat pelepasan jaringan mola dari dinding uterus.
Mual muntah berlebihan (hiperemesis gravidarum) yang tidak sesuai dengan usia kehamilan, terkait kadar β-hCG yang sangat tinggi.
Perut membesar lebih cepat dari usia kehamilan, terutama pada mola komplit akibat proliferasi trofoblas difus dan edema vili.
Tidak merasakan gerak janin atau tidak terdengar denyut jantung janin, khususnya pada mola komplit karena tidak terbentuk embrio.
Keluarnya jaringan menyerupai buah anggur dari vagina, yaitu vili hidropik yang terlepas.
Gejala hipertiroid ringan (jantung berdebar, tremor, mudah berkeringat) akibat stimulasi reseptor TSH oleh β-hCG.
Gejala preeklamsia sebelum 20 minggu (sakit kepala, edema, gangguan penglihatan)—tidak lazim pada kehamilan normal dan harus menimbulkan kecurigaan mola.¹,²,⁵,⁶,⁷,⁸
Pemeriksaan Fisik
Pemeriksaan Umum
Takikardia akibat anemia atau hipertiroidisme.
Hipertensi sebelum usia kehamilan 20 minggu, mengarah pada preeklamsia dini.
Hipotensi dan tanda syok bila terjadi perdarahan masif.
Konjungtiva pucat akibat anemia.
Tremor halus, kulit hangat, hiperrefleksia akibat stimulasi reseptor TSH oleh β-hCG.
Pemeriksaan Abdomen (Obstetri)
Tinggi fundus uteri tidak sesuai usia kehamilan, sering lebih besar pada mola komplit.
Denyut jantung janin (DJJ) tidak terdengar pada mola komplit.
Uterus terasa lebih lunak dibandingkan kehamilan normal pada usia gestasi yang sama.
Pemeriksaan Ginekologis
Perdarahan aktif dari ostium uteri eksternum.
Serviks dapat terbuka dengan jaringan vesikuler terlihat.
Pembesaran ovarium bilateral atau kista teka-lutein akibat stimulasi β-hCG tinggi.¹,⁵,⁶,⁷
Pemeriksaan Penunjang
β-hCG kuantitatif untuk menilai aktivitas trofoblas dan monitoring pasca evakuasi. Pada mola komplit, kadar sering sangat tinggi dan tidak sesuai usia kehamilan.
Hb/hematokrit untuk evaluasi anemia akibat perdarahan.
Fungsi tiroid (TSH, FT4) bila terdapat gejala hipertiroid akibat stimulasi β-hCG.
Foto toraks bila dicurigai GTN atau β-hCG menetap/meningkat pasca evakuasi, untuk skrining metastasis paru.¹,²,⁵,⁶,⁷,⁹
Diagnosis Banding¹,²,⁵,⁹
| Diagnosis | Perbedaan dengan Mola Hidatidosa |
|---|---|
| Abortus inkomplet | β-hCG menurun sesuai proses keguguran dan USG menunjukkan sisa produk konsepsi tanpa gambaran multikistik difus. |
| Kehamilan intrauterin normal | Terdapat embrio dengan denyut jantung janin dan kenaikan β-hCG sesuai usia gestasi. |
| Kehamilan ektopik | Tidak ditemukan kehamilan intrauterin pada USG, sering disertai nyeri abdomen unilateral dan massa adneksa. |
| Degenerasi kistik plasenta | Perubahan kistik terbatas pada plasenta dengan janin relatif normal dan tanpa proliferasi trofoblas difus. |
| Mola invasif | Terjadi pasca evakuasi dengan invasi miometrium dan kadar β-hCG menetap atau meningkat kembali. |
| Koriokarsinoma | Tidak ditemukan struktur vili korion dan sering disertai metastasis hematogen dengan β-hCG sangat tinggi. |
Penatalaksanaan
Penatalaksanaan mola hidatidosa bertujuan mengosongkan kavum uteri secara aman, mencegah komplikasi akut, dan mencegah progresi menjadi gestational trophoblastic neoplasia (GTN).
Semua kasus harus dirujuk ke fasilitas kesehatan tingkat lanjut (FKTL) dengan spesialis obstetri dan fasilitas transfusi darah.¹,⁵,⁶
Non Farmakologis
Stabilisasi hemodinamik segera: Pasang dua jalur intravena besar, berikan cairan kristaloid, dan siapkan transfusi darah bila ada perdarahan aktif atau anemia berat untuk mencegah syok hipovolemik.
Evaluasi pra-evakuasi menyeluruh: Periksa Hb, golongan darah dan crossmatch, fungsi tiroid bila ada gejala hipertiroid, serta tekanan darah untuk mendeteksi preeklamsia dini.
Monitoring ketat tanda vital: Pantau tekanan darah, nadi, respirasi, dan saturasi oksigen untuk mendeteksi dini instabilitas kardiovaskular atau krisis tirotoksik.
Hindari induksi medis dengan prostaglandin sebagai terapi utama: Prostaglandin meningkatkan risiko embolisasi trofoblas dan perdarahan dibanding evakuasi vakum.
Konseling pasien dan keluarga: Jelaskan bahwa mola adalah kehamilan abnormal yang memerlukan evakuasi, risiko progresi menjadi GTN, dan pentingnya pemantauan β-hCG jangka panjang.
Perencanaan kontrasepsi pasca tindakan: Cegah kehamilan selama masa monitoring β-hCG agar interpretasi hasil tidak terganggu.¹,⁶
Farmakologis
terapi utama adalah evakuasi uterin (operatif); farmakologis bersifat adjunctive (pendukung) atau untuk kondisi tertentu.
Untuk Mengurangi Perdarahan¹
| Obat & Sediaan | Dosis | Farmakodinamik | Keterangan |
|---|---|---|---|
| Oksitosin injeksi | 20–40 IU dalam 500 ml RL/NaCl, drip IV | Merangsang kontraksi miometrium | Terapi suportif, diberikan selama/ setelah suction curettage |
| Metilergometrin injeksi | 0,2 mg IM, dapat diulang 2–4 jam | Vasokonstriksi dan kontraksi uterus kuat | Kontraindikasi hipertensi/preeklamsia |
Untuk Mengatasi Hipertiroidisme Gestasional¹,⁷
| Obat & Sediaan | Dosis | Farmakodinamik | Keterangan |
|---|---|---|---|
| Propiltiourasil (PTU) | 100–200 mg tiap 6–8 jam | Menghambat sintesis hormon tiroid dan konversi T4→T3 | Digunakan pada hipertiroid klinis signifikan sebelum evakuasi |
| Propranolol | 10–40 mg tiap 6–8 jam | Blokade β-adrenergik untuk kontrol gejala | Untuk kontrol simptomatik (takikardia, tremor) |
Kemoprofilaksis⁶
| Obat & Sediaan | Dosis (contoh regimen risiko rendah) | Farmakodinamik | Indikasi |
|---|---|---|---|
| Metotreksat injeksi | 50 mg/m² IM (sesuai protokol) | Antimetabolit, hambat sintesis DNA trofoblas | Dipertimbangkan pada risiko tinggi GTN, tidak rutin |
| Actinomycin-D injeksi | 1,25 mg/m² IV | Hambat transkripsi DNA | Alternatif bila MTX tidak sesuai |
Operatif 🟨
Suction curettage (evakuasi vakum) adalah terapi definitif utama untuk mengosongkan kavum uteri secara aman. Prosedur dilakukan dengan dilatasi serviks dan aspirasi menggunakan kanula vakum besar, disertai pemberian oksitosin untuk mengurangi perdarahan.
Tindakan ini direkomendasikan pada pasien yang masih menginginkan fertilitas karena efektif dan memiliki risiko lebih rendah untuk perdarahan serta embolisasi trofoblas dibanding induksi medis.
Histerektomi dipertimbangkan pada pasien yang tidak menginginkan fertilitas lagi, usia lanjut dengan risiko tinggi, atau bila terjadi perdarahan tidak terkontrol. Namun, monitoring β-hCG pasca tindakan tetap diperlukan.
Seluruh jaringan hasil evakuasi wajib dikirim untuk pemeriksaan histopatologi guna mengonfirmasi diagnosis dan mengklasifikasi tipe mola.¹,⁶
Komplikasi
Perdarahan hebat terjadi akibat pelepasan jaringan mola dan gangguan kontraksi miometrium, dapat menyebabkan anemia berat hingga syok hipovolemik bila tidak segera ditangani.
Anemia berkembang akibat perdarahan pervaginam berulang pada trimester pertama dan dapat memperburuk instabilitas hemodinamik.
Hipertiroidisme gestasional hingga krisis tirotoksik disebabkan oleh kadar β-hCG tinggi yang menstimulasi reseptor TSH; manipulasi uterus saat evakuasi dapat memicu dekompensasi pada kasus berat.
Preeklamsia sebelum 20 minggu terjadi akibat gangguan invasi trofoblas dan disfungsi endotel sistemik—kondisi yang jarang pada kehamilan normal sehingga harus menimbulkan kecurigaan mola.
Kista teka-lutein bilateral muncul akibat stimulasi ovarium oleh β-hCG tinggi dan umumnya mengalami regresi spontan setelah kadar hormon menurun pasca evakuasi.
Emboli trofoblastik paru dapat terjadi saat evakuasi akibat masuknya fragmen trofoblas ke sirkulasi vena, menimbulkan gangguan respirasi akut.
Gestational trophoblastic neoplasia (GTN) berkembang pada sebagian kasus—terutama mola komplit—akibat persistensi proliferasi trofoblas yang invasif atau metastatik.¹,⁵,⁶,⁷
Prognosis
Ad vitam bonam: prognosis kehidupan sangat baik. Dengan evakuasi adekuat dan monitoring β-hCG tepat, mortalitas maternal sangat rendah dan sebagian besar pasien sembuh total.
Ad functionam bonam: fungsi reproduksi umumnya tetap baik. Fertilitas dapat kembali normal setelah kadar β-hCG stabil dan tidak terjadi GTN invasif. Sebagian besar pasien dapat hamil kembali tanpa komplikasi.
Ad sanationam bonam: tingkat kesembuhan sangat tinggi. Mayoritas kasus sembuh setelah evakuasi. Bila berkembang menjadi gestational trophoblastic neoplasia (GTN), respons terhadap kemoterapi pada risiko rendah mencapai >90%.
Secara keseluruhan, prognosis mola hidatidosa sangat baik bila dilakukan evakuasi dan pemantauan β-hCG yang adekuat.¹,⁵,⁶,¹²
Edukasi
Jelaskan bahwa mola hidatidosa adalah kehamilan abnormal yang tidak dapat dipertahankan dan memerlukan evakuasi segera untuk mencegah komplikasi.
Tekankan pentingnya monitoring β-hCG secara berkala hingga negatif dan stabil. Peningkatan atau plateau kadar hormon dapat menandakan perkembangan menjadi gestational trophoblastic neoplasia (GTN).
Anjurkan penggunaan kontrasepsi andal selama masa pemantauan agar kehamilan baru tidak mengganggu interpretasi hasil β-hCG.
Edukasi tanda bahaya yang memerlukan penanganan segera: perdarahan banyak, pusing atau lemas berat, sesak napas, nyeri perut hebat, dan jantung berdebar hebat.
Jelaskan bahwa prognosis umumnya sangat baik. Sebagian besar pasien dapat hamil kembali secara normal setelah masa pemantauan selesai.¹,⁶
Kriteria Rujukan
Perdarahan sedang hingga berat, anemia signifikan, atau tanda instabilitas hemodinamik (takikardia, hipotensi, syok).
Temuan klinis dan/atau USG yang mengarah pada mola hidatidosa karena memerlukan evakuasi suction curettage di fasilitas rujukan.
Hipertensi atau tanda preeklamsia sebelum 20 minggu.
Gejala hipertiroidisme sedang–berat (takikardia persisten, tremor berat, gejala sistemik) yang memerlukan stabilisasi dan pengawasan ketat.
Kadar β-hCG sangat tinggi atau tidak sesuai usia gestasi.
Kecurigaan gestational trophoblastic neoplasia (GTN), yang ditandai plateau atau peningkatan kembali β-hCG pasca evakuasi.
Kesulitan akses follow-up β-hCG serial di layanan primer.¹,⁶,¹²
Catatan
Evakuasi mola tidak dianjurkan dilakukan di fasilitas kesehatan tingkat pertama karena risiko perdarahan dan komplikasi sistemik.
Pemeriksaan histopatologi wajib dilakukan untuk memastikan klasifikasi tipe mola.
Monitoring β-hCG harus dilanjutkan meskipun dilakukan histerektomi, karena risiko GTN tetap ada.
Kehamilan baru selama masa monitoring dapat mengganggu interpretasi kadar β-hCG dan berisiko menunda diagnosis GTN.
Pasien dengan usia >40 tahun dan kadar β-hCG sangat tinggi termasuk kelompok risiko tinggi progresi GTN.⁵,⁶,¹²