
Mastitis [4]
Definisi
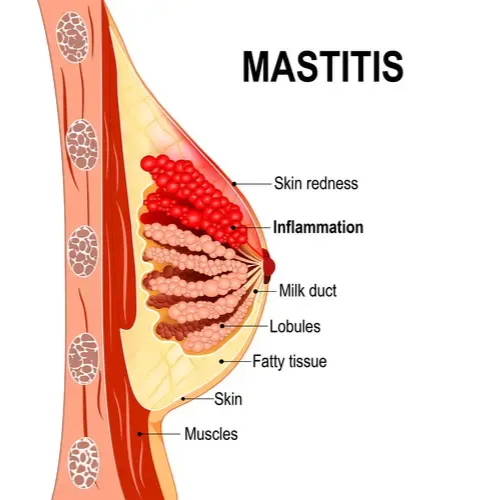
Mastitis adalah inflamasi jaringan payudara yang paling sering terjadi pada masa laktasi. Kondisi ini umumnya berawal dari stasis ASI akibat pengosongan payudara yang tidak adekuat, memicu respons inflamasi lokal, dan dapat disertai infeksi bakteri.¹,²
Epidemiologi
Mastitis laktasi terjadi pada sekitar 10–33% ibu menyusui, terutama dalam 6 minggu pertama postpartum. Tersering terjadi pada 2-3 minggu post partum.
Insidensi lebih tinggi pada primipara dan ibu dengan pengosongan payudara tidak adekuat.
Sebagian besar kasus bersifat unilateral dan terkait stasis ASI.
Sekitar 3–11% kasus mastitis laktasi berkembang menjadi abses payudara bila penanganan terlambat atau tidak adekuat.
Mastitis non-laktasi jauh lebih jarang, sering rekuren, dan terkait merokok, diabetes melitus, serta penyakit periduktal kronik.¹-⁵,⁸
Etiologi
Mastitis Laktasi
Stasis ASI akibat pengosongan payudara yang tidak adekuat merupakan faktor utama pemicu inflamasi.
Perlekatan dan posisi menyusui yang buruk menyebabkan ASI tertahan pada segmen duktus tertentu.
Fisura atau trauma puting mempermudah masuknya bakteri ke jaringan payudara.
Tekanan lokal pada payudara (bra ketat, posisi tidur tertentu) menghambat aliran ASI.
Patogen tersering: Staphylococcus aureus (termasuk MRSA), diikuti Streptococcus spp.
Mastitis Non-Laktasi
Inflamasi periduktal kronik menyebabkan obstruksi duktus dan infeksi berulang.
Merokok berperan dalam kerusakan epitel duktus dan perubahan mikrobiota lokal.
Diabetes melitus dan kondisi imunokompromais meningkatkan kerentanan terhadap infeksi.
Dapat melibatkan flora campuran, termasuk bakteri anaerob.¹-⁵,⁸
Klasifikasi
Mastitis laktasi akut, terjadi pada ibu menyusui, terutama dalam 2–6 minggu postpartum. Ditandai dengan nyeri payudara unilateral, eritem lokal, pembengkakan, dan demam. Paling sering berawal dari stasis ASI.
Mastitis non-laktasi, terjadi di luar masa menyusui. Sering berkaitan dengan penyakit periduktal, merokok, dan diabetes. Cenderung rekuren dan dapat melibatkan flora campuran termasuk anaerob.
Mastitis subklinis, inflamasi payudara tanpa gejala klinis yang jelas. Umumnya terdeteksi melalui peningkatan sel inflamasi atau kultur ASI. Berpotensi mengganggu keberhasilan menyusui.¹,²,⁴,⁵,⁸
Faktor Predisposisi
Pengosongan payudara tidak adekuat (stasis ASI) akibat menyusui jarang atau tidak efektif merupakan faktor risiko utama mastitis.
Teknik dan perlekatan menyusui yang buruk, hanya menyusui pada 1 sisi sehingga menyebabkan ASI tertahan pada segmen duktus tertentu, memicu inflamasi lokal.
Puting lecet atau trauma puting menjadi pintu masuk bakteri ke jaringan payudara.
Tekanan lokal pada payudara (bra ketat, posisi tidur tertentu) menghambat aliran ASI dan memperberat stasis.
Merokok dan penyakit komorbid seperti diabetes melitus meningkatkan risiko mastitis, terutama pada mastitis non-laktasi.¹-⁵,⁸
Patofisiologi
Mastitis laktasi
Pengosongan payudara yang tidak adekuat menyebabkan stasis ASI, meningkatkan tekanan intraduktal dan distensi duktus.
Distensi duktus menimbulkan kerusakan epitel duktus dan perubahan permeabilitas jaringan, memicu respons inflamasi lokal.
Stasis ASI mengganggu aliran balik limfatik dan vaskular, memperberat edema dan nyeri payudara.
Bakteri (terutama Staphylococcus aureus) masuk melalui fisura atau trauma puting, berkolonisasi pada jaringan yang telah mengalami inflamasi.
Inflamasi yang menetap menyebabkan akumulasi sel inflamasi dan nekrosis jaringan lokal, yang bila tidak ditangani berkembang menjadi abses payudara.
Pada mastitis non-laktasi, inflamasi periduktal kronis memicu fibrosis dan obstruksi duktus yang memudahkan infeksi rekuren.¹-⁵,⁸
Mastitis Non-Laktasi
Inflamasi periduktal kronik menyebabkan penebalan dinding duktus dan obstruksi aliran sekret, menciptakan lingkungan yang rentan terhadap infeksi.
Merokok merusak epitel duktus melalui efek toksik, menurunkan oksigenasi jaringan, dan memicu metaplasia skuamosa duktus yang memperberat obstruksi.
Obstruksi duktus menyebabkan akumulasi debris dan sekret, memicu respons inflamasi lokal yang persisten.
Lingkungan duktus yang tertutup dan hipoksia memfasilitasi pertumbuhan flora campuran, termasuk bakteri anaerob.
Inflamasi berulang menyebabkan fibrosis periduktal dan pembentukan fistula atau abses subareolar, membuat mastitis non-laktasi cenderung rekuren.⁴,⁸
Anamnesis
Nyeri payudara unilateral akut, disebabkan oleh distensi duktus dan edema jaringan yang memicu aktivasi reseptor nyeri lokal.
Kemerahan dan rasa panas pada area payudara, mencerminkan respons inflamasi lokal akibat stasis ASI dan peningkatan aliran darah lokal.
Pembengkakan atau rasa tegang pada payudara, disebabkan oleh akumulasi ASI dan edema interstisial akibat gangguan drainase duktus dan limfatik.
Demam, menggigil, dan malaise, menunjukkan respons inflamasi sistemik, terutama bila disertai infeksi bakteri.
Riwayat pengosongan payudara tidak adekuat, (menyusui jarang, perlekatan buruk, menyusui dominan satu sisi), merupakan faktor utama terjadinya stasis ASI, pemicu awal mastitis laktasi.
Riwayat puting lecet, nyeri, atau trauma, menjadi pintu masuk bakteri ke jaringan payudara.
Pada mastitis non-laktasi:
Riwayat merokok, diabetes melitus, atau kekambuhan berulang
Nyeri dan kemerahan subareolar
Berkaitan dengan inflamasi periduktal kronik dan obstruksi duktus.¹-⁵,⁸
Pemeriksaan Fisik
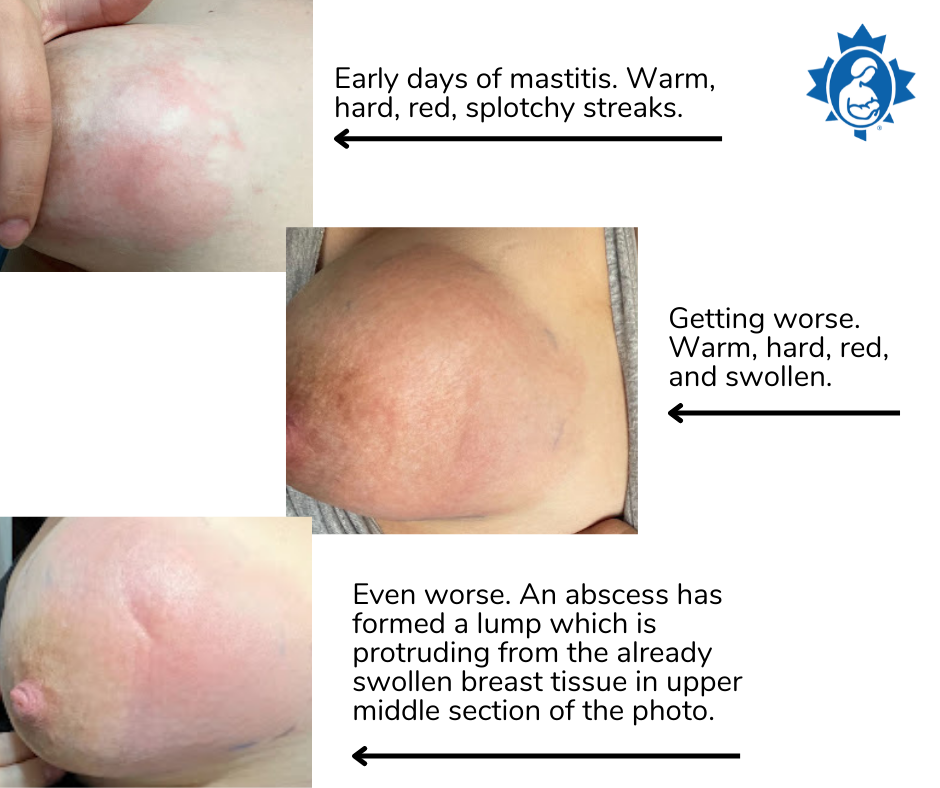
Eritema lokal pada payudara, menunjukkan vasodilatasi dan peningkatan aliran darah akibat respons inflamasi lokal.
Payudara teraba hangat dan nyeri tekan, terjadi akibat edema jaringan dan aktivasi mediator inflamasi.
Indurasi atau area mengeras berbatas tidak tegas, menggambarkan akumulasi ASI, edema interstisial, dan infiltrasi sel inflamasi.
Pembengkakan (engorgement) unilateral, konsisten dengan stasis ASI segmental, khas pada mastitis laktasi.
Puting tampak lecet, fisura, atau tanda trauma, menjadi pintu masuk bakteri ke jaringan payudara.
Waspada adanya Fluktuasi lokal yang menandakan koleksi pus dan mengarah ke abses payudara, memerlukan evaluasi lanjutan.
Pemeriksaan sistemik: demam dan takikardia, mencerminkan respons inflamasi sistemik, terutama pada mastitis infeksius.¹-⁵
Pemeriksaan Tambahan
Ultrasonografi (USG) payudara adalah pemeriksaan pilihan untuk membedakan mastitis sederhana dengan abses payudara. Pada mastitis, ditemukan penebalan jaringan tanpa koleksi cairan. Pada abses, tampak koleksi cairan hipokoik atau anekoik berdinding tebal.
Pemeriksaan laboratorium darah seperti hitung leukosit dan CRP dapat dilakukan bila dicurigai respons inflamasi sistemik. Hasilnya bersifat non-spesifik dan tidak diperlukan untuk menegakkan diagnosis.
Kultur ASI atau pus diindikasikan pada mastitis berat, rekuren, atau yang tidak membaik setelah 48 jam terapi antibiotik empiris. Tujuannya untuk mengidentifikasi patogen dan menentukan sensitivitas antibiotik.
Biopsi payudara tidak dilakukan secara rutin. Namun, biopsi dipertimbangkan pada mastitis non-laktasi atau kasus yang tidak respons terapi untuk menyingkirkan kemungkinan keganasan, terutama karsinoma inflamatorik.¹,³,⁴,⁵,⁸
Diagnosis Banding¹,²,⁴
| Diagnosis Banding | Perbedaan dengan Mastitis |
|---|---|
| Abses payudara | Ditandai nyeri lokal dengan fluktuasi dan terdapat koleksi pus pada USG, sedangkan mastitis tidak. |
| Breast engorgement | Pembengkakan payudara bilateral tanpa demam dan eritem inflamasi, berbeda dengan mastitis yang disertai tanda infeksi. |
| Galaktokel | Massa payudara tidak nyeri dan tanpa tanda inflamasi, berisi ASI, biasanya tanpa gejala sistemik. |
| Karsinoma inflamatorik payudara | Eritem difus dengan peau d’orange yang tidak membaik dengan antibiotik, berbeda dengan mastitis. |
| Fibroadenoma | Massa payudara mobile, tidak nyeri, dan tanpa tanda inflamasi, tidak disertai demam. |
Penatalaksanaan
Non-Farmakologis
Melanjutkan menyusui atau melakukan ekspresi ASI secara teratur adalah prinsip utama penatalaksanaan mastitis. Langkah ini mengatasi stasis ASI dan mempercepat resolusi inflamasi. Penghentian menyusui justru memperburuk kondisi.
Koreksi teknik dan perlekatan menyusui diperlukan untuk memastikan pengosongan payudara adekuat, mencegah stasis berulang, dan mengurangi risiko kekambuhan.
Kompres hangat sebelum menyusui membantu refleks let-down dan pengosongan ASI, sedangkan kompres dingin setelah menyusui mengurangi nyeri dan edema inflamasi.
Istirahat yang cukup dan hidrasi adekuat mendukung respons imun dan pemulihan kondisi sistemik ibu.
Farmakologis
| Obat & Sediaan | Dosis & Frekuensi | Farmakokinetik |
|---|---|---|
| Kloksasilin oral | 500 mg tiap 6 jam selama 10–14 hari | Penisilin resisten penicillinase; efektif terhadap Staphylococcus aureus sensitif metisilin; lini pertama mastitis laktasi tanpa alergi penisilin. |
| Dikloxacillin oral | 500 mg tiap 6 jam selama 10–14 hari | Alternatif setara kloksasilin; inhibisi sintesis dinding sel bakteri. |
| Flucloxacillin oral | 500 mg tiap 6 jam selama 10–14 hari | Spektrum mirip kloksasilin/dikloxasilin; pilihan bila tersedia. |
| Cephalexin oral | 500 mg tiap 6 jam selama 10–14 hari | Alternatif pada alergi penisilin ringan. |
| Eritromisin oral | 250–500 mg tiap 6 jam selama 10–14 hari | Makrolida; alternatif pada alergi penisilin; perhatikan efek GI dan interaksi obat. |
| Clindamycin oral | 300 mg tiap 6–8 jam | Alternatif pada alergi penisilin berat atau dugaan MRSA. |
| Paracetamol | 500–1000 mg tiap 6–8 jam (PRN) | Analgesik–antipiretik. |
| Ibuprofen | 200–400 mg tiap 8 jam (PRN) | NSAID; antiinflamasi & analgesik. |
Catatan
Berikan antibiotik bila gejala tidak membaik dalam 12–24 jam atau bila terdapat tanda infeksi sistemik.
Durasi terapi 10–14 hari diperlukan untuk mencegah kekambuhan dan pembentukan abses.
Pilih kloksasilin sebagai lini pertama; eritromisin bila alergi penisilin.
Pilih antibiotik berdasarkan pola kuman lokal, riwayat alergi obat, dan risiko MRSA.
Berikan analgesik untuk mengendalikan nyeri dan demam, bukan sebagai pengganti terapi kausal.¹,³,⁵
Operatif 🟨
Indikasi tindakan operatif pada mastitis adalah terbentuknya abses payudara, ditandai secara klinis dengan nyeri hebat, fluktuasi lokal, atau konfirmasi koleksi pus pada USG, serta kasus yang tidak membaik dengan terapi antibiotik adekuat.
Aspirasi jarum halus dengan panduan USG merupakan pilihan pertama pada abses kecil hingga sedang, karena bersifat minimal invasif, dapat diulang, dan memungkinkan ibu tetap melanjutkan menyusui.
Insisi dan drainase diindikasikan bila abses berukuran besar, multilokulasi, kulit di atas abses menipis, atau aspirasi berulang gagal. Tindakan ini membuka kavitas abses dan mengeluarkan pus secara adekuat.
Antibiotik sistemik tetap dilanjutkan pasca drainase untuk eradikasi infeksi dan pencegahan kekambuhan, disesuaikan dengan hasil kultur bila tersedia.
Menyusui atau ekspresi ASI tetap dianjurkan dari payudara yang tidak terlibat, dan dari payudara yang terlibat bila nyeri memungkinkan, kecuali terdapat kontraindikasi spesifik.¹-⁵
Komplikasi
Abses payudara, terjadi akibat inflamasi dan infeksi yang tidak ditangani secara adekuat, menyebabkan nekrosis jaringan lokal dan pembentukan koleksi pus yang memerlukan drainase.
Mastitis rekuren, disebabkan oleh stasis ASI berulang, teknik menyusui yang tidak adekuat, atau eradikasi infeksi yang tidak tuntas, sehingga inflamasi mudah kambuh.
Gangguan menyusui dan penghentian laktasi dini. Nyeri, demam, dan kecemasan dapat menurunkan frekuensi menyusui, memperburuk stasis ASI, dan berdampak negatif pada keberhasilan ASI eksklusif.
Fistula atau deformitas payudara, dapat terjadi pada mastitis non-laktasi atau abses berulang akibat fibrosis periduktal dan kerusakan jaringan kronik.
Sepsis, komplikasi jarang namun serius yang terjadi bila infeksi menyebar secara sistemik, terutama pada pasien dengan komorbid atau keterlambatan terapi.¹-⁵,⁸
Prognosis
Ad vitam: bonam, mastitis jarang mengancam jiwa dan umumnya sembuh dengan terapi konservatif yang tepat; kematian sangat jarang terjadi.
Ad functionam: bonam, fungsi payudara dan kemampuan menyusui dapat dipertahankan bila mastitis ditangani dini dan stasis ASI dikoreksi secara adekuat.
Ad sanationam: bonam, sebagian besar kasus mengalami resolusi sempurna dengan kombinasi manajemen laktasi, antibiotik, dan drainase bila diperlukan.¹-³,⁵
Edukasi Pasien
Mastitis bukan alasan untuk menghentikan menyusui. Menyusui atau memerah ASI secara teratur membantu mengatasi stasis ASI dan mempercepat penyembuhan.
Perbaiki teknik dan perlekatan menyusui untuk memastikan pengosongan payudara yang adekuat dan mencegah kekambuhan.
Gunakan kompres hangat sebelum menyusui dan kompres dingin setelahnya untuk membantu aliran ASI serta mengurangi nyeri dan pembengkakan.
Istirahat cukup dan hidrasi adekuat mendukung pemulihan dan respons imun ibu.
Kenali tanda bahaya—nyeri yang memburuk, demam tinggi menetap, benjolan yang fluktuatif, atau keluarnya pus—dan segera kembali untuk evaluasi.
Perawatan payudara, penghindaran tekanan lokal (bra terlalu ketat atau posisi tidur tertentu), serta pengenalan tanda bahaya yang memerlukan evaluasi ulang.¹-³,⁵,⁶
Kriteria Rujukan
Terdapat tanda abses payudara (fluktuasi klinis atau koleksi pus pada USG).
Tidak ada perbaikan klinis setelah 24–48 jam terapi antibiotik dan manajemen laktasi yang adekuat.
Mastitis berat, rekuren, atau pada pasien dengan komorbid (diabetes melitus, imunokompromais).
Kecurigaan keganasan, terutama bila gejala menetap atau tidak respons terhadap terapi standar (curiga karsinoma inflamatorik).¹,³-⁵,⁸
Catatan
Panduan WHO dan ABM Protocol merekomendasikan kompres hangat sebelum menyusui untuk memfasilitasi pengosongan payudara, dan kompres dingin setelah menyusui untuk mengurangi pembengkakan.⁵⁷
Edukasi laktasi adalah kunci pencegahan mastitis berulang.²,³