
Karsinoma Ovarium [2]
Definisi
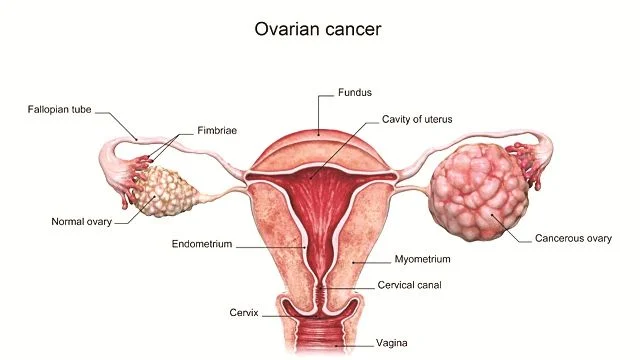
Karsinoma ovarium adalah keganasan epitelial ovarium yang sebagian besar berasal dari epitel tuba falopi distal (fimbria). Gejala awalnya nonspesifik, sehingga sering terdiagnosis pada stadium lanjut dan menyebabkan tingginya angka kematian.²-⁴
Epidemiologi
Karsinoma ovarium adalah keganasan ovarium tersering, dengan karsinoma epitelial menyumbang ±90–95% kasus, sedangkan keganasan non-epitelial (tumor sel germinal dan sex cord–stromal) mencakup ±5–10%.
Penyakit ini dijuluki "silent killer" karena gejala awal tidak khas dan samar, menyebabkan sebagian besar pasien terdiagnosis pada stadium lanjut dan berkontribusi pada tingginya mortalitas.
Usia >50 tahun adalah faktor epidemiologis penting, insidensi meningkat tajam pada wanita pascamenopause.
Sekitar 60–70% kasus terdiagnosis pada stadium III–IV karena tidak ada metode skrining efektif dan gejala awal yang nonspesifik.
Secara patogenesis, sebagian besar subtipe (terutama high-grade serous carcinoma) diyakini berasal dari epitel fimbria tuba falopi distal, bukan ovarium primer (tubal origin hypothesis).
Meskipun insidensinya lebih rendah dibanding kanker serviks dan endometrium, karsinoma ovarium adalah penyebab kematian tertinggi di antara keganasan ginekologi.²-⁷
Klasifikasi
Etiologi
Etiologi karsinoma ovarium bersifat multifaktorial, melibatkan faktor genetik, hormonal, dan lingkungan, dengan mekanisme utama sebagai berikut:
Genetik: Mutasi BRCA1/BRCA2 menyebabkan gangguan perbaikan DNA (homologous recombination deficiency) sehingga meningkatkan risiko karsinoma ovarium, terutama high-grade serous carcinoma. Sindrom Lynch (mutasi gen mismatch repair seperti MLH1, MSH2, MSH6) berkaitan dengan subtipe endometrioid dan clear cell pada usia lebih muda.
Reproduksi dan hormonal: Ovulasi berulang (incessant ovulation hypothesis), nuliparitas, menarke dini, dan menopause terlambat meningkatkan risiko melalui trauma epitel berulang dan inflamasi kronik. Sebaliknya, kontrasepsi oral kombinasi bersifat protektif karena menekan ovulasi.
Ginekologis: Endometriosis meningkatkan risiko karsinoma ovarium subtipe endometrioid dan clear cell melalui inflamasi kronik, stres oksidatif, dan perubahan lingkungan mikro jaringan.
Asal usul tubal: Mayoritas karsinoma ovarium ganas, khususnya high-grade serous carcinoma, berasal dari epitel fimbria tuba falopi distal. Kanker ini bermula dari lesi prakanker serous tubal intraepithelial carcinoma (STIC) sebelum menyebar ke ovarium dan peritoneum.⁵,⁷,⁸,¹⁰,¹²
Faktor Risiko
Usia lanjut (>50 tahun) merupakan faktor risiko terpenting. Insidensi meningkat tajam pada wanita pascamenopause.
Riwayat keluarga kanker ovarium atau payudara, terutama pada kerabat derajat pertama, meningkatkan risiko secara signifikan.
Mutasi genetik herediter, terutama BRCA1, BRCA2, dan sindrom Lynch, sangat meningkatkan risiko karsinoma ovarium.
Nuliparitas, infertilitas, menarke dini, dan menopause terlambat meningkatkan jumlah siklus ovulasi sepanjang hidup dan meningkatkan risiko.
Endometriosis berhubungan kuat dengan peningkatan risiko karsinoma ovarium subtipe endometrioid dan clear cell.
Tidak pernah menggunakan kontrasepsi oral kombinasi meningkatkan risiko karena tidak ada supresi ovulasi.
Terapi estrogen tanpa progesteron jangka panjang pada wanita pascamenopause dapat meningkatkan risiko.
Riwayat kanker payudara meningkatkan risiko karsinoma ovarium, terutama bila berkaitan dengan mutasi BRCA.
Faktor protektif meliputi kehamilan multipel, menyusui, penggunaan kontrasepsi oral, dan salpingo-ooforektomi profilaksis pada wanita berisiko tinggi.⁴-¹²
Patofisiologi
Kerusakan genetik awal, mutasi BRCA1/2 atau gen mismatch repair menyebabkan gangguan perbaikan DNA, sehingga sel epitel mengakumulasi mutasi.
Transformasi sel asal, pada sebagian besar kasus, terutama high-grade serous carcinoma, sel ganas berasal dari epitel fimbria tuba falopi distal yang berkembang menjadi lesi prakanker serous tubal intraepithelial carcinoma (STIC).
Invasi awal ke ovarium, sel prakanker bertransformasi menjadi kanker invasif dan menyebar ke ovarium serta permukaan peritoneum sekitarnya.
Pelepasan dan penyebaran sel kanker, sel kanker ovarium mudah terlepas dan menyebar melalui seeding peritoneal, kemudian mengimplantasi omentum dan peritoneum.
Terbentuknya asites dan metastasis regional, Implantasi peritoneal meningkatkan permeabilitas kapiler dan produksi cairan, menyebabkan ascites dan penyebaran ke kelenjar getah bening retroperitoneal.
Penyebaran lanjut, pada stadium lanjut, kanker menyebar ke luar panggul dan bermetastasis jauh melalui jalur limfatik dan hematogen (paru, hati).
Munculnya gejala klinis, massa tumor dan asites menekan organ sekitar (lambung, usus, kandung kemih) dan menimbulkan gejala awal yang tidak spesifik—kembung, cepat kenyang, nyeri perut bawah, dan penurunan nafsu makan.⁴,⁵,⁷,⁸
Anamnesis
Kembung progresif, perut membesar, atau cepat kenyang akibat massa ovarium dan asites.
Nyeri perut bawah atau panggul menetap yang tumpul dan tidak siklik.
Perubahan pola BAK atau BAB (sering berkemih, konstipasi) akibat penekanan massa pada organ sekitar.
Penurunan berat badan, kelemahan, atau nafsu makan menurun akibat proses keganasan.
Gejala stadium lanjut: asites masif dan sesak napas akibat efusi pleura.
Faktor penguat anamnesis: usia >50 tahun atau pascamenopause, riwayat keluarga kanker ovarium/payudara/kolorektal, nuliparitas, atau endometriosis.⁴,⁵,⁷
Pemeriksaan Fisik
Keadaan umum menurun (lemah, kurus, anemia) pada stadium lanjut akibat keganasan kronik.
Distensi abdomen dengan tanda asites (pekak berpindah atau gelombang cairan positif).
Massa abdomen atau adneksa teraba padat atau kistik kompleks, tidak nyeri, permukaan tidak rata, mobilitas terbatas.
Pemeriksaan bimanual: massa adneksa unilateral atau bilateral, uterus normal atau terdorong oleh massa, nyeri gerak serviks minimal.
Pemeriksaan rektovaginal: nodul atau penebalan kavum Douglasi menandakan implantasi peritoneal.
Tanda stadium lanjut: nodul periumbilikal, efusi pleura (sesak napas), atau pembesaran kelenjar getah bening supraklavikula atau inguinal.⁴,⁵,⁷
Pemeriksaan Penunjang
USG transvaginal (pemeriksaan awal): mendeteksi massa adneksa solid/kistik kompleks, septasi tebal, papilasi, bilateralitas, dan/atau asites.
Penanda tumor CA-125: membantu menegakkan kecurigaan (sering meningkat pada karsinoma epitelial), namun tidak spesifik dan dapat meningkat pada kondisi jinak.
HE4 (Human Epididymis Protein 4) dan ROMA (Risk of Ovarian Malignancy Algorithm) score: meningkatkan akurasi stratifikasi risiko keganasan pada massa adneksa.
CT scan atau MRI abdomen–pelvis: untuk staging dan penilaian sebaran peritoneal, omentum, serta kelenjar getah bening.
Pemeriksaan genetik BRCA1/2: menentukan prognosis dan kandidat terapi target (PARP inhibitor) pada kasus terkonfirmasi.
Gold standard: konfirmasi histopatologi melalui pembedahan atau biopsi; stadium FIGO ditetapkan berdasarkan temuan operasi dan histologi.⁵-⁸
Diagnosis Banding⁴,⁵,⁷
| Diagnosis | Perbedaan dengan karsinoma ovarium |
|---|---|
| Kista ovarium jinak | Umumnya unilokular, dinding tipis, tanpa papilasi; sering asimtomatik dan mengecil spontan |
| Endometrioma ovarium | Nyeri haid berat, riwayat endometriosis; USG gambaran ground-glass; CA-125 dapat meningkat ringan |
| Tumor ovarium borderline | Pertumbuhan lambat, invasi stroma minimal; gejala lebih ringan dibanding karsinoma invasif |
| Metastasis ke ovarium (tumor Krukenberg) | Biasanya bilateral, permukaan noduler; riwayat kanker saluran cerna atau payudara |
| Karsinoma tuba falopi | Gejala mirip; nyeri panggul + keputihan serosa; sering baru dibedakan pascaoperasi |
| Asites non-maligna (sirosis, TB peritoneal) | Tidak disertai massa ovarium solid kompleks; konteks penyakit sistemik jelas |
Penatalaksanaan
Non-Farmakologis
Optimasi kondisi umum sebelum terapi, meliputi perbaikan nutrisi, koreksi anemia, dan stabilisasi cairan–elektrolit.
Dukungan nutrisi untuk mencegah atau memperbaiki malnutrisi dan kakeksia.
Manajemen asites non-invasif melalui pembatasan natrium dan pemantauan keseimbangan cairan sebagai bagian perawatan suportif.
Dukungan psikososial dan paliatif untuk mengurangi kecemasan dan nyeri serta meningkatkan kualitas hidup, terutama pada stadium lanjut.⁴,⁷
Farmakologis
Prinsip terapi
Kemoterapi berbasis platinum adalah terapi utama karena efektif menghambat replikasi DNA sel kanker ovarium.
Terapi diberikan sebagai neoadjuvan, adjuvan, atau pemeliharaan berdasarkan stadium, hasil operasi, dan kondisi pasien.
Terapi target dipilih berdasarkan profil molekuler tumor (misalnya status BRCA/HRD), bukan diberikan pada semua pasien.
Terapi pemeliharaan bertujuan memperpanjang remisi dan menurunkan risiko kekambuhan, bukan menyembuhkan.
Pendekatan individual dan multidisiplin diperlukan untuk menyeimbangkan efektivitas dan toksisitas terapi.⁸-¹⁰
1. Kemoterapi Sistemik (Terapi Utama)
Karboplatin + Paklitaksel merupakan regimen standar lini pertama untuk sebagian besar karsinoma ovarium epitelial, baik sebagai adjuvan pascaoperasi maupun neoadjuvan sebelum operasi interval.
Karboplatin: agen platinum yang merusak DNA sel kanker dan menghambat replikasi.
Paklitaksel: menghambat pembelahan sel dengan mengganggu fungsi mikrotubulus.⁸
2. Terapi Target
PARP inhibitor (misalnya olaparib, niraparib) digunakan sebagai terapi pemeliharaan pada pasien dengan mutasi BRCA atau HRD positif untuk memperpanjang remisi.
Bevacizumab (anti-VEGF) dapat dikombinasikan dengan kemoterapi dan dilanjutkan sebagai pemeliharaan pada pasien terpilih untuk menghambat angiogenesis tumor.⁹,¹⁰
3. Terapi Simptomatik & Suportif
Analgesik (NSAID atau opioid sesuai kebutuhan) untuk kontrol nyeri.
Antiemetik untuk mencegah mual-muntah akibat kemoterapi.
Transfusi darah bila terdapat anemia signifikan.
Diuretik dapat digunakan sebagai terapi suportif pada asites terpilih, namun bukan terapi definitif.⁴,⁸
Operatif
Prinsip: Melakukan sitoreduksi maksimal (maximal cytoreduction), yaitu mengangkat seluruh tumor makroskopik atau menyisakan residu sekecil mungkin. Sisa tumor merupakan penentu prognosis terpenting.⁴,⁸
Indikasi Operasi :
Diagnosis karsinoma ovarium yang telah atau sangat dicurigai secara klinis dan radiologis.
Penentuan stadium FIGO secara definitif melalui temuan intraoperatif dan histopatologi.⁶,⁸
Jenis Tindakan Operasi
Operasi sitoreduksi primer: dilakukan pada pasien yang operabel sejak awal. Meliputi pengangkatan ovarium, tuba falopi, uterus, omentum, dan jaringan peritoneum yang terlibat.
Kemoterapi neoadjuvan diikuti operasi interval: dipilih bila tumor awal terlalu besar untuk sitoreduksi optimal. Kemoterapi diberikan terlebih dahulu untuk mengecilkan tumor sebelum operasi.⁸
Tindakan Operatif Standar
TH/BSO (Total histerektomi dengan salpingo-ooforektomi bilateral ): pengangkatan uterus, kedua ovarium, dan tuba untuk menghilangkan tumor primer dan menurunkan beban tumor.
Omentektomi: pengangkatan omentum sebagai lokasi metastasis peritoneal tersering dan bagian penting sitoreduksi.
Staging bedah: penentuan stadium FIGO melalui sitologi dan biopsi peritoneum serta evaluasi kelenjar getah bening.
Reseksi organ terkait: dilakukan bila perlu untuk mencapai sitoreduksi optimal tanpa sisa tumor makroskopik.⁸
Penatalaksanaan Berdasarkan Stadium (berdasarkan NCCN (National Comprehensive Cancer Network (NCCN)) Guidelines)⁸
| Stadium (FIGO 2021) | Penatalaksanaan Utama |
|---|---|
| I (low risk) | Pembedahan primer (TH/BSO + staging lengkap) ± kemoterapi adjuvan bila terdapat faktor risiko tinggi. |
| II | Pembedahan primer diikuti kemoterapi adjuvan berbasis platinum (karboplatin–paklitaksel). |
| III | Sitodebulking maksimal (primer atau interval) + kemoterapi berbasis platinum; pertimbangkan bevacizumab dan/atau PARP inhibitor bila BRCA/HRD positif. |
| IV | Sitodebulking bila memungkinkan + kemoterapi sistemik; terapi target bila indikasi; paliatif bila tidak operabel. |
Komplikasi
Asites akibat penyebaran peritoneal yang meningkatkan permeabilitas kapiler dan produksi cairan; sering muncul pada stadium lanjut.
Obstruksi usus akibat implantasi tumor pada peritoneum atau penekanan massa intraabdomen, menyebabkan distensi, muntah, dan konstipasi.
Efusi pleura akibat penyebaran transdiafragmatik atau limfatik; sering berkaitan dengan stadium IV dan prognosis buruk.
Malnutrisi dan kakeksia akibat penyakit kronik, inflamasi sistemik, asites masif, dan penurunan asupan nutrisi.
Anemia akibat penyakit kronik, perdarahan, atau supresi sumsum tulang oleh kemoterapi.
Kekambuhan penyakit meskipun telah dilakukan sitoreduksi dan kemoterapi, terutama bila terdapat sisa tumor pascaoperasi.
Efek samping kemoterapi meliputi mielosupresi, neuropati perifer, mual-muntah, dan alopesia, terutama akibat regimen platinum–paklitaksel.
Gangguan psikososial berupa kecemasan, depresi, dan penurunan kualitas hidup terkait diagnosis kanker dan terapi jangka panjang.⁴,⁷,⁸
Prognosis
Ad vitam: Umumnya dubia hingga ad malam, sangat bergantung pada stadium saat diagnosis dan keberhasilan sitoreduksi primer. Pasien stadium awal memiliki angka harapan hidup yang baik, sedangkan stadium lanjut (III–IV) memiliki mortalitas tinggi.
Ad functionam: Dubia. Kualitas hidup sering terganggu oleh asites, nyeri kronik, dan efek samping kemoterapi. Namun, dengan tatalaksana optimal dan perawatan suportif yang baik, sebagian pasien dapat mempertahankan fungsi aktivitas sehari-hari.
Ad sanationam: Dubia hingga ad malam, mengingat tingginya angka kekambuhan, terutama pada stadium lanjut, meskipun telah dilakukan sitoreduksi optimal dan kemoterapi. Remisi jangka panjang lebih mungkin tercapai pada stadium awal dengan sisa tumor minimal.
Survival 5 tahun: Stadium I (90%), II (70%), III (40%), IV (<20%).⁴,⁷,⁸
Edukasi
Gejala awal sering tidak khas (kembung, cepat kenyang, nyeri perut bawah), sehingga diagnosis terlambat sering terjadi. Keluhan yang menetap perlu segera dievaluasi.
Terapi bersifat bertahap dan jangka panjang, umumnya kombinasi operasi dan kemoterapi. Kepatuhan terhadap jadwal terapi sangat memengaruhi hasil.
Risiko kekambuhan tinggi, terutama pada stadium lanjut. Kontrol rutin tetap diperlukan meskipun gejala membaik.
Riwayat keluarga kanker payudara/ovarium/kolorektal penting disampaikan, karena dapat memengaruhi pemeriksaan genetik dan pilihan terapi.
Efek samping terapi (mual, lemah, rambut rontok, neuropati) dapat terjadi. Laporkan segera agar dapat ditangani lebih awal.
Dukungan nutrisi, psikologis, dan paliatif penting untuk menjaga kualitas hidup selama pengobatan.
Rujukan dan perawatan di fasilitas rujukan diperlukan. Pengobatan mandiri atau penundaan terapi dapat memperburuk prognosis.
Kriteria Rujukan
Massa adneksa mencurigakan ganas pada pemeriksaan pelvis atau USG (solid/kistik kompleks, papilasi, septasi tebal, bilateral).
Gejala abdominal nonspesifik yang menetap seperti kembung, cepat kenyang, atau nyeri perut/panggul—terutama pada wanita usia >50 tahun atau pascamenopause.
Asites dengan atau tanpa massa ovarium.
Peningkatan CA-125 tanpa penyebab jinak yang jelas, terutama bila disertai temuan imaging mencurigakan.
Tanda penyebaran lanjut seperti efusi pleura, nodul periumbilikal, atau pembesaran kelenjar getah bening supraklavikula/inguinal.
Riwayat keluarga kuat kanker ovarium/payudara/kolorektal yang mengarah pada mutasi BRCA atau sindrom Lynch—memerlukan evaluasi genetik.
Kecurigaan kekambuhan pada pasien dengan riwayat karsinoma ovarium.⁴,⁵,⁷,¹²