
Abses Payudara [2]
Definisi
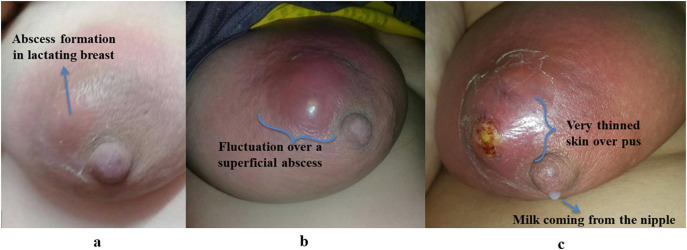
Abses payudara adalah kumpulan pus terlokalisasi di jaringan payudara akibat infeksi bakteri, yang paling sering merupakan komplikasi mastitis laktasi yang tidak tertangani adekuat. Kondisi ini ditandai oleh destruksi jaringan glandular dan pembentukan kavitas berisi pus.¹,²,¹¹
Epidemiologi
Abses payudara paling sering terjadi pada wanita usia reproduktif selama masa laktasi, terutama pada 6–12 minggu pertama pascapersalinan.
Sekitar 3–11% kasus mastitis laktasi berkembang menjadi abses payudara.
Secara global, insidensi mastitis laktasi sekitar 10–20% ibu menyusui, sehingga abses merupakan komplikasi yang cukup sering dijumpai di layanan primer.
Di Indonesia, cakupan ASI eksklusif mencapai ±67% (Riskesdas 2018–2022), sehingga populasi ibu menyusui cukup besar dan berisiko mengalami mastitis maupun abses sebagai komplikasinya.
Data fasilitas pelayanan kesehatan di Indonesia menunjukkan bahwa mastitis dan gangguan inflamasi payudara termasuk penyebab kunjungan rawat jalan pascapersalinan yang cukup sering, terutama pada 3 bulan pertama postpartum.
Abses payudara non-laktasi lebih jarang, namun memiliki kecenderungan rekuren lebih tinggi, terutama pada pasien dengan diabetes melitus dan kebiasaan merokok—yang prevalensinya di Indonesia terus meningkat.¹-⁶,¹⁰,¹²
Etiologi
Abses payudara disebabkan oleh infeksi bakteri pada jaringan payudara, paling sering sebagai komplikasi mastitis laktasi yang tidak ditangani secara adekuat.
Staphylococcus aureus adalah patogen tersering, termasuk strain MRSA komunitas.
Pada abses non-laktasi, etiologi dapat bersifat polimikroba, melibatkan Streptococcus spp. dan bakteri anaerob.
Infeksi biasanya masuk melalui retakan atau mikrotrauma puting, memungkinkan kolonisasi bakteri dari kulit atau rongga mulut bayi.¹,²,³,⁵,¹⁰,¹¹
Faktor Predisposisi
Faktor Lokal
Laktostasis (stasis ASI) meningkatkan tekanan intraduktal dan memudahkan invasi bakteri.
Retakan atau luka puting menjadi pintu masuk bakteri.
Teknik menyusui yang tidak adekuat dan pengosongan payudara yang tidak tuntas meningkatkan risiko mastitis dan progresinya menjadi abses.
Mastitis yang tidak tertangani atau terapi antibiotik yang tidak adekuat meningkatkan risiko progresi menjadi abses.²,³,⁴,¹⁰
Faktor Sistemik
Diabetes melitus berhubungan dengan gangguan respon imun dan keterlambatan penyembuhan jaringan.
Merokok berkaitan dengan peradangan periduktal kronis dan abses subareolar rekuren.
Imunokompromais meningkatkan risiko infeksi yang lebih berat dan komplikasi.¹,⁵,⁶
Klasifikasi
Klasifikasi memengaruhi perjalanan klinis dan risiko rekurensi.
Berdasarkan kondisi laktasi
Abses laktasi terjadi pada wanita menyusui. Biasanya merupakan komplikasi mastitis laktasi yang tidak tertangani adekuat. Penyebab tersering adalah Staphylococcus aureus. Prognosis relatif lebih baik.
Abses non-laktasi terjadi di luar masa menyusui. Sering berhubungan dengan peradangan periduktal kronis, kebiasaan merokok, dan diabetes melitus. Memiliki kecenderungan rekuren yang lebih tinggi.
Berdasarkan lokasi anatomis
Abses subareolar berlokasi di bawah areola. Sering berkaitan dengan penyakit periduktal kronis sehingga cenderung rekuren.
Abses perifer terletak di jaringan payudara bagian perifer. Lebih sering dijumpai pada masa laktasi dan memiliki angka kekambuhan lebih rendah dibandingkan abses subareolar.¹-⁴
Patofisiologi
Abses payudara berawal dari laktostasis atau obstruksi duktus, yang meningkatkan tekanan intraduktal dan mengganggu integritas epitel—sehingga mempermudah kolonisasi bakteri.
Bakteri, terutama Staphylococcus aureus, masuk melalui retakan atau mikrotrauma puting, lalu berproliferasi di jaringan glandular payudara. Pada beberapa kasus, bakteri membentuk biofilm yang meningkatkan resistensi terhadap fagositosis dan antibiotik.
Terjadi respon inflamasi akut berupa infiltrasi neutrofil masif dan pelepasan mediator inflamasi, yang menyebabkan eritem, edema, nyeri, dan peningkatan suhu lokal.
Inflamasi yang tidak tertangani menyebabkan destruksi jaringan glandular dan nekrosis liquefaktif lokal akibat aktivitas enzim proteolitik neutrofil dan kerusakan matriks jaringan.
Akumulasi neutrofil yang mati, bakteri, dan debris jaringan membentuk kavitas terlokalisasi berisi pus. Secara klinis, kavitas ini teraba sebagai massa fluktuatif dan terkonfirmasi melalui ultrasonografi.
Pada abses non-laktasi, proses sering diawali oleh peradangan periduktal kronis—terutama pada perokok—yang menyebabkan obstruksi berulang dan meningkatkan kecenderungan rekurensi.¹,²,³,⁵,¹¹
Anamnesis
Nyeri payudara lokal yang progresif dan menetap, akibat inflamasi jaringan dan peningkatan tekanan dari koleksi pus.
Benjolan payudara yang nyeri, sering terasa membesar dan berdenyut, mencerminkan koleksi pus terlokalisasi.
Kemerahan dan rasa panas lokal pada payudara, akibat vasodilatasi dan respon inflamasi setempat.
Demam, menggigil, atau malaise, sebagai manifestasi respon inflamasi sistemik.
Riwayat menyusui, termasuk teknik, frekuensi, dan pengosongan payudara—teknik yang tidak adekuat dapat menyebabkan stasis ASI dan mastitis.
Riwayat mastitis sebelumnya, terutama yang tidak membaik dengan terapi—mastitis yang tidak tertangani adekuat adalah kondisi pendahulu utama abses payudara.
Riwayat keluarnya nanah dari puting atau kulit payudara, menandakan abses dengan drainase spontan.
Faktor risiko sistemik seperti diabetes melitus, merokok, atau imunokompromais, yang meningkatkan risiko abses non-laktasi dan kekambuhan.¹,²,³,⁵
Pemeriksaan Fisik
Inspeksi payudara: tampak pembengkakan, eritem, dan peningkatan suhu lokal pada area yang terlibat.
Palpasi: teraba massa nyeri dengan fluktuasi, menandakan adanya koleksi pus.
Nyeri tekan lokal yang jelas pada area abses.
Tanda mastitis penyerta: eritem difus, nyeri, dan indurasi jaringan sekitar abses.
Pada kasus lanjut dapat ditemukan kulit menipis atau tanda akan pecah spontan.¹-⁴
Pemeriksaan Penunjang
Ultrasonografi (USG) payudara adalah pemeriksaan pilihan untuk mengonfirmasi koleksi pus, menentukan ukuran dan lokasi abses, serta membedakan abses dari mastitis tanpa abses.
Kultur dan uji sensitivitas pus dianjurkan pada kasus rekuren, abses non-laktasi, atau tidak respons terhadap antibiotik empiris—untuk menyesuaikan terapi antibiotik.
Pemeriksaan laboratorium darah, seperti hitung leukosit, dapat menunjukkan tanda infeksi sistemik, meskipun tidak spesifik untuk abses payudara.
Pemeriksaan glukosa darah perlu dipertimbangkan untuk mendeteksi diabetes melitus sebagai faktor predisposisi yang memengaruhi respons terapi dan penyembuhan.¹-⁵
Diagnosis Banding¹-⁴
| Diagnosis | Perbedaan dengan Abses Payudara |
|---|---|
| Mastitis tanpa abses | Terdapat nyeri dan eritem difus tanpa massa fluktuatif atau koleksi pus pada USG. |
| Galaktokel | Massa kistik berisi ASI yang umumnya tidak disertai tanda inflamasi sistemik, dan pada USG tampak kista dengan isi cairan homogen. |
| Karsinoma inflamatorik payudara | Menimbulkan eritem difus dan edema kulit (peau d’orange) tanpa pus, sering tanpa demam dan tidak ditemukan koleksi cairan pada aspirasi. |
| Tuberkulosis payudara | Massa kronis dengan kemungkinan fistula multipel, perjalanan lambat, dan tidak respons terhadap antibiotik biasa. |
| Fibroadenoma | Massa padat, kenyal, mobil, tidak nyeri dan tanpa tanda inflamasi, dengan gambaran solid pada USG. |
| Kista payudara sederhana | Massa fluktuatif tetapi biasanya tanpa nyeri dan tanpa tanda inflamasi, USG menunjukkan lesi anekoik berbatas tegas. |
Penatalaksanaan
Non-Farmakologis
Pendekatan non-farmakologis bertujuan mengurangi laktostasis, menurunkan inflamasi lokal, mempertahankan fungsi menyusui, dan mencegah progresi abses.
Melanjutkan menyusui atau memerah ASI secara teratur untuk mencegah stasis dan menurunkan tekanan intraduktal, kecuali terdapat kontraindikasi khusus.
Pengosongan payudara yang adekuat dan teratur, karena retensi ASI memperburuk inflamasi dan memperlambat resolusi infeksi.
Kompres hangat sebelum menyusui atau memerah ASI untuk meningkatkan vasodilatasi lokal dan mempermudah refleks let-down, sehingga membantu pengosongan ASI.
Kompres dingin setelah menyusui atau tindakan drainase untuk mengurangi edema, nyeri, dan inflamasi lokal.
Perbaikan teknik dan posisi menyusui, termasuk perlekatan yang benar, untuk mencegah trauma puting berulang dan kolonisasi bakteri.
Perawatan luka atau retakan puting dengan menjaga kebersihan dan menghindari iritasi tambahan.
Monitoring klinis dalam 48–72 jam pertama, karena tidak adanya perbaikan klinis dalam periode ini menandakan perlunya evaluasi ulang atau rujukan untuk tindakan drainase.
Edukasi bahwa ASI tetap aman diberikan pada bayi sehat, karena penghentian menyusui justru memperberat laktostasis dan inflamasi. Pemberian antibiotik tidak menghalangi pemberian ASI.²,³,⁴,⁹
Farmakologis
Terapi farmakologis bertujuan :
mengeradikasi infeksi bakteri
Mengendalikan inflamasi
Mencegah progresi atau rekurensi abses.
Terapi harus tetap diberikan meskipun telah dilakukan drainase.
Antibiotik empiris ditargetkan terutama pada Staphylococcus aureus dan disesuaikan dengan pola resistensi lokal.³,⁷,¹¹
Antibiotika
| Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik Singkat |
|---|---|---|
| Dikloksasilin (oral) | 500 mg tiap 6 jam selama 10–14 hari | Penisilin tahan penisilinase; menghambat sintesis dinding sel bakteri Gram positif, efektif terhadap S. aureus sensitif. |
| Flukloksasilin (oral) | 500 mg tiap 6 jam selama 10–14 hari | β-laktamase resistant penicillin; bakterisidal terhadap stafilokokus sensitif. |
| Sefaleksin (oral) | 500 mg tiap 6 jam selama 10–14 hari | Sefalosporin generasi pertama; menghambat sintesis dinding sel bakteri Gram positif. |
| Klindamisin (oral) | 300 mg tiap 6–8 jam selama 10–14 hari | Menghambat sintesis protein bakteri melalui subunit 50S; efektif untuk MRSA komunitas dan anaerob. |
| Amoksisilin-klavulanat (oral) | 625 mg tiap 8 jam selama 10–14 hari | Kombinasi β-laktam + inhibitor β-laktamase; spektrum lebih luas termasuk anaerob. |
Terapi diberikan selama 10–14 hari dan dilanjutkan hingga gejala membaik serta drainase tercapai.
Pada abses rekuren atau non-laktasi, sesuaikan antibiotik dengan hasil kultur dan uji sensitivitas.²,³,⁵,¹¹
Analgesik dan Simptomatik
| Obat | Dosis | Farmakodinamik |
|---|---|---|
| Parasetamol | 500–1000 mg tiap 6–8 jam | Inhibisi prostaglandin sentral; antipiretik dan analgesik ringan. |
| Ibuprofen (NSAID) | 400 mg tiap 8 jam | Inhibisi COX-1 dan COX-2; mengurangi inflamasi dan nyeri lokal. |
Catatan
Antibiotik saja tidak cukup bila telah terbentuk koleksi pus yang signifikan—drainase tetap diperlukan.
Pertimbangkan MRSA komunitas pada daerah dengan prevalensi tinggi atau bila terapi β-laktam gagal.
Lanjutkan terapi antibiotik setelah drainase untuk mencegah rekurensi.¹,³,⁷,¹¹
Operatif 🟨
Drainase adalah terapi definitif abses payudara karena antibiotik tidak dapat menembus kavitas pus secara optimal. Evakuasi koleksi pus diperlukan untuk menurunkan tekanan intrakavitas dan beban bakteri.
Aspirasi jarum halus berpanduan ultrasonografi adalah pilihan lini pertama untuk abses kecil–sedang dan unilokular. Pus dievakuasi hingga kavitas kolaps dan dapat diulang setiap 2–3 hari. Keuntungannya: jaringan parut minimal dan fungsi menyusui tetap terjaga.
Insisi dan drainase diindikasikan pada abses besar, multilokular, gagal aspirasi, atau disertai nekrosis kulit. Prinsipnya: membuka kavitas, evakuasi pus menyeluruh, irigasi steril, dan pemasangan drain bila perlu. Namun, prosedur ini berisiko menyebabkan deformitas kosmetik dan gangguan laktasi.
Spesimen pus sebaiknya dikirim untuk kultur dan uji sensitivitas, terutama pada abses non-laktasi atau rekuren, untuk menyesuaikan terapi antibiotik lanjutan.
Menyusui tetap dianjurkan pasca-drainase bila kondisi klinis memungkinkan, karena penghentian laktasi justru memperburuk stasis dan inflamasi.²,³,⁵,⁷,⁸,⁹
Komplikasi
Abses payudara yang tidak ditangani adekuat dapat menimbulkan komplikasi lokal maupun sistemik akibat infeksi persisten dan destruksi jaringan.
Rekurensi abses lebih sering pada abses non-laktasi dan subareolar, terutama pada pasien dengan peradangan periduktal kronis, kebiasaan merokok, atau drainase tidak tuntas yang menyebabkan bakteri menetap dalam jaringan.
Fistula payudara dapat terbentuk akibat infeksi kronis atau tekanan intrakavitas yang tidak teratasi, ditandai keluarnya sekret purulen persisten melalui kulit atau puting.
Jaringan parut dan deformitas payudara lebih sering terjadi setelah insisi dan drainase luas akibat kerusakan jaringan glandular dan penyembuhan fibrotik yang berdampak kosmetik dan psikologis.
Gangguan atau penghentian menyusui dapat terjadi akibat nyeri hebat, intervensi operatif, atau kurangnya edukasi—yang memperburuk laktostasis dan meningkatkan risiko kekambuhan.
Infeksi sistemik hingga sepsis, meskipun jarang, dapat terjadi pada pasien dengan diabetes melitus, imunokompromais, atau keterlambatan penanganan akibat penyebaran bakteri ke sirkulasi sistemik.¹,²,³,⁵,⁶,⁷,⁸,⁹,¹¹
Prognosis
Ad vitam: bonam—abses payudara jarang mengancam jiwa bila ditangani dengan antibiotik dan drainase adekuat. Infeksi umumnya terlokalisasi tanpa progresi sistemik pada pasien imunokompeten.
Ad functionam: bonam—fungsi laktasi dan struktur payudara umumnya dapat dipertahankan, terutama bila dilakukan aspirasi minimal invasif dan terapi dini.
Ad sanationam: bonam—resolusi klinis baik setelah kombinasi antibiotik dan drainase. Namun, risiko rekurensi lebih tinggi pada abses non-laktasi, perokok, dan pasien dengan diabetes melitus.¹,²,³,⁵,⁶,⁷
Edukasi Pasien
Teruskan menyusui atau kosongkan payudara secara teratur untuk mencegah penumpukan ASI, kecuali ada kontraindikasi khusus.
Perbaiki teknik dan posisi menyusui untuk mencegah puting retak dan mastitis berulang.
Jaga kebersihan payudara dan puting, ganti bra secara rutin, serta obati segera bila ada luka atau iritasi pada puting.
Habiskan antibiotik sesuai anjuran, meskipun keluhan sudah membaik.
Segera kontrol kembali bila nyeri, kemerahan, atau demam menetap, atau keluar nanah.¹,²,⁵,⁶
Kriteria Rujukan
Abses besar (>5 cm), multilokular, atau rekuren—terutama di area subareolar.
Tidak ada perbaikan klinis dalam 48–72 jam setelah antibiotik empiris dan perawatan suportif.
Membutuhkan drainase (aspirasi berpanduan USG atau insisi dan drainase) yang tidak tersedia di layanan primer.
Abses non-laktasi dengan kecurigaan penyakit periduktal kronis atau keganasan payudara.
Pasien dengan komorbid berat (diabetes melitus tidak terkontrol, imunodefisiensi) atau tanda infeksi sistemik (demam tinggi, sepsis).¹,²,³,⁶
Catatan
USG berperan penting untuk menegakkan diagnosis dan memandu drainase minimal invasif.
Kultur pus dianjurkan pada abses rekuren atau bila tidak respons terhadap terapi antibiotik empiris.
Panduan WHO dan tinjauan sistematis Cochrane merekomendasikan antibiotik berbasis kultur serta drainase minimal invasif untuk menurunkan morbiditas dan mempertahankan fungsi menyusui.³,⁴,⁶,⁷