
Anemia Hemolitik Autoimun (AIHA)[2]
Definisi
Anemia hemolitik autoimun (AIHA) adalah kondisi di mana sistem imun memproduksi autoantibodi terhadap antigen permukaan eritrosit, menyebabkan destruksi eritrosit prematur melalui hemolisis intravaskular atau ekstravaskular.¹³
Etiologi
Anemia hemolitik autoimun (AIHA) dibagi menjadi dua kelompok etiologi:
Klasifikasi
AIHA diklasifikasikan berdasarkan jenis autoantibodi dan suhu optimal aktivitasnya:
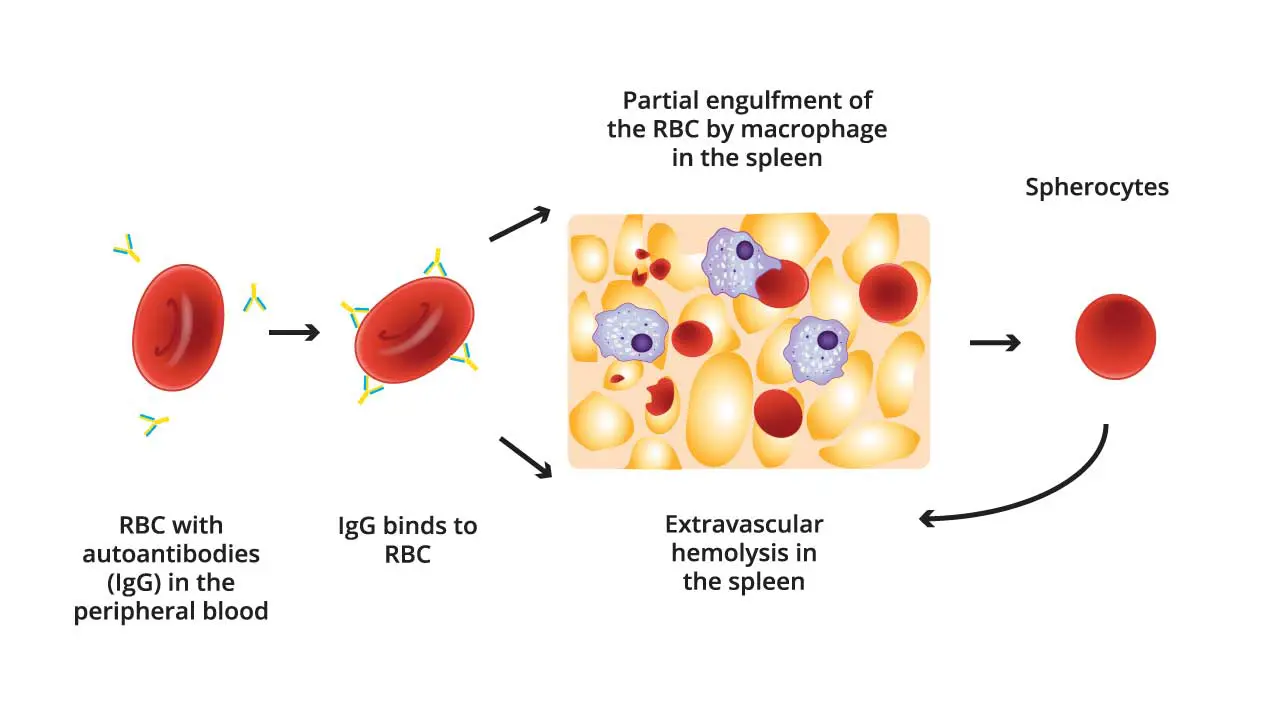
Patofisiologi
AIHA terjadi ketika tubuh membentuk autoantibodi terhadap eritrosit, yang menyebabkan hemolisis melalui tiga mekanisme utama:¹³
Anamnesis
Gejala AIHA bervariasi bergantung pada tingkat keparahan anemia dan kecepatan hemolisis. Keluhan yang sering ditemukan meliputi :
Pucat dan lemas: akibat penurunan kapasitas angkut oksigen.
Sesak napas: sebagai kompensasi tubuh terhadap hipoksia jaringan.
Ikterus: akibat peningkatan bilirubin indirek dari pemecahan hemoglobin.
Urin berwarna gelap: menunjukkan ekskresi urobilinogen atau hemoglobin bebas.
Palpitasi dan nyeri dada: dapat muncul akibat anemia berat dan hipoksia miokard.
Demam atau nyeri sendi: dapat terjadi jika penyebab sekunder adalah penyakit autoimun atau infeksi.
Riwayat yang perlu digali meliputi:
Penyakit autoimun, seperti lupus eritematosus sistemik (SLE).
Infeksi virus baru-baru ini, seperti EBV atau HIV.
Riwayat konsumsi obat, seperti penisilin, metildopa, atau NSAID.
Riwayat transfusi atau transplantasi yang dapat memicu respons imun abnormal.¹,²
Pemeriksaan Fisik
Temuan fisik pada AIHA mencerminkan dampak anemia dan hemolisis, antara lain:
Konjungtiva pucat: menunjukkan anemia akibat destruksi eritrosit yang melebihi kemampuan kompensasi sumsum tulang.
Sklera ikterik: terjadi akibat akumulasi bilirubin indirek dari pemecahan hemoglobin.
Splenomegali: sering ditemukan pada hemolisis ekstravaskular, karena limpa menjadi tempat utama penghancuran eritrosit teropsonisasi.
Takikardia dan hipotensi: menandakan kompensasi tubuh terhadap hipoksia dan hipovolemia relatif akibat anemia berat.
Hepatomegali: dapat ditemukan pada hemolisis kronik atau CAD dengan aktivasi komplemen di hati.¹,²
Pemeriksaan Penunjang
Evaluasi laboratorium bertujuan untuk menilai derajat anemia, mendeteksi hemolisis, dan mengidentifikasi penyebab imunologis:
Hitung darah lengkap (CBC) Menunjukkan anemia normositik atau makrositik dengan retikulositosis sebagai respons kompensasi sumsum tulang. Nilai normal retikulosit 0,5–2%; meningkat hingga >2% atau >100.000/mm³.
Laktat dehidrogenase (LDH) Meningkat (normal <250 U/L) akibat pelepasan enzim dari eritrosit yang hancur.
Bilirubin indirek Meningkat (normal <1 mg/dL) akibat pemecahan hemoglobin dari eritrosit.
Haptoglobin Menurun tajam (normal 30–200 mg/dL) karena mengikat hemoglobin bebas dalam sirkulasi.
Tes Coombs langsung (Direct Antiglobulin Test/DAT) Pemeriksaan kunci untuk diagnosis. Hasilnya positif jika ditemukan IgG dan/atau C3d di permukaan eritrosit.
Cold agglutinin titer dan uji Donath–Landsteiner Digunakan pada kecurigaan CAD dan PCH. Titer bermakna bila >1:64. Antibodi Donath–Landsteiner positif menunjukkan antibodi bifasik.
Pemeriksaan imunologi tambahan Dilakukan bila dicurigai penyebab sekunder seperti lupus atau Sjögren. Meliputi ANA, anti-dsDNA, dan anti-Ro/La.¹,⁶,⁹,¹⁴
Diagnosis Banding¹,¹²,¹³
| Diagnosis Banding | Pembeda dengan AIHA |
|---|---|
| Hemoglobinuria paroksismal nokturnal (HPN) | Disertai mutasi gen PIGA, hemoglobinuria malam hari, dan DAT negatif. |
| Thalassemia mayor | Terdapat riwayat keluarga, mikrositosis, HbF meningkat, dan tidak ada peningkatan LDH yang bermakna. |
| Sferositosis herediter | Riwayat keluarga, tes EMA flow cytometry positif, dan osmotic fragility test abnormal. |
| Anemia hemolitik karena defisiensi G6PD | Terdapat riwayat paparan obat/infeksi, Heinz bodies, dan hasil tes G6PD rendah. |
| Anemia hemolitik mikroangiopatik (TTP/HUS) | Ditemukan schistocyte, trombositopenia, dan koagulasi normal pada DIC. |
Penatalaksanaan
Non-Farmakologis
Transfusi sel darah merah (PRC) diberikan jika kadar hemoglobin <7–8 g/dL atau muncul gejala anemia berat seperti sesak napas atau hipotensi. Transfusi harus dilakukan secara hati-hati karena antibodi autoimun dapat memicu reaksi silang.
Hindari paparan dingin pada pasien Cold AIHA (CAD), karena suhu rendah memicu aglutinasi dan hemolisis.
Pemantauan berkala mencakup pemeriksaan Hb, retikulosit, LDH, bilirubin, dan haptoglobin setiap 1–2 minggu selama fase awal terapi.
Pertimbangkan splenektomi pada pasien warm AIHA yang tidak responsif terhadap kortikosteroid setelah ≥3 bulan.¹,²
Farmakologis
| Obat | Dosis & Frekuensi | Farmakodinamik |
|---|---|---|
| Prednison | 1–1,5 mg/kgBB/hari oral; tapering bertahap | Menekan produksi autoantibodi, menurunkan fagositosis |
| Rituximab | 375 mg/m² IV, 1×/minggu selama 4 minggu | Antibodi anti-CD20; menghancurkan sel B |
| Azatioprin | 1–3 mg/kg/hari oral | Menghambat sintesis DNA limfosit |
| Siklofosfamid | 1–2 mg/kg/hari oral/IV | Agen alkilasi, imunosupresan sel B dan T |
| Siklosporin | 3–5 mg/kg/hari oral | Inhibitor kalsineurin; menekan aktivasi sel T |
| IVIG | 1–2 g/kg dibagi dalam 2–5 hari IV | Blokade sementara reseptor Fc makrofag |
| Fludarabin + Rituximab | Fludarabin 25 mg/m² IV x 5 hari, ditambah Rituximab | Kombinasi imunosupresan dan anti-CD20 |
Komplikasi
Prognosis
Ad vitam: bonam hingga malam—tergantung jenis dan respons terapiPrognosis umumnya bonam (baik) pada warm AIHA yang responsif terhadap kortikosteroid. Namun menjadi malam (buruk) pada bentuk sekunder, CAD kronik, atau AIHA refrakter akibat risiko relaps tinggi, komplikasi, dan keterbatasan terapi.
Ad functionam: dubia—tergantung komplikasiDapat terjadi penurunan kapasitas fungsional akibat anemia berat kronik, gagal jantung sekunder, atau infeksi oportunistik. Fungsi dapat membaik bila tercapai remisi dan komplikasi berhasil dicegah.
Ad sanationam: malam—hanya mencapai remisiKesembuhan total (sanatio) jarang terjadi. Sebagian besar kasus hanya mencapai remisi jangka panjang dengan potensi relaps dan kebutuhan terapi ulang berkala.¹,²,¹²
Edukasi
Penggunaan kortikosteroid harus disertai edukasi tentang pentingnya penyesuaian dosis bertahap (tapering) untuk mencegah insufisiensi adrenal dan efek samping jangka panjang seperti osteoporosis dan hiperglikemia.
Lakukan kontrol laboratorium berkala (Hb, LDH, retikulosit, bilirubin) untuk memantau respons terapi dan mendeteksi relaps atau komplikasi.
Waspadai gejala relaps seperti pucat, ikterus, atau urin gelap. Segera periksakan diri ke fasilitas kesehatan bila gejala tersebut muncul.
Hindari paparan suhu dingin pada pasien CAD karena dapat memicu aglutinasi eritrosit dan hemolisis.
Jaga nutrisi dan gaya hidup sehat untuk mendukung fungsi sumsum tulang, mengurangi risiko infeksi, dan mempercepat pemulihan.¹,²,¹²
Kriteria Rujukan
Rujuk pasien AIHA ke dokter spesialis hematologi atau rumah sakit rujukan bila terdapat salah satu kondisi berikut:
Anemia berat (Hb <7 g/dL) atau gejala klinis berat seperti sesak napas, nyeri dada, atau hipotensi.
Respons tidak adekuat terhadap kortikosteroid dalam 3 minggu atau mengalami relaps setelah tapering.
Dugaan AIHA sekunder akibat kondisi sistemik seperti lupus, limfoma, atau infeksi berat yang memerlukan evaluasi lanjutan.
Indikasi terapi imun lini kedua (rituximab, azatioprin, atau siklofosfamid).
Kebutuhan transfusi berulang, kegagalan transfusi, atau reaksi transfusi berat.
Cold AIHA atau PCH dengan gejala berat dan risiko komplikasi tromboemboli.¹,²,⁶