Abses Paru [3A]
Definisi
Abses paru adalah infeksi nekrotik pada parenkim paru yang ditandai dengan terbentuknya kavitas berisi pus. Kondisi ini paling sering disebabkan oleh aspirasi sekret orofaring yang mengandung bakteri anaerob, terutama pada pasien dengan faktor risiko aspirasi.¹,²
Epidemiologi
Abses paru lebih sering terjadi pada pria dewasa, terutama pada pasien dengan faktor risiko aspirasi, higiene oral buruk, alkoholisme, atau gangguan kesadaran.¹,².
Insidensi abses paru menurun sejak penggunaan antibiotik modern, tetapi tetap perlu diwaspadai pada pasien dengan aspirasi, komorbid, atau infeksi paru berat.³,⁵.
Faktor risiko utama adalah aspirasi sekret orofaring, terutama pada pasien dengan penurunan kesadaran, kejang, stroke, gangguan menelan, anestesi, atau penggunaan alkohol.¹,²,⁴.
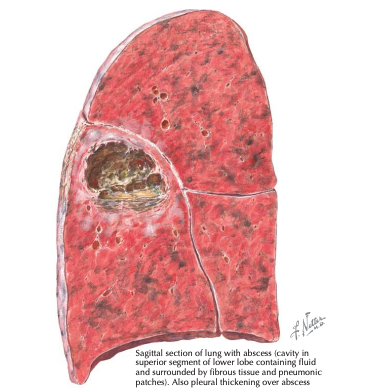
Lokasi abses sering sesuai dengan area paru yang mudah terkena aspirasi, terutama segmen posterior lobus superior atau segmen superior lobus inferior, dan lebih sering di paru kanan.¹,².
Kuman tersering adalah flora campuran anaerob orofaring, tetapi pada kasus nosokomial atau pada pasien dengan komorbid dapat melibatkan bakteri aerob seperti Staphylococcus aureus, Klebsiella pneumoniae, Enterobacteriaceae, atau Pseudomonas aeruginosa.⁴,⁹.
Etiologi
Aspirasi sekret orofaring merupakan penyebab tersering, terutama pada pasien dengan penurunan kesadaran, alkoholisme, kejang, stroke, anestesi, gangguan menelan, atau higiene oral yang buruk.¹,²,⁴
Bakteri anaerob orofaring sering menjadi penyebab utama, terutama pada abses paru akibat aspirasi dan penyakit periodontal.¹,²,⁹
Bakteri aerob dapat terlibat pada kasus berat atau nosokomial, seperti Staphylococcus aureus, Klebsiella pneumoniae, Enterobacteriaceae, dan Pseudomonas aeruginosa.⁴,⁹
Obstruksi bronkus akibat tumor, benda asing, atau stenosis dapat menyebabkan retensi sekret dan infeksi distal.¹,²
Penyebaran infeksi dari pneumonia nekrotikan, emboli septik, atau infeksi hematogen dapat menyebabkan abses paru, meskipun lebih jarang terjadi.⁴,⁹
Faktor Risiko
Gangguan kesadaran, misalnya akibat alkoholisme, kejang, stroke, sedasi, anestesi, atau trauma kepala, yang meningkatkan risiko aspirasi.¹,²,⁴
Gangguan menelan atau refleks batuk yang buruk, terutama pada pasien neurologis, lansia, atau pasien pasca stroke.¹,²
Higiene oral buruk dan penyakit periodontal meningkatkan kolonisasi bakteri anaerob orofaring.¹,²,⁹
Obstruksi bronkus, seperti tumor, benda asing, atau stenosis, dapat menyebabkan retensi sekret dan infeksi distal.¹,²
Imunokompromais, malnutrisi, diabetes, keganasan, atau penggunaan steroid atau imunosupresan meningkatkan risiko infeksi berat.⁴,⁹
Pneumonia berat atau nekrotikan atau infeksi paru yang tidak teratasi, terutama bila melibatkan bakteri virulen seperti Staphylococcus aureus atau Klebsiella pneumoniae.⁴,⁹
Klasifikasi
Abses paru primer. Abses yang terjadi terutama akibat aspirasi sekret orofaring, biasanya melibatkan flora campuran anaerob, dan sering berhubungan dengan gangguan kesadaran atau higiene oral yang buruk.¹,²,⁹
Abses paru sekunder. Abses yang terjadi akibat kondisi lain seperti obstruksi bronkus, tumor, benda asing, pneumonia nekrotikan, emboli septik, atau imunokompromais.¹,²,⁴
Abses paru akut. Gejala berlangsung relatif singkat, umumnya <4–6 minggu, disertai demam, batuk produktif, sputum purulen berbau, dan kavitas paru.¹,²
Abses paru kronik. Gejala menetap >6 minggu, sering disertai penurunan berat badan, malaise, sputum purulen menetap, dan memerlukan evaluasi keganasan atau obstruksi bronkus.¹,²
Abses paru komunitas dan nosokomial. Abses komunitas sering berkaitan dengan aspirasi anaerob, sedangkan abses nosokomial lebih sering melibatkan bakteri gram negatif atau patogen resisten.²,⁴,⁹
Anamnesis
Batuk produktif subakut/kronik, umumnya berlangsung ≥2 minggu, dengan sputum purulen.¹,².
Sputum berbau busuk (foul-smelling sputum) khas pada infeksi anaerob akibat aspirasi.¹,²,⁹.
Demam, malaise, keringat malam, dan penurunan nafsu makan dapat muncul sebagai tanda infeksi paru berkepanjangan.¹,²,⁴.
Penurunan berat badan dapat terjadi pada kasus kronik atau abses yang tidak tertangani.²,⁴.
Nyeri dada pleuritik atau sesak dapat muncul bila terdapat inflamasi luas, pneumonia penyerta, atau keterlibatan pleura.¹,².
Gali riwayat risiko aspirasi, seperti alkoholisme, penurunan kesadaran, kejang, stroke, anestesi, gangguan menelan, atau higiene oral buruk.¹,²,⁹.
Tanyakan riwayat pneumonia berat, obstruksi bronkus, keganasan, imunokompromais, atau tidak membaik dengan antibiotik sebelumnya.¹,²,⁴.
Pemeriksaan Fisik
Keadaan umum dapat tampak sakit sedang hingga berat, disertai demam, malaise, atau tanda infeksi sistemik.¹,²
Tanda vital dapat menunjukkan demam, takikardia, takipnea, serta penurunan saturasi bila terdapat pneumonia luas, sepsis, atau gagal napas.¹,²,⁴
Pemeriksaan mulut dapat ditemukan halitosis atau higiene oral buruk, terutama pada abses paru akibat infeksi anaerob.¹,²
Inspeksi dada dapat menunjukkan peningkatan kerja napas atau penggunaan otot bantu napas bila terjadi sesak bermakna.¹,²
Perkusi dapat redup pada area konsolidasi, infiltrat, atau keterlibatan pleura.¹,²
Auskultasi paru dapat ditemukan ronki basah kasar, suara napas menurun, suara napas bronkial atau amforik di sekitar kavitas, atau tanda konsolidasi.¹,²,⁴
Pemeriksaan Penunjang
Darah lengkap dapat menunjukkan leukositosis dan peningkatan penanda inflamasi seperti LED atau CRP.¹,⁴.
Kultur sputum atau kultur aspirat dilakukan untuk identifikasi kuman dan uji sensitivitas antibiotik, terutama pada kasus berat, nosokomial, atau yang tidak respons terhadap terapi awal.²,⁹.
Bronkoskopi dipertimbangkan bila dicurigai obstruksi bronkus, benda asing, atau keganasan, serta bila abses tidak membaik dengan antibiotik yang adekuat.¹,².
Dasar Diagnosis
Diagnosis abses paru ditegakkan berdasarkan kombinasi gejala klinis infeksi paru subakut/kronik seperti batuk produktif dengan sputum purulen berbau busuk, demam, malaise, keringat malam, atau penurunan berat badan; faktor risiko seperti aspirasi, gangguan kesadaran, higiene oral buruk, atau obstruksi bronkus; serta temuan radiologis khas berupa kavitas berdinding tebal dengan air-fluid level pada foto toraks atau CT scan toraks.¹,²,³
Diagnosis Banding
| Diagnosis Banding | Perbedaan dengan Abses Paru |
|---|---|
| Tuberkulosis paru kavitas | Batuk kronik, hemoptisis, demam lama, keringat malam, penurunan berat badan, dan kavitas terutama di lobus atas; diagnosis didukung BTA/TCM positif.¹,² |
| Karsinoma paru kavitas | Usia tua, riwayat merokok, penurunan berat badan, hemoptisis, kavitas berdinding tebal/ireguler, dan tidak membaik dengan antibiotik.²,⁴ |
| Pneumonia nekrotikan | Onset lebih akut, demam tinggi, toksik, dan dapat ditemukan multipel kavitas kecil akibat nekrosis parenkim paru.⁴,⁹ |
| Empiema dengan fistula bronkopleura | Nyeri pleuritik, sesak, tanda efusi pleura, dan air-fluid level berada di rongga pleura, bukan di parenkim paru.¹,² |
| Bronkiektasis terinfeksi | Batuk kronik dengan sputum banyak dan eksaserbasi berulang; pencitraan menunjukkan dilatasi bronkus, bukan kavitas abses soliter.¹,³ |
Penatalaksanaan
Nonfarmakologis
Drainase postural dan fisioterapi dada membantu pengeluaran sekret purulen.¹,²
Hidrasi dan nutrisi yang adekuat membantu memperbaiki kondisi umum dan mengencerkan sekret.²,⁴
Perbaiki higiene oral untuk menurunkan beban bakteri anaerob orofaring.¹,²,⁹
Cegah aspirasi dengan mengevaluasi gangguan menelan, memastikan posisi makan yang aman, serta mengendalikan faktor risiko penurunan kesadaran.¹,²
Farmakologis
Prinsip Terapi Farmakologis
Antibiotik merupakan terapi utama, dengan target bakteri anaerob orofaring dan bakteri aerob sesuai konteks klinis.¹,²,⁹.
Terapi empiris harus mencakup anaerob dan aerob, terutama pada kasus aspirasi, pneumonia nekrotikan, atau infeksi nosokomial.²,⁴,⁹.
Metronidazole sebagai monoterapi tidak dianjurkan, karena abses paru sering bersifat polimikroba.²,⁹.
Antibiotik diberikan dalam jangka panjang hingga gejala membaik dan kavitas mengecil secara radiologis.¹,².
Evaluasi respons dalam 3–7 hari. Bila tidak membaik, pertimbangkan resistensi, obstruksi bronkus, keganasan, empiema, atau kebutuhan drainase.¹,²,³.
Terapi definitif disesuaikan dengan hasil kultur dan uji sensitivitas, terutama pada kasus berat, nosokomial, atau gagal terapi awal.²,⁹.
| Golongan | Obat & Sediaan | Dosis & Frekuensi | Farmakodinamik | Keterangan |
|---|---|---|---|---|
| Beta-laktam + inhibitor beta-laktamase | Ampicillin-sulbactam IV | 1,5–3 g IV tiap 6 jam | Menghambat sintesis dinding sel bakteri; sulbactam menghambat enzim beta-laktamase | Pilihan empiris rawat inap; mencakup bakteri anaerob dan sebagian aerob penyebab abses paru.¹,²,⁹ |
| Beta-laktam + inhibitor beta-laktamase | Amoxicillin-clavulanate oral | 625 mg tiap 8 jam atau 875/125 mg tiap 12 jam | Amoxicillin menghambat sintesis dinding sel; clavulanate menghambat beta-laktamase | Dapat digunakan sebagai terapi oral lanjutan bila kondisi klinis membaik.¹,² |
| Lincosamide | Clindamycin IV/oral | IV: 600 mg tiap 8 jam. Oral: 150–300 mg 4 kali/hari | Menghambat sintesis protein bakteri pada subunit ribosom 50S; aktif terhadap anaerob | Alternatif klasik untuk abses paru anaerob, terutama bila alergi penisilin atau sesuai pertimbangan klinis.¹,²,⁹ |
| Antipseudomonal beta-laktam | Piperacillin-tazobactam IV | 4,5 g IV tiap 6–8 jam | Menghambat sintesis dinding sel; tazobactam menghambat beta-laktamase | Dipertimbangkan pada infeksi berat, nosokomial, atau risiko bakteri gram negatif termasuk Pseudomonas.²,⁹ |
| Carbapenem | Meropenem IV | 1 g IV tiap 8 jam | Menghambat sintesis dinding sel bakteri dengan spektrum luas terhadap anaerob, gram positif, dan gram negatif | Untuk kasus berat, infeksi polimikroba, atau risiko patogen resisten sesuai evaluasi klinis.²,⁹ |
| Anti-MRSA | Vancomycin IV | 15–20 mg/kgBB IV tiap 8–12 jam, disesuaikan fungsi ginjal dan monitoring kadar obat | Menghambat sintesis dinding sel bakteri gram positif | Dipertimbangkan bila curiga MRSA, pneumonia nekrotikan, infeksi nosokomial, atau faktor risiko MRSA.²,⁹ |
| Anti-MRSA | Linezolid IV/oral | 600 mg tiap 12 jam | Menghambat sintesis protein bakteri pada subunit ribosom 50S | Alternatif untuk dugaan MRSA, terutama bila perlu penetrasi jaringan paru baik atau sesuai pertimbangan spesialis.²,⁹ |
Tindakan Operatif
Drainase perkutan dapat dipertimbangkan bila abses besar, tidak membaik dengan antibiotik, atau sulit mengalami drainase spontan melalui bronkus. ²,³
Drainase bronkoskopik atau endoskopik dapat dilakukan pada kasus tertentu, terutama bila terdapat obstruksi bronkus, sekret sulit keluar, atau diperlukan evaluasi lesi intrabronkial. ¹,²
Reseksi paru, seperti segmentektomi, lobektomi, atau pneumonektomi, jarang dilakukan, tetapi dapat dipertimbangkan pada abses menetap, kerusakan paru lokal berat, atau kecurigaan keganasan. ²,³
Indikasi akut tindakan invasif meliputi hemoptisis masif, sepsis tidak terkontrol, fistula bronkopleura, empiema, ruptur abses, atau piopneumotoraks. ¹,²
Indikasi kronik meliputi tidak membaik setelah terapi adekuat >6 minggu, kavitas besar >6 cm, kecurigaan kanker paru, obstruksi bronkus, atau leukositosis atau infeksi persisten meskipun antibiotik sudah diberikan. ²,³
Komplikasi
Empiema akibat perluasan infeksi atau ruptur abses ke rongga pleura.¹,²
Fistula bronkopleura terjadi bila kavitas abses berhubungan dengan bronkus dan pleura.¹,²
Hemoptisis dapat terjadi akibat destruksi jaringan paru dan erosi pembuluh darah.¹,²
Sepsis dapat terjadi terutama pada infeksi berat, pasien imunokompromais, atau keterlambatan terapi.²,⁴
Gagal napas dapat terjadi bila infeksi luas, disertai pneumonia berat, empiema, atau kerusakan parenkim paru yang berat.¹,²
Abses kronik atau persisten dapat terjadi bila tidak respons terhadap antibiotik, terdapat obstruksi bronkus, kavitas besar, atau etiologi lain seperti keganasan.²,³
Prognosis
Ad vitam (terhadap kehidupan): dubia ad bonam, karena sebagian besar abses paru membaik dengan antibiotik yang adekuat. Namun, risiko mortalitas meningkat bila terjadi sepsis, gagal napas, empiema, hemoptisis masif, imunokompromais, atau keterlambatan terapi.¹,²,⁴
Ad functionam (terhadap fungsi): dubia, karena fungsi paru dapat terganggu bila terdapat kavitas besar, kerusakan parenkim yang luas, komplikasi pleura, atau infeksi yang menetap.¹,²,³
Ad sanationam (terhadap kesembuhan): dubia ad bonam, karena abses paru umumnya mengalami resolusi klinis dengan terapi antibiotik jangka panjang. Namun, penyembuhan radiologis dapat berlangsung lama, dan prognosis memburuk bila terdapat obstruksi bronkus, keganasan, atau kavitas besar yang tidak membaik.¹,²,³
Edukasi
Jelaskan bahwa abses paru merupakan infeksi paru berat yang membentuk kavitas berisi pus, sehingga memerlukan terapi antibiotik yang cukup lama dan pemantauan ketat.¹,²
Tekankan pentingnya kepatuhan minum antibiotik sesuai resep hingga selesai, meskipun gejala sudah membaik, untuk mencegah kekambuhan, resistensi, atau abses persisten.¹,²,⁹
Anjurkan kontrol rutin untuk menilai perbaikan klinis dan radiologis, karena penyembuhan kavitas dapat berlangsung lebih lama dibandingkan perbaikan gejala.¹,²
Edukasi pencegahan aspirasi, terutama pada pasien dengan gangguan menelan, stroke, kejang, alkoholisme, atau penurunan kesadaran.¹,²
Anjurkan perbaikan higiene oral dan tata laksana penyakit gigi dan mulut, karena flora anaerob orofaring sering berperan dalam abses paru akibat aspirasi.¹,²,⁹
Segera kembali ke fasilitas kesehatan bila muncul sesak yang memberat, demam menetap, batuk darah, nyeri dada, lemas berat, penurunan kesadaran, atau tidak membaik setelah terapi awal.¹,²,³
Kriteria Rujukan
Tidak respons terhadap antibiotik awal, demam menetap, sputum purulen tetap banyak, atau kondisi klinis tidak membaik dalam evaluasi awal.¹,²,³
Kecurigaan komplikasi, seperti empiema, fistula bronkopleura, sepsis, hemoptisis, atau gagal napas.¹,²
Kavitas besar, abses menetap, atau kecurigaan perlu drainase perkutan atau bronkoskopik maupun tindakan operatif.²,³
Kecurigaan keganasan atau obstruksi bronkus, terutama bila kavitas berdinding tebal, ireguler, fokal, atau tidak membaik dengan terapi adekuat.²,⁴
Pasien berisiko tinggi, seperti imunokompromais, diabetes tidak terkontrol, malnutrisi berat, lansia frail, atau komorbid paru atau jantung berat.²,⁴
Diagnosis tidak jelas, perlu CT scan toraks, bronkoskopi, kultur lanjutan, atau evaluasi spesialis paru.¹,²,³
Daftar Pustaka
Murray JF, Nadel JA. Textbook of Respiratory Medicine. Edisi ke-6. Philadelphia: Elsevier; 2022.
Chapman SJ, Robinson G. Oxford Handbook of Respiratory Medicine. Edisi ke-4. Oxford: Oxford University Press; 2021.
Kementerian Kesehatan Republik Indonesia. Buku Ajar Paru Indonesia. Jakarta: Kementerian Kesehatan RI; 2022.
Jameson JL, Fauci AS, Kasper DL, Hauser SL, Longo DL, Loscalzo J, editor. Harrison’s Principles of Internal Medicine. Edisi ke-21. New York: McGraw-Hill; 2022.
Perhimpunan Dokter Paru Indonesia. Pedoman Diagnosis dan Penatalaksanaan Penyakit Paru. Jakarta: PDPI; 2021.
Kumar V, Abbas AK, Aster JC. Robbins Basic Pathology. Edisi ke-10. Philadelphia: Elsevier; 2020.
Centers for Disease Control and Prevention. Lung Abscess Guidelines. Atlanta: CDC; 2022.
StatPearls Publishing. Lung Abscess. Treasure Island: StatPearls Publishing; 2023.
Bennett JE, Dolin R, Blaser MJ, editor. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. Philadelphia: Elsevier; 2020.
World Health Organization. Respiratory Infections Guidelines. Geneva: WHO; 2023.
